Sáng kiến kinh nghiệm y học cổ truyền đại học – thoát cốt thư (viêm tắc động mạch chi)
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (185.75 KB, 7 trang )
Sáng kiến kinh nghiệm y học cổ truyền đại học – Thoát cốt thư (viêm tắc
động mạch chi)
Thoát cốt thư (viêm tắc động mạch chi)
1. Đại cương:
1.1. Định nghĩa.
Viêm tắc động mạch chi là bệnh thuộc hệ thống thần kinh – mạch máu toàn thân,
tiến triển mãn tính. Y học Cổ truyền thường mô tả chứng bệnh này trong chứng
“thoát thống, thoát thư, thoát cốt thư, thập chỉ ly lạc…” Bệnh thường khởi phát ở
tứ chi nhưng chi dưới bị nhiều hơn.
Đặc điểm lâm sàng thời kỳ đầu là các ngón chân hoặc ngón tay giá lạnh, tê nhức,
dần dần đau buốt dữ dội. Đau kéo dài dẫn đến tím tái và hoại tử, loét nát các đầu
chi, thậm chí rụng và cụt các đầu chi do hoại tử.
Bệnh thường phát ở tuổi thanh niên và trung niên; hiếm thấy ở nữ giới (tại Viện Y
học Cổ truyền – Hà nội, Nguyễn Văn Thang thống kê 1000 bệnh án của bệnh nhân
bị bệnh này nhưng chưa thấy nữ giới) hay gặp nhiều ở miền Bắc, vùng lạnh.
1.2. Nguyên nhân cơ chế theo Y học hiện đại.
+ Viêm tắc động mạch chi thực chất là viêm nội mạc các động mạch. Màng nội
mạc các động mạch có xu hướng dày lên dẫn đến tình trạng tắc lòng động mạch
gây hoại tử vùng chi tương ứng được động mạch nuôi dưỡng. Thường gặp ở nam
giới và ở chi dưới nhưng cũng có khi thấy ở động mạch chi trên, động mạch ruột,
động mạch vành và động mạch não…
+ Có nhiều giả thuyết để giải thích.
- theo Winiwarter thì chủ yếu do xơ vữa động mạch (atheros cletosis). Thuyết này
ít được công nhận vì vữa xơ hay ở những người tuổi cao, khởi phát không ở đầu
chi.
– Giả thuyết tăng adrenalin hay xuất hiện ở bệnh lý tuyến thượng thận của Oppel
do sau khi ông xét nghiệm thấy trong máu bệnh nhân bị viêm tắc động mạch chi
có adrenalin tăng .
- Giả thuyết của Silbert cho rằng bệnh do tăng độ quánh của máu.
- Giả thuyết của G.P.Zai Xep cho rằng , rối loạn chức năng thần kinh thực vật
phân bổ ở các mạch máu do tác động của các kích thích ngoại cảnh.
- Kết luận của Hội nghị Ngoại khoa toàn liên bang Nga (27/5/1960): do kích thích
ngoại cảnh hay nội sinh (riêng biệt hoặc tổng hợp) ảnh hưởng đến trung tâm thần
kinh thực vật từ từ và lâu dài làm biến đổi liên tục và ngày càng tăng trong hệ
thống mạch máu. Tùy theo phản ứng trả lời của cơ thể đối với những biến đổi
trong hệ thống mạch máu mà thể hiện ra bằng các mức độ co thắt mạch máu khác
nhau, điều này có liên quan trực tiếp đến mức độ lạnh, ấm. Kích thích lạnh và
nóng có ý nghĩa rất lớn trong nguyên nhân và trong sự kịch phát của bệnh. Ngoài
ra sự nóng , lạnh các đầu chi, dù chỉ có 1 lần cũng có thể gây ra rối loạn thần kinh
– mạch máu.
- Giả thuyết về kích thích trong vỏ đại não của N.E Vedanski và U – khơ – Tôn
Xki: thuyết này cho rằng những phản ứng không bình thường của viêm tắc động
mạch là do sự cấu tạo lên hiện tượng “ưu thế trội” hay còn gọi là “ổ kích thích”.
Đại não là cơ quan nhạy cảm với tất cả mọi kích thích vào cơ thể qua hệ thống tín
hiệu 1 và 2, được trả lời bằng xung động bệnh lý đặc biệt: sớm là dẫn truyền đi
thẳng tới kích thích phát sinh phản xạ bệnh lý co thắt mạch; muộn là dẫn truyền
còn từ trong ra (vì co thắt mạch gây đau) lại gây co thắt mạch máu nhiều hơn.
Kết quả hoạt động phản xạ là gây co thắt mạch máu kéo dài và tái diễn, gây nên
tăng sinh lớp cơ và lớp nội mạc động mạch. Việc biến đổi cơ và nội mạc động
mạch dẫn đến thoái hóa bộ phận thần kinh chi phối mạch máu, lòng mạch máu bị
hẹp lại và tạo nên cục nghẽn; cuối cùng cục nghẽn bị tổ chức xơ hóa và mạch bị
tắc lại hoàn toàn.
Giải phẫu bệnh lý: thấy lòng động mạch hẹp, thành dày lên, soi thấy trắng cứng,
lớp cơ và nội mạc dày lên, có máu cục dính hay máu cục đã xơ hóa dính chặt vào
thành động mạch. Các đám rối giao cảm quanh thành động mạch bị thoái hóa teo
lại, phản ứng liên kết phát triển mạnh có thể là nguyên nhân gây đau trong bệnh
này; ngoài ra còn có thể thấy tuần hoàn bằng hệ phát triển. Vi thể thấy hình
ảnhviêm mạch vô khuẩn.
Ngoài các quan sát, khám xét như bắt mạch, đo giao động mạch, chụp cản quang
động mạch, người ta hy vọng phát hiện sớm bằng soi vi tuần hoàn động mao mạch
ở động mạch đầu chi, nền móng tay (vì xem mạch, giao động mạch đôi khi cho kết
quả không chắc chắn, có khi đau nhiều mạch lại rõ và không đau lại mất mạch) để
đánh gía hình thái, chiều dài các quai mao mạch, số lượng mao mạch trên 1 vi
trường, bề rộng của động mạch, tĩnh mạch và khoảng trung gian của mạch máu,
tính chất của dòng máu chảy (nhanh, chậm, ngắt quãng); tính chất màu sắc mao
mạch trên vi trường (nhợt nhạt, hồng, đỏ thẫm, tím). Phương pháp này hiện nay
được nhiều người sử dụng, tuy nhiên có nhược điểm chưa đưa ra được những số
liệu để chẩn đoán phân biệt.
Người ta chú ý nhiều đến cách giải thích của tác giả Pháp L.B. Buerger (1908) sau
khi nghiên cứu viêm tắc động mạch chi và là người đầu tiên mô tả bệnh này. Ông
cho rằng: bệnh sinh do khuyết tật của hệ thống miễn dịch dịch thể làm cho nội
mạc động mạch tăng sinh, dày lên và trở thành kháng nguyên kích thích sinh
kháng thể; phản ứng kháng nguyên – kháng thể diễn biến không ngừng làm tắc
lòng động mạch; Ông hy vọng phát hiện sớm bệnh này bằng những test miễn dịch.
+ Lâm sàng và chẩn đoán phân biệt.
Theo Y học hiện đại , người ta chia làm 3 giai đoạn:
Giai đoạn rối loạn chức năng: Có co thắt mạch khi bị lạnh hoặc khi làm việc nặng,
cóng buốt chi, đau bắp thịt khi đi lại, nghỉ ngơi thì hết đau, khi bị lạnh ẩm thì đau
tăng. Mạch mu chân thường yếu, đôi khi không sờ thấy; “triệu chứng nốt trắng”
xuất hiện khi giơ cao chân lên hoặc khi cử động bàn chân.
Thể không điển hình cần chẩn đoán phân biệt với Goutle (đau về đêm), giãn tĩnh
mạch sâu, đau thần kinh hông to.
- Giai đoạn rối loạn dinh dưỡng: Đau liên tục đầu chi, thiếu máu thường xuyên,
đau kéo dài dai dẳng, đau tăng về đêm và tăng khi giơ chân lên cao, đau giảm
phần nào khi hạ chân xuống, ngủ thường thiếp đi từng lúc (trong tư thế ngồi, tay
ôm chân), rối loạn tâm tính, da khô, móng dày vẹo 1 bên, dưới móng thường có
viêm mủ, đầu ngón xuất hiện các nốt loét nhỏ ướt và đau.
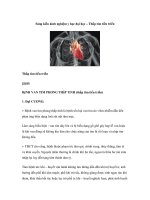
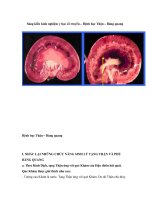
- Giai đoạn hoại tử hay hoại thư: đau không đi lại được, luôn ngồi, tay luôn giữ lấy
bàn chân bị bệnh, các ngón xuất hiện loét có hoại tử, phù. Da tím lan lên cả bàn
chân và mu chân, có khi xuất hiện đám hoại tử màu đen; XQ thấy xốp các xương
bàn chân.
Không sờ thấy mạch và không ghi được giao động mạch đồ của mạch ở bàn chân.
Toàn thân suy sụp xanh gầy, sốt nhẹ 37,5 – 38oC. Hoại tử khô chuyển thành hoại
tử ướt, hôi thối, bội nhiễm , nhiễm độc. Nếu không điều trị phẫu thuật thì nguy cơ
tử vong do nhiễm trùng nhiễm độc.
+ Cần chẩn đoán phân biệt với:
- Hoại thư do đái tháo đường.
- Hoại thư do xơ mạch (rối loạn chuyển hóa lipit và can xi).
- Đau trong bệnh Rây – nô (Raynaud).
+ Y học hiện đại thường chú ý đến 3 dấu hiệu sắp có hoại thư của L.Buerger –
1908:
- Thiếu máu khi nâng chi lên cao.
- Góc thiểu năng tuần hoàn tái nhợt hoặc tím.
- Dấu hiệu ép ngón cái.
+ Về tiên lượng bệnh hiện nay rất khó khăn.
Tái phát có tính chất chu kỳ, rối loạn kịch phát cuối cùng trở thành một bệnh
không thể chữa khỏi phải phẫu thuật triệt để và chấp nhận tàn phế. Ở giai đoạn 1
và 2 thường dùng các loại thuốc chống co thắt mạch acetylcholin, papaverin hoặc
novocain dung dịch 1% truyền động mạch mỗi lần 10 ml ngày 1 – 2 lần , sau 15 –
20 lần đau thường mất.
Duyên đơn 2,5g, long não 2,5g , H2CO3 30ml. Tất cả chế thành dạng thuốc nước
bôi ngoài. Bài thuốc có độc nên diện tích bôi hẹp; nên bôi nhiều lần, mỗi lần
không quá 1 ngón chân, khi đỡ mới bôi sang ngón chân khác.
+ Sinh cơ chỉ thống.
Đương qui 16g
Bạch chỉ 12g
Một dược 12g
Nhũ hương 8g
Hồng hoa 8g
Sinh địa 20g
Ma hoàng 8g
Dầu vừng 0,5 lít.
Bôi ngày 1 lần.
+ Cao đởm thiềm.Trư đởm (mật lợn) 10 cái Bột hoàng bá 8g
Thanh đại 8g
Mật ong 8g
Khinh phấn 2g
Thiềm tô 2g.
Tất cả tán bột. Riêng mật lợn chỉ lấy 1/2 lượng dịch (chỉ lấy 1/2 dịch trong túi
mật) cho 1/3 bột này vào trộn đều, sau đó bột còn lại cho mật ong vừa đủ để bôi
ngày 1 lần.
+ Châm cứu giảm đau.
Thường chỉ định các huyệt vùng gốc chi, tránh châm ở ngọn chi nơi các động
mạch nuôi dưỡng đã bị tắc gây đau đớn và dễ bị bội nhiễm.