THÔNG LIÊN NHĨ (Kỳ 1) potx
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (230.07 KB, 5 trang )
THÔNG LIÊN NHĨ
(Kỳ 1)
Thông liên nhĩ (TLN) chiếm khoảng từ 5% đến 10% các trờng hợp tim bẩm
sinh. Cùng với bệnh van động mạch chủ hai lá van và sa van hai lá, TLN là bệnh
tim bẩm sinh còn hay gặp nhất ở ngời lớn. Bệnh chủ yếu gặp ở nữ giới: tỷ lệ gặp ở
nữ so với nam là 2 so với 1.
Đại đa số các bệnh nhân TLN không có triệu chứng cơ năng mà chỉ có các
triệu chứng lâm sàng rất kín đáo do đó thờng bị bỏ sót chẩn đoán cho đến tuổi tr-
ởng thành.
Đối với các trờng hợp TLN không đợc điều trị triệt để, các bệnh nhân sẽ
dần dần có các triệu chứng lâm sàng. Lâu dài các bệnh nhân sẽ biểu hiện các dấu
hiệu của sự quá tải buồng tim phải nh rối loạn nhịp nhĩ (tăng dần nguy cơ theo tuổi
của bệnh nhân), tăng áp động mạch phổi và tăng sức cản mạch phổi, cuối cùng hậu
quả tất yếu là dẫn đến suy tim xung huyết. Việc tồn tại lỗ thông liên nhĩ cũng là
một yếu tố thuận lợi dẫn đến tắc mạch nghịch thờng.
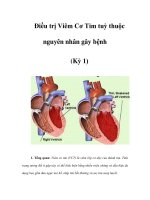
I. Giải phẫu bệnh: có bốn dạng thông liên nhĩ thông thờng: TLN kiểu lỗ
thứ hai, TLN kiểu lỗ thứ nhất, TLN kiểu xoang tĩnh mạch và TLN thể xoang vành.
A. TLN kiểu lỗ thứ hai hay TLN thứ phát (lỗ bầu dục) là tổn thơng hay
gặp nhất chiếm khoảng từ 60% đến 70% các trờng hợp. Lỗ thông nằm ở vị trí gần
lỗ oval, ở trung tâm vách liên nhĩ (VLN). Có thể gặp phối hợp với sa van hai lá,
đặc biệt ở phụ nữ (tỷ lệ 2:1 so sánh giữa nữ và nam giới).
B. TLN kiểu lỗ thứ nhất hay TLN tiên phát chiếm 15% đến 20% các tr-
ờng hợp. Lỗ thông nằm ở thấp, góc hợp bởi vách liên nhĩ và mặt phẳng của vách
ngăn nhĩ thất (mặt phẳng van nhĩ thất). Chính vì ở vị trí thấp nên loại này hay đi
kèm với khuyết tật của van nhĩ thất và vách liên thất. Khi có TLN lỗ thứ nhất thì
rất thờng gặp hở van hai lá đi kèm do có kẽ hở của lá trớc van hai lá. Lúc đó, bệnh
lý này đợc phân loại trong nhóm đặc biệt gọi là thông sàn nhĩ thất (ống nhĩ thất
chung), có cơ chế sinh lý bệnh, diễn biến lâm sàng và phơng hớng điều trị khác.
C. TLN thể xoang tĩnh mạch là loại TLN ít gặp, chiếm khoảng từ 5% đến
10% các trờng hợp. Lỗ thông nằm ở cao và ra sau của VLN, nó nằm ngay sát với
tĩnh mạch (TM) chủ trên do vậy rất hay gặp hiện tợng tĩnh mạch phổi (TMP) đổ
qua lỗ thông vào nhĩ phải (TMP đổ lạc chỗ). Ngoài ra có thể gặp các thể rất hiếm
của TLN nh: TLN nằm ở rất thấp phía dới sát với TM chủ dới (phía sau và dới của
VLN).
D. TLN thể xoang vành là thể hiếm gặp nhất, lỗ thông nằm ở ngay sát
phía trên xoang TM vành, do đó dòng shunt từ nhĩ trái sẽ đổ trực tiếp vào ''cấu
trúc'' này. Tổn thơng này hay phối hợp với các dị tật bẩm sinh khác nh ống nhĩ thất
chung, tĩnh mạch chủ trên đổ lạc chỗ.
Hình 27-1. Vị trí giải phẫu của các dạng TLN.
II. Sinh lý bệnh
A. TLN thờng dẫn đến dòng shunt từ nhĩ trái sang nhĩ phải, lu lợng shunt
phụ thuộc vào đờng kính lỗ thông và phụ thuộc gián tiếp vào độ giãn nở của thất
trái và thất phải. Luồng thông có thể ngay lập tức (dới 1 năm) hoặc dần dần (nhiều
năm) dẫn đến sự tăng gánh của buồng tim phải làm phì đại thất phải, tăng tới máu
phổi và cuối cùng sẽ dẫn đến tăng áp lực động mạch phổi (ĐMP). ở các bệnh nhân
ngời lớn hoặc do áp lực buồng tim phải tăng lên hoặc/và khả năng co bóp của tim
trái giảm xuống (cơ tim bị ảnh hởng do tăng công hay do bệnh động mạch vành,
tăng huyết áp phối hợp), lúc này dòng shunt thờng sẽ giảm xuống dần dần và có
thể dẫn đến shunt hai chiều hay đảo chiều dòng shunt (hiếm gặp).
B. Nguy cơ chính của việc không đóng lỗ thông liên nhĩ là sẽ gây suy tim
thứ phát do tăng gánh mạn tính, tăng áp ĐMP, rối loạn nhịp nhĩ và tắc mạch.
III. Triệu chứng lâm sàng
A. Triệu chứng cơ năng: thờng kín đáo, đôi khi bệnh nhân đến khám vì
khó thở khi gắng sức, viêm phế quản phổi nhiều lần hoặc chậm lớn. Một số ít các
trờng hợp với lỗ TLN lớn có thể dẫn đến shunt trái sang phải nhiều và trẻ có dấu
hiệu cơ năng rất sớm khoảng từ 6 đến 12 tháng, còn lại đại đa số các trờng hợp
bệnh thờng phát hiện muộn nhờ thăm khám thờng kỳ. Các trờng hợp bệnh diễn
biến lâu dài có thể có các biểu hiện của rối loạn nhịp nh rung nhĩ hay cuồng nhĩ,
tăng áp động mạch phổi nặng và suy tim xung huyết.
B. Khám lâm sàng: Nghe tim có tiếng thổi tâm thu cờng độ nhỏ ở ổ van
ĐMP do tăng lu lợng máu qua van ĐMP. Ngoài ra còn nghe thấy tiếng T
2
tách đôi
do sự đóng muộn của ba lá van ĐMP; tiếng T
1
mạnh và rung tâm trơng do tăng lu
lợng ở ổ van ba lá có thể gặp trong các trờng hợp dòng shunt lớn làm tăng nhiều
sự đổ đầy về thất phải.
IV. Các xét nghiệm chẩn đoán
A. Điện tâm đồ (ĐTĐ)
1. TLN lỗ thứ hai: điện tâm đồ thờng có dạng:
a. RSR hay rSR ở V
1
.
b. QRS lớn hơn 0,11 giây.
c. Trục phải.
d. Đôi khi có thể kèm theo PR kéo dài (khoảng 20% các trờng hợp, hay gặp
ở các bệnh nhân TLN mang tính chất gia đình).
e. Dày nhĩ phải trong khoảng 50% các trờng hợp.
2. TLN lỗ thứ nhất: điện tâm đồ có dạng
a. RSR ở V
1
.
b. Trục trái.
c. Bloc nhĩ thất cấp I.
d. Có thể thấy dày cả 2 thất.