Thoát vị đĩa đệm cột sống thắt lưng docx
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (342.17 KB, 16 trang )
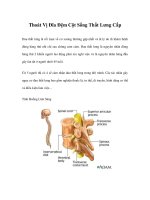
Thoát vị đĩa đệm cột sống thắt lưng
1. Đại cương.
1.1. Định nghĩa.
Thoát vị đĩa đệm là tình trạng nhân nhầy đĩa đệm cột sống thoát ra khỏi vị trí bình
thường trong vòng sợi chèn ép vào ống sống hay các rễ thần kinh sống. Về giải
phẫu bệnh có sự đứt rách vòng sợi, về lâm sàng gây nên hội chứng thắt lưng hông
điển hình.
1.2. Bệnh căn và bệnh sinh.
- Yếu tố dịch tễ học:
+ Về giới: nam nhiều hơn nữ, thường chiếm tới 82%.
+ Tuổi: thường xảy ra ở lứa tuổi lao động từ 20-49 chiếm tới trên 90%.
+ Vị trí hay gặp: thường xảy ra ở đĩa đệm L4-L5 và L5-S1, do hai đĩa đệm này là
bản lề vận động chủ yếu của cột sống.
+ Nghề nghiệp: đa số là những người lao động chân tay nặng nhọc.
- Yếu tố chấn thương: là nguyên nhân hàng đầu. Trong đó chấn thương cấp tính,
mạn tính và vi chấn thương đều là những nguyên nhân gây ra thoát vị đĩa đệm.
Tuy nhiên chấn thương gây ra thoát vị đĩa đệm chỉ phát sinh khi bệnh nhân bị
bệnh lý hư xương sụn cột sống thắt lưng hoặc thoái hóa đĩa đệm.
- Thoái hóa đĩa đệm: đĩa đệm có thể bị thoái hóa sinh lý (lão hóa) hay thứ phát đến
một mức độ nào đó sẽ không chịu đựng được một lực chấn thương nhẹ hay một
tác động của tải trọng nhẹ cũng có thể gây thoát vị đĩa đệm.
- Những yếu tố gây nên thoát vị đĩa đệm:
+ áp lực trọng tải cao.
+ áp lực căng phồng của tổ chức đĩa đệm cao.
+ Sự lỏng lẻo trong từng phần với sự tan rã của tổ chức đĩa đệm.
+ Lực đẩy, nén ép, xoắn vặn quá mức vào đĩa đệm cột sống.
Nói tóm lại có thể khái quát, thoái hóa đĩa đệm là nguyên nhân cơ bản, tác động cơ
học là nguyên nhân khởi phát và sự phối hợp của hai yếu tố đó là nguồn phát sinh
thoát vị đĩa đệm.
1.3. Phân loại thoát vị đĩa đệm.
1.3.1. Phân loại theo sự liên quan với rễ thần kinh và tủy sống.
Rothman và Marvel đã chia thoát vị đĩa đệm ra sau thành 3 loại:
- Loại thoát vị trung tâm chủ yếu chèn ép tủy sống gây bệnh lý tủy.
- Loại thoát vị cạnh trung tâm chèn ép cả tủy và rễ thần kinh gây ra bệnh lý tủy rễ.
- Loại thoát vị cạnh bên còn gọi là thoát vị lỗ ghép chủ yếu chèn ép rễ thần kinh
gây ra bệnh lý rễ.
Cách phân loại này có ý nghĩa rất lớn trong lâm sàng.
1.3.2. Phân loại theo liên quan với dây chằng dọc sau.
Wegeber chia các thoát vị đĩa đệm thành 2 loại:
- Thoát vị nằm trước dây chằng dọc sau: dây chằng dọc sau còn nguyên vẹn chưa
bị rách.
- Thoát vị qua dây chằng dọc sau: dây chằng dọc sau bị rách, khối thoát vị chui
qua chỗ rách vào trong ống sống.
Wood chia thoát vị đĩa đệm làm 4 loại dựa trên sự tương quan giữa khối thoát vị
với vòng sợi, và dây chằng dọc sau:
- Loại 1: phồng đĩa đệm (normal bulge), vòng sợi chưa bị rách hết, nhân nhày vẫn
còn nằm trong vòng sợi nhưng lệch vị trí.
- Loại 2: lồi đĩa đệm hay dạng tiền thoát vị (protrusion), khối thoát vị đã xé rách
vòng sợi nằm ở trước dây chằng dọc sau.
- Loại 3: thoát vị thực thụ (extrusion), khối thoát vị đã chui qua dây chằng dọc sau,
nhưng còn dính liền với phần nhân nhày nằm phía trước.
- Loại 4: thoát vị đĩa đệm có mảnh rời (sequestration), là có một phần khối thoát vị
tách rời khỏi phần đĩa đệm nằm trước dây chằng dọc sau, có thể di trú đến mặt sau
thân đốt sống. Mảnh rời này thường nằm ngoài màng cứng, nhưng đôi khi xuyên
qua màng cứng gây chèn ép tủy.
Cách phân loại này liên quan chặt chẽ đến chỉ định và kết quả điều trị. Vì tỷ lệ
bệnh nhân có phồng và lồi đĩa đệm tuy rất cao nhưng không nhất thiết phải điều trị
phẫu thuật. Ngược lại, kết quả phẫu thuật lại đạt cao nhất ở nhóm thoát vị có mảnh
rời và tiếp đến là thoát vị đĩa đệm thực thụ.
Ngoài ra còn có kiểu phân loại thoát vị theo vị trí: ra sau, ra trước, vào thân đốt
(thoát vị Schmol).
2. Triệu chứng.
2.1. Lâm sàng.
- Hoàn cảnh phát bệnh: thường xuất hiện sau một chấn thương hay gắng sức của
cột sống.
- Tiền sử: thường bị đau thắt lưng tái phát nhiều lần.
- Tiến triển: bệnh thường phát triển theo 2 giai đoạn:
+ Giai đoạn đau cấp: Là giai đoạn đau lưng cấp xuất hiện sau một chấn thương
hay gắng sức. Về sau mỗi khi có những gắng sức tương tự thì đau lại tái phát. ở
giai đoạn này có thể có những biến đổi của vòng sợi lồi ra sau, hoặc toàn bộ đĩa
đệm lồi ra sau mà vòng sợi không bị tổn thương.
+ Giai đoạn chèn ép rễ: Đã có những biểu hiện của kích thích hay chèn ép rễ thần
kinh, xuất hiện các triệu chứng của hội chứng rễ: đau lan xuống chi dưới, đau tăng
khi đứng, đi, hắt hơi, rặn nằm nghỉ thì đỡ đau. ở giai đoạn này vòng sợi đã bị
đứt, một phần hay toàn bộ nhân nhầy bị tụt ra phía sau (thoát vị sau hoặc sau bên),
nhân nhầy chuyển dịch gây ra chèn ép rễ. Bên cạnh đó, những thay đổi thứ phát
của thoát vị đĩa đệm như: phù nề các mô xung quanh, ứ đọng tĩnh mạch, các quá
trình dính làm cho triệu chứng bệnh tăng lên. Biểu hiện lâm sàng điển hình với
hai hội chứng: cột sống và rễ thần kinh.
- Các hình thức thoát vị đĩa đệm:
+ Thoát vị đĩa đệm thành một khối: do gấp mạnh cột sống thắt lưng nên một phần
lớn hay cả khối nhân bị lồi xuyên qua dây chằng dọc sau. Về triệu chứng do chèn
ép rễ đột ngột nên sớm xuất hiện liệt cơ và rối loạn cơ vòng.
+ Thoát vị đĩa đệm hai bên: phía sau của vòng sợi có thể bị hư ở cả hai bên làm
các mảnh vỡ nhân nhầy lồi ra cả hai bên cùng một lúc hoặc hai lần khác nhau, do
đó bệnh nhân có thể bị đau cả hai bên cách nhau hoặc cùng một lúc.
+ Thoát vị đĩa đệm nhiều nơi (đa tầng), những không nhất thiết phải ở các đĩa đệm
kế bên, và cùng một bên.
+ Thoát vị đĩa đệm nhân nhầy bị kẹt: nhân nhầy lồi qua vòng sợi có thể bị kẹt giữa
các mép thân đốt sống kề nhau gây cơn đau đột ngột ở vùng thắt lưng. Đau tăng
khi vận động cột sống, có thể kèm theo đau dây thần kinh hông to nặng. Đau có
thể biến mất đột ngột khi nhân nhầy hết bị kẹt.
2.2. Cận lâm sàng.
2.2.1. X quang thường (thẳng - nghiêng): Tam chứng Barr:
- Gẫy góc cột sống thắt lưng.
- Xẹp đĩa đệm.
- Mất ưỡn cong sinh lý.
2.2.2. Chụp X quang bao rễ cản quang.
Dùng các thuốc cản quang có Iod, không ion hóa, không độc với tủy sống (như
Amipaque, Lipamiro ) bơm vào bao rễ thần kinh, rồi chụp phim thẳng, nghiêng
và chếch 3/4 phải và trái.
Trên phim chụp bao rễ, ta thấy hình ảnh bao rễ bị chèn ép có thể cắt cụt một rễ hay
toàn bộ bao rễ. Đôi khi chỉ thấy dấu hiệu “đồng hồ cát” hoặc các trường hợp chèn
ép bao rễ nhẹ. Đồng thời chúng ta có thể biết được chính xác vị trí đĩa đệm thoát
vị, và thể thoát vị ra sau hay sau bên (hình 6.7).
2.2.3. Chụp cộng hưởng từ (MRI).
Chụp cộng hưởng từ (MRI): là xét nghiệm số 1 để đánh giá về cột sống đặc biệt là
trong chẩn đoán thoát vị đĩa đệm, cho phép loại trừ các tổn thương bên trong tủy
sống: trên ảnh MRI tổ chức có nhiều nước bị giảm tín hiệu trên ảnh T1 và tăng tín
hiệu trên ảnh T2. Đĩa đệm bình thường có ranh giới rõ, giảm tín hiệu trên T và
tăng tín hiệu trên T2 do có nhiều nước. Các đĩa đệm thoái hóa do không có nước
nên trên T2 tín hiệu không tăng so với các đĩa đệm khác. Khối đĩa đệm thoát vị là
phần đồng tín hiệu với đĩa đệm và nhô ra phía sau so với bờ sau thân đốt sống và
không ngấm thuốc đối quang từ. Các ảnh cắt dọc giúp đánh giá toàn bộ cột sống,
vị trí và số tầng thoát vị. Các ảnh cắt ngang cho thấy các kiểu thoát vị (trung tâm,
cạnh trung tâm và lỗ ghép). Phối hợp hình ảnh cắt dọc và ngăng đánh giá được
mức độ thoát vị chèn ép vào tuỷ sống và rễ thần kinh, gây đè ép khoang dịch não
tủy và phù tủy cùng mức. Các chi tiết về xương trên MRI cho hình ảnh không rõ
lắm.
3. Chẩn đoán
3.1. Chẩn đoán xác định.
- Lâm sàng: theo Saporta (1970) nếu có 4 triệu chứng trở lên trong số 6 triệu
chứng sau:
(1) Có yếu tố chấn thương.
(2) Đau cột sống thắt lưng lan theo rễ, dây thần kinh hông to.
(3) Đau tăng khi ho, hắt hơi, rặn.
(4) Có tư thế giảm đau: nghiêng người về một bên làm cột sống thắt lưng bị vẹo.
(5) Có dấu hiệu chuông bấm.
(6) Dấu hiện Lasègue (+).
- Cận lâm sàng: X quang thường có tam chứng Barr, chụp bao rễ cản quang có
hình ảnh chèn ép, chụp cộng hưởng từ thấy rõ hình ảnh đĩa đệm thoát vị.
3.2. Chẩn đoán định khu.
- Rễ L1-2: đau vùng bẹn và mặt trong đùi, yếu cơ thắt lưng - chậu.
- Rễ L3-4: đau mặt trước đùi, yếu cơ tứ đầu đùi và giảm phản xạ gối.
- Rễ L5: đau mặt ngoài đùi và cẳng chân, tê mu bàn chân và ngón cái.
- Rễ S1: đau mặt sau ngoài đùi, cẳng chân, tê ngón út, giảm phản xạ gót.
- Rễ S2: đau mặt sau trong đùi, cẳng chân, gan chân, yếu cơ bàn chân.
- Rễ S3, S4, S5: đau vùng "yên ngựa" đáy chậu, yếu cơ tròn tiểu tiện.
3.3. Chẩn đoán thể thoát vị.
3.3.1. Thoát vị đĩa đệm ra sau:
- Là thể thường gặp nhất, khởi phát cấp tính sau chấn thương hoặc gắng sức đột
ngột.
- Có hội chứng cột sống và hội chứng rễ.
- Đau giảm khi nằm nghỉ.
- Các hình thái thoát vị ra sau (Hình 6.8).
- Trường hợp đau một rễ: thường gặp trong thoát vị đĩa đệm sau bên (cạnh trung
tâm) do đĩa đệm ngay ở tầng trên nó bị thoát vị. Ví dụ: tổn thương rễ L2 do đĩa
đệm L1-L2 thoát vị chèn ép, rễ S1 do đĩa đệm L5-S1 chèn ép. Riêng rễ L5 do
thoát vị đĩa đệm ở cả L4-L5 và L5-S1 chèn ép.
Trường hợp thoát vị đĩa đệm vào lỗ ghép: rễ thần kinh cùng tầng đĩa đệm sẽ bị
chèn ép. Hình ảnh thoát vị đĩa đệm thấy rõ trên phim chụp bao rễ chếch 3/4.
- Trường hợp đau hai rễ:
+ Đau hai rễ ở hai bên: thường gặp trong thoát vị đĩa đệm ra sau giữa. Triệu chứng
đau rễ thường tăng giảm không đều nhau ở hai bên, lúc bên này đau tăng, lúc khác
bên kia lại đau nặng hơn, do đó tư thế chống đau cũng thay đổi bên. Chẩn đoán
định khu loại thoát vị này cũng giống thoát vị đĩa đệm một bên.
+ Đau hai rễ kề nhau cùng bên: thường là rễ L4 và L5, hoặc L5 và S1. Khi đó chẩn
đoán định khu cần phải được cân nhắc kỹ, có thể phải dựa vào chụp bao rễ thần
kinh hoặc chụp MRI, vì có mấy khả năng xảy ra:
* Thoát vị hai đĩa đệm cùng một lúc.
* Thoát vị một đĩa đệm L5-S1 nhưng chèn ép cả hai rễ L5 và S1.
* Thoát vị đĩa đệm nhưng có phản ứng viêm ngoài màng cứng gây nên viêm rễ
thần kinh kế cận ở phía trên hay phía dưới.
- Trường hợp đau nhiều rễ: ít gặp, nhưng quan trọng vì đó là sự khởi đầu của hội
chứng đuôi ngựa do khối lượng thoát vị lớn (thể giả u chèn ép đuôi ngựa).
+ Hội chứng đuôi ngựa toàn bộ: do thoát vị đĩa đệm L1-L2 và L2-L3 (hiếm gặp).
+ Hội chứng giữa thắt lưng - cùng: do thoát vị đĩa đệm L3-L4 và L4-L5.
+ Hội chứng cùng: do thoát vị đĩa đệm L5-S1.
- Trường hợp thoát vị đĩa đệm ra sau đã làm đứt đây chằng dọc sau do khối thoát
vị lớn, có thể:
+ Thoát vị đĩa đệm chưa xuyên màng cứng: khối thoát vị chưa tách rời hoặc đã
tách rời phần còn lại tròn khoang gian đốt sống, di chuyển lên trên hoặc xuống
dưới.
+ Thoát vị đĩa đệm xuyên màng cứng: ít gặp, mảnh vỡ của đĩa đệm thường dính
vào rễ thần kinh, đôi khi phải dựa vào phẫu thuật.
Các thể này chẩn đoán định khu dựa vào lâm sàng rất dễ bị nhầm lẫn, nên phải dựa
vào phim chụp bao rễ hay phim chụp MRI để chẩn đoán.
3.3.2. Thoát vị đĩa đệm ra trước:
- Loại thoát vị này thường khởi phát đột ngột sau chấn thương cột sống hoặc vận
động mạnh đột ngột trong lúc cột sống thắt lưng đang ở tư thế ưỡn quá mức. Tuy
nhiên thoát vị đĩa đệm ra trước có thể xảy ra từ từ do cột sống luôn ở tư thế bất lợi
kéo dài của nghề nghiệp, trên cơ sở thoái hóa đĩa đệm:
- Lâm sàng:
+ Có hội chứng cột sống.
+ Không có hội chứng rễ.
+ Giai đoạn đầu thì đau lưng cấp (lumbago), sau chuyển thành đau lưng mạn tính
(lombalgie), hay tái phát, đau tăng khi vận động cột sống.
3.3.3. Thoát vị đĩa đệm vào phần xốp thân đốt (kiểu Schmorl).
- Là kiểu thoát vị điển hình của thoái hóa đĩa đệm. Hay gặp ở lứa tuổi già thoát vị
đĩa đệm kiểu Schmorl ở các đĩa đệm liên tiếp nhau, nhất là ở các đĩa đệm lưng và
thắt lưng, tạo nên sự thay đổi đường cong sinh lý, giảm chiều cao cột sống. ở lứa
tuổi trẻ ít gặp thoát vị kiểu này, chỉ xảy ra trên cơ sở chấn thương hoặc trọng tải
quá mức.
- Đặc điểm lâm sàng:
+ Khởi phát từ từ do nguyên nhân vi chấn thương.
+ Đau thắt lưng ít dữ dội, thường thoái lui nhanh chóng sau vài ngày nhưng dễ tái
phát với biểu hiện đau thắt lưng mạn.
+ Có hội chứng cột sống, không có hội chứng rễ.
+ Thoát vị đĩa đệm chỉ có thể chẩn đoán bằng chụp đĩa đệm.
3.4. Chẩn đoán giai đoạn thoát vị đĩa đệm.
Arseni (1974) phân loại thoát vị đĩa đệm theo 4 giai đoạn tiến triển như sau:
- Giai đoạn 1 (giai đoạn đầu của thoái hóa đĩa đệm): nhân nhầy biến dạng bắt đầu
xuất hiện vài chỗ đứt rách nhỏ ở phía sau của vòng sợi và nhân nhầy ấn lõm vào
chỗ khuyết này. Hình ảnh này chỉ thấy trên phim chụp đĩa đệm và MRI.
- Giai đoạn 2 (lồi đĩa đệm): nhân nhầy bị lồi vào phía vòng sợi bị suy yếu, đĩa
đệm phình ra, nhất là phía sau. Vòng sợi có nhiều chỗ rạn, rách rõ rệt nhưng chưa
xâm phạm hết chiều dày của vòng sợi. Bắt đầu xuất hiện giảm chiều cao khoang
gian đốt sống, hình thành thoát vị đĩa đệm, ở giai đoạn này đã có dấu hiệu tổn
thương khá phong phú. Biểu hiện lâm sàng bằng đau lưng cục bộ, đôi khi có kích
thích rễ thần kinh.
- Giai đoạn 3 (thoát vị đĩa đệm thực thụ): đứt rách hoàn toàn các lớp của vòng sợi,
tổ chức nhân nhầy cùng với các tổ chức khác của đĩa đệm thoát ra khỏi khoang
gian đốt, hình thành một khối thoát vị đĩa đệm. Giai đoạn này chụp đĩa đệm và
MRI cho thấy thoát vị nhân nhầy đã gây đứt dây chằng dọc sau. Các triệu chứng
lâm sàng của hội chứng rễ thần kinh xuất hiện và có thể chia làm 3 mức độ:
+ Kích thích rễ.
+ Chèn ép rễ (còn một phần dẫn truyền thần kinh).
+ Mất dẫn truyền thần kinh.
- Giai đoạn 4 (hư đĩa đệm khớp đốt sống): nhân nhầy bị biến dạng, xơ hóa, vòng
sợi bị vỡ, rạn, rách nhiều phía. Giảm rõ chiều cao khoang gian đốt sống, hư khớp
đốt sống, giữa các mấu khớp mọc đai xương và ở bờ viền của thân đốt sống, về
lâm sàng thường là đau thắt lưng mạn tính hay tái phát, có thể có hội chứng rễ
nặng do chèn ép rễ trong lỗ ghép đã bị hẹp bởi các biến đổi thứ phát của cấu trúc
xương.
Tác giả Bs Mai Trung Dũng