Thử nghiệm mô hình quản lý và điều trị bệnh tăng huyết áp tại tuyến y tế cơ sở ở tỉnh bắc giang
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (569.19 KB, 105 trang )
1
ĐẶT VẤN ĐỀ
Bệnh tăng huyết áp chiếm tỷ lệ cao nhất trong các bệnh không lây
nhiễm. Trên thế giới tăng huyết áp 8-18% dân số. Tỷ lệ mắc tăng huyết áp
thay đổi ở các quốc gia, châu Á Indonesia là 6-15%, Malaysia 10-11%, Đài
Loan là 28%, Châu Au-Mỹ: Hà Lan là 37%, Pháp là 10-24%, Hoa Kỳ là 24%.
Theo Tổ chức Y tế thế Giới, khảo sát 167 nước trong đú cú 61% nước chưa
có khuyến cáo về điều trị tăng huyết áp, 45% nước chưa huấn luyện điều trị
tăng huyết áp cho nhân viên y tế, 25% nước không cung cấp đủ thuốc điều trị
tăng huyết áp, 8% không đủ phương tiện tối thiểu và 12% không đủ thuốc
[11], [25], [33]. Ở Việt Nam tỷ lệ tăng huyết áp ngày càng cao năm 1960 là
1,0% dân số, năm 1982 là1,9%, năm 1992 là 11,79%, năm 2002 ở miền Bắc
là 16,3%, ở các thành phố lớn như Hà Nội, Hồ Chí Minh là 20% [2], [7], [34],
[35], [36]. [37]. Theo khảo sát 1716 người mắc bệnh THA của Trần Đỗ Trinh
năm 1992: 67,5% người bệnh không biết mắc bệnh, 15% người bệnh biết có
bệnh nhưng khơng điều trị, 13,5% người bệnh được điều trị thất thường,
khơng đúng cách, chỉ có 4% là điều trị đúng [46],[60],[61]. Phạm Gia Khải
(2002) và cộng sự điều tra 5012 người từ tuổi 25 trở lên ở 4 tỉnh Miền Bắc
(Nghệ An, Thái Bình, Thỏi Nguyờn, Hà Nội) có 23% biết đúng yếu tố nguy
cơ của THA. Trong 818 người tăng huyết áp chỉ có 94 người dùng thuốc và tỷ
lệ khống chế là 19,1% [36]. Bệnh tăng huyết áp không được điều trị và quản
lý tốt, gây tai biến mạch máu não, suy tim, suy thận, nhồi máu cơ tim ..., gây
tử vong và tàn phế, để lại hậu quả nặng nề về tinh thần và xa sút về kinh tế
cho người bệnh, gia đình và xã hội [25].
Chương trình phịng chống bệnh tăng huyết áp đã được Thủ tướng
Chính phủ Việt Nam phê duyệt năm 2008, với mục tiêu phát hiện sớm, quản
lý và điều trị bệnh tăng huyết áp. Xây dựng, triển khai và duy trì bền vững mơ
2
hình quản lý bệnh tăng huyết áp tại tuyến cơ sở, 50% số người mắc tăng huyết
áp được phát hiện sẽ được điều trị đúng phác đồ do Bộ Y tế, giảm tỷ lệ tử
vong và tai biến do bệnh tăng huyết áp [54],[56]. Trong kế hoạch thực hiện
chiến lược chăm sóc và bảo vệ sức khoẻ nhân dân của tỉnh Bắc Giang đã đưa
ra mục tiêu “Phũng chống các bệnh tim mạch và các bệnh do lối sống không
lành mạnh” [63].
Hiện nay ở nước ta đó cú mơ hình quản lý và điều trị bệnh tăng huyết áp
ở tại bệnh viện [44], [45], [49], [64], đó là mơ hình người mắc tăng huyết áp
tự đến bệnh viện được làm hồ sơ điều trị ngoại trú hàng tháng đến khám,
được cấp phát thuốc và mơ hình truyền thơng giáo dục sức khoẻ để người mắc
tăng huyết áp điều chỉnh lối sống, phòng tránh yếu tố nguy cơ mắc tăng huyết
áp qua nhân viên của trạm y tế xã và Nhân viên y tế thơn bản [23]. Cả hai loại
mơ hình này khơng có sự phối hợp giữa khối y tế cơ sở và khối bệnh viện
nhất là tuyến y tế cơ sở (Nhân viên y tế thôn bản, trạm y tế xã, bệnh viện
huyện) [1], [9], [55] trong việc quản lý bệnh tăng huyết áp nên hiệu quả còn
chưa cao, hai loại mơ hình này cịn có hạn chế là không chủ động phát hiện
tăng huyết áp trong cộng đồng, đã bỏ sót nhiều người mắc tăng huyết áp tại
cộng đồng, khi họ bị tai biến do tăng huyết áp mới đến bệnh viện. Xuất phát
từ những vấn đề trên chúng tôi tiến hành nghiên cứu đề tài: “Thử nghiệm mơ
hình quản lý và điều trị bệnh tăng huyết áp tại tuyến y tế cơ sở ở tỉnh Bắc
Giang” với 3 mục tiêu:
1.
Mô tả thực trạng quản lý và điều trị bệnh tăng huyết áp tại tuyến y tế
cơ sở.
2.
Xây dựng mơ hình quản lý và điều trị bệnh tăng huyết áp tại tuyến y tế
cơ sở.
3.
Đánh giá hiệu quả của mơ hình quản lý và điều trị bệnh tăng huyết áp
tại tuyến y tế cơ sở sau 01 năm can thiệp.
3
Chương 1
TỔNG QUAN TÀI LIỆU
1.1. Thực trạng quản lý người mắc tăng huyết áp hiện nay
1.1.1. Một số vấn đề về bệnh tăng huyết áp
1.1.1.1. Khái niệm
Tăng huyết áp (THA) là tình trạng huyết áp (HA) thường xuyên tăng trên
mức bình thường. Theo World Heath Organization (WHO), THA khi huyết
áp tâm thu (HATT) ≥ 140mmHg và/hoặc huyết áp tâm trương (HATTr) ≥
90mmHg [8].
Bệnh THA khơng phải là tình trạng bệnh lý độc lập mà là một rối loạn
với nhiều nguyên nhân, các triệu chứng đa dạng, bệnh đáp ứng với (điều trị)
ĐT cũng rất khác nhau.
Bệnh THA cũng là yếu tố nguy cơ (YTNC) của nhiều bệnh tim mạch
khác như: bệnh động mạch vành đột quỵ ....
1.1.1.2. Nguyên nhân.
Nguyên nhân THA được chia làm hai loại: THA nguyên phát chiếm
khoảng 90% các trường hợp THA. Đây là những trường hợp khơng có
ngun nhân rõ rệt, một số nghiên cứu thấy rõ có yếu tố làm THA được gọi là
YTNC. Có rất nhiều YTNC gây THA như: Béo phì, tiền sử gia đình có người
THA, uống rượu, tuổi cao, hút thuốc và bệnh THA thứ phát, đây là những
trường hợp không có nguyên nhân rõ rệt.
THA thứ phát là do hậu quả của một số bệnh khác như bệnh thận, u
tuyến thượng thận. Một số nguyên nhân gây THA có thể xác định được:
- Các nguyên nhân THA do thuốc hoặc liên quan đến thuốc.
- Bệnh thận mãn, hẹp động mạch thận.
- Cường aldosteron tiờn phỏt.
- Pheochromocytoma …[8], [18], [48].
4
1.1.1.3. Tai biến của THA
- Các tai biến do THA gây nên:
+ Tim: dầy thất trái, đau thắt ngực hoặc nhồi máu cơ tim, tiền sử ĐT tái
thông mạch vành, suy tim.
+ Não: đột quỵ hoặc thiếu máu cục bộ não, tai biến nmạch máu não
(TBMMN).
+ Bệnh thận mãn tính.
+ Bệnh động mạch ngoại vi.
+ Bệnh võng mạc.
- Đánh giá mức độ bệnh theo con số HA, YTNC và tổn thương cơ quan.
1.1.2. Các yếu tố nguy cơ tăng huyết áp (có 04 nhúm chớnh) [8], [10], [15],
[19], [27]
1.1.2.1. Nhóm yếu tố về hành vi về phòng chống tăng huyết áp:
*Hút thuốc lá: Thí nghiệm trên súc vật thấy thuốc lá gây THA. Trong
thuốc lá có nicotin mà nicotin kích thích thần kinh giao cảm làm co mạch
ngoại vi gây THA. Hút một điếu thuốc lá HATT có thể tăng lên 11 mmHg,
HATTr tăng lên 9mmHg và tình trạng này có thể kéo dài 20 - 30 phỳt, hỳt
nhiều có thể có những cơn THA kịch phát nguy hiểm. Nicotin cịn làm cho
tim đập nhanh hơn bình thường, cơ tim phải co bóp nhiều hơn. Oxytcarbon có
trong khói thuốc làm máu giảm cung cấp oxy cho các tế bào và cùng với áp
lực đã tăng sẵn của dòng máu khi bị THA càng gây tổn thương thờm cỏc tế
bào nội mạc của các động mạch và tạo điều kiện cho bệnh xơ vữa động mạch
phát triển [19].
* Chế độ ăn: Chế độ ăn có thể tác động đến HA động mạch qua nhiều
khâu, đặc biệt là các chất như natri, kali, canxi, protein, chất béo và glucid.
- Muối. Trong các nguyên nhân gây THA, trước hết người ta thường kể
đến lượng muối ăn (muối natri) trong khẩu phần. Theo Hội đồng nghiên cứu
5
quốc gia, lượng natri cơ thể người lớn cần hàng ngày an tồn và thích hợp vào
khoảng 100 tới 300 mg. Nhưng trên thực tế bao nhiêu là đủ? Rất khó xác định
chính xác số lượng tối thiểu natri hàng ngày. Hiện nay WHO khuyến cáo chế
độ ăn muối chỉ có 6g/ngày là giới hạn để phịng chống THA [8], [60], [67].
Các nghiên cứu cũng cho thấy nhiều trường hợp còn chưa biết chế độ ăn nhạt.
Chế độ ăn giảm muối vừa phải (1-2,5g muối/mỗi ngày) áp dụng cho các trường
hợp THA hoặc đang dùng thuốc lợi tiểu, trong chế độ ăn này chỉ cần có ý thức
giảm bớt muối cho vào thức ăn hơn trước. Mặt khác, một số người biết cần phải
ăn nhạt nhưng lại khó từ bỏ được thói quen ăn mặn [44].
- Chất béo: Các chất béo là nguồn năng lượng cao có chứa nhiều vitamin
tan trong chất béo cần thiết, là thành phần cấu trúc của nhiều tổ chức quan
trọng trong cơ thể. Hiện nay chưa biết rõ ràng về nhu cầu chất béo nhưng một
lượng chất béo hàng ngày từ 15-25% năng lượng khẩu phần có thể đáp ứng
được nhu cầu [5],[67]. Theo Phạm Khuờ, nờn ăn uống điều độ, phù hợp vì
chế độ ăn quá dư thừa sẽ gây béo phì và phát triển bệnh lý vữa xơ động mạch,
đái tháo đường. Chế độ ăn để giảm cân ở người béo phì trong đó trước tiên và
chủ yếu là: giảm các chất gluxit (bánh trái, đồ ngọt, chất bột) và bù đắp bằng
rau quả. Ăn giảm mỡ động vật và thay bằng dầu thực vật và hạn chế uống
nhiều nước kèm theo tăng cường vận động thể lực. Nhưng trong thực tế, phần
lớn các trường hợp béo phì chưa biết chế độ ăn để giảm cân. Vì vậy, để giảm cân
ở người béo phì, cũng là một việc nhiều khi khó thực hiện [40], [41].
- Chất xơ: Vai trò sinh học của chất xơ là giúp đẩy nhanh chất thải ra
khỏi ống tiờu hoỏ, phũng táo bón. Về vai trị đối với THA, đã có nhiều cơng
trình nêu lên tác dụng của chất xơ trong điều hoà HA cả ở người lớn và trẻ
em. Tuy nhiên tác dụng độc lập của chất xơ còn đang là vấn đề cần nghiên
cứu. Trong chế độ ăn của người bệnh THA cần thiết phải tăng nhiều chất xơ
[81], [82].
6
*Rượu: WHO đã khuyến cáo: “Rượu làm THA và đó là YTNC của tai
biến mạch não, thường thấy phối hợp với bệnh tim, loạn nhịp tim, tăng xuất
huyết não. Nếu uống rượu điều độ chỉ ở mức 10g ethanol x 1-3 lần/ngày thì
có thể chấp nhận được, ở mức trên 3 lần/ngày (>30g ethanol) có bằng chứng
hại cả về sinh học lẫn xã hội ”[8]. Ở Việt Nam, theo nghiên cứu của Trần Đỗ
Trinh và cộng sự (1989 - 1992) cho thấy ở những người THA tỷ lệ uống rượu
cao hơn ở những người bình thường (p < 0,01) [61].
Thói quen uống nhiều rượu: Trong thực tế, việc loại bỏ thói quen uống
nhiều rượu cũng là một vấn đề khó. Bởi vì, những người nghiện rượu kể cả
các trường hợp đã bị THA thường hay ngụy biện cho bản thân. Vì vậy, cơng tác
tun truyền giáo dục sức khỏe đối với người cao tuổi và dần dần bỏ rượu là vấn
đề cần được tăng cường hơn nữa đặc biệt là đối với người có THA.
* Thói quen sinh hoạt (lối sống): Các thói quen hàng ngày khơng có lợi
cho sức khỏe gần đây đã được nhiều tác giả nghiên cứu hiện nay vỡ nó liên
quan đến bệnh lý THA. Các yếu tố thuõn lợi dễ gây ra THA đã được nghiên
cứu như chế độ ăn uống quá nhiều calo, nhiều mỡ động vật, nhiều chất ngọt,
ăn mặn, uống nhiều rượu, hút thuốc lá, ít vận động ...
Thói quen sống tĩnh tại ít vận động thể lực: Theo nghiên cứu của một số
tác giả, thói quen sống tĩnh tại rất nguy hại đối với hệ tim mạch. Ngược lại,
tăng cường vận động thể lực vừa sức và đều đặn lại có tầm quan trọng đặc
biệt đối với người cao tuổi [43], [52]. Vận động thể lực bao gồm các hoạt
động thường ngày và luyện tập thể dục thể thao. Thể dục thể thao đối với
người cao tuổi không phải nhằm mục đích làm cơ thể nở nang mà nhằm tác
dụng đối với chuyển hóa và đối với hệ thần kinh trung ương. Vì vậy, đối với
người cao tuổi nên thực hiện đều đặn và phù hợp với từng trường hợp. Người
cao tuổi có thể chọn cho mình bài tập vừa sức, như đi bộ, tập dưỡng sinh, tự xoa
bóp. Hai mơn thể dục phù hợp đối với người mắc tăng huyết áp (NMTHA) là đi
7
bộ và chạy chậm. Người cao tuổi không nên tập nặng quá sức mà nên tập đều
đặn. Mức vận động quá mức phụ thuộc vào từng người và quá trình luyện tập.
Một cách đơn giản có thể tự đánh giá mức độ vận động là sau mỗi lần tập
thấy có cảm giác thoải mái, dễ chịu, tâm hồn thanh thản, quên hẳn được dù
chỉ trong chốc lát các căng thẳng trong ngày tức là buổi tập vừa phải đúng
cách [40]. Hiện nay, vận động thể lực đúng mức đều đặn được coi như một
liệu pháp hiện đại để dự phòng THA. Người cao tuổi tránh vận động quá mức
và nhất là các động tác đó lại ở tư thế cúi khom người.
*Nhận thức của người dân về THA: Theo Dương Đình Thiện, Phạm
Ngọc Khái và cộng sự, 68% bệnh nhân không biết mỡnh cú bệnh THA, sự
phát hiện tăng HA chỉ là tình cờ đi khám bệnh phát hiện thây THA. Do đó
mà tỷ lệ bị tai biến do THA vẫn còn khá cao trong cộng đồng [52].
Trong thực tế cũn cú những quan niệm sai về THA và điều trị THA:
nhiều người còn cho rằng THA là hậu quả tất yếu của tuổi tác. Nhiều trường
hợp khi đã THA rõ rệt, cịn chủ quan vì vẫn thấy "khoẻ mạnh" nên khơng giữ
dìn và khơng ĐT nên đã bị tai biến một cách rất đáng tiếc. Cho đến nay, việc
phòng chống THA vẫn cịn là một vấn đề khó khăn và một trong các vấn đề
khó khăn đó là vấn đề nhận thức của người dân. Để phòng tai biến do THA,
vấn đề quan trọng nhất là phải phát hiện và ĐT sớm THA. Vì vậy, cần phải
đẩy mạnh hơn nữa công tác truyền thông giáo dục sức khoẻ nhằm nâng cao sự
hiểu biết của cộng đồng về THA, đồng thời phải gắn liền với việc phát triển tổ
chức chăm sóc sức khỏe người cao tuổi ở mỗi cộng đồng.
1.1.2.2. Nhóm yếu tố mơi trường: Các yếu tố mơi trường tự nhiên và xã hội
có ảnh hưởng rất nhiều tới bệnh THA nhất là đó là những yếu tố như cơ đơn,
lối sống, gia đình, kinh tế ...
*Sống cơ đơn: Một trong những nguyên nhân được nêu lên nhiều
nhất ảnh hưởng tới tâm lý người cao tuổi là sự cô đơn, tình trạng sống
8
cách biệt. Trước kia cho tình trạng đó là do hậu quả của bệnh tật. Ngày
nay cơ đơn chính là nguyên nhân của sự giảm sút sức khoẻ, bệnh tật,
nhất là bệnh tâm thần. Sự cơ đơn có thể là hậu quả của tâm trạng buồn,
thường do mất người thân, do hoàn cảnh éo le trong cuộc sống, biểu hiện
bằng khơng muốn mọi tiếp xúc trong gia đình và xã hội [70]. Nhiều tác
giả cũng thống nhất là mọi tổ chức xã hội làm tăng sự sống cách biệt đều
làm cho bệnh tâm thần phát triển ở người cao tuổi. Trái lại, mọi biện pháp
gắn người cao tuổi với xã hội, làm cho họ gắn bó với cuộc sống, thì đều
có tác dụng tốt đến tâm lý người cao tuổi.
*Về giáo dục: Số đông người cao tuổi học vấn thấp, tỷ lệ người cao tuổi
mù chữ cao gấp 3 lần tỷ lệ mù chữ chung của dân số, đặc biệt ở nơng thơn. Vì
vậy với thời đại bùng nổ thơng tin như hiện nay, vì trình độ học vấn thấp người
cao tuổi khơng tiếp cận được, bị gạt ra ngồi.
*Mơi trường tự nhiên: Môi trường sống liên quan trực tiếp hay gián tiếp
tới sức khoẻ. Môi trường tự nhiên như thời tiết, khí hậu, khơng khí, nước, vi
khuẩn, bụi, bức xạ và xã hội. Vấn đề đơ thị hố, điều kiện vệ sinh, tâm lý ...
* Kinh tế: Kinh tế cũng là một trong những yếu tố ảnh hưởng đến sức
khoẻ, tỷ lệ mắc THA tăng theo chiều thuận của phát triển kinh tế [49], khi nền
kinh tế phát triển thì lối sống sinh hoạt thay đổi và khơng thể khơng nói đến
yếu tố khó khăn về kinh tế, đúng vào thời kỳ cần có những điều kiện kinh tế
nhất để bồi dưỡng sức khoẻ, để đảm bảo cho đời sống khơng bị lệ thuộc.
Nhiều người cao tuổi có được cuộc sống tuổi già đầy năng động là do có sự
hỗ trợ của hệ thống lương hưu và các nguồn cung cấp tài chính khác. Trong
khi đó những người cao tuổi khác vẫn bị nghèo hơn các thành phần khác
trong xã hội, đặc biệt là người cao tuổi sống ở nơng thơn khơng có thu nhập
chắc chắn, thậm chí cả những người cao tuổi có người cao tuổivẫn tiếp tục là
thành phần nghèo nhất, vì khơng có cơng việc chính thức, thu nhập không ổn
9
định, khơng có tích luỹ. Thu nhập và các phương tiện sinh hoạt phần lớn của
người cao tuổi thấp hơn rất nhiều so với nhóm trẻ tuổi hơn. Tại một số nước,
nghèo đói ngày càng gia tăng làm người cao tuổi nghèo hơn nhóm tuổi khác,
do vậy họ bị đặt ra ngoài xã hội và quyền con người của họ bị phủ nhận. Nếu
xã hội, cộng đồng không không quan tâm đến, thì họ mặc cảm cho mình là
người thừa, khơng có tiền lại là gánh nặng cho xã hội nên càng trầm tư, mặc
cảm, ít quan hệ với xung quanh. Mức sống của nhiều người cao tuổi ở vựng
sõu vựng xa cịn gặp nhiều khó khăn, chi phí y tế hiện nay q cao, do tình
hình tài chính kém làm người cao tuổi mất đi sự thanh thản đưa đến đau khổ
về tâm lý và ốm yếu về tâm lý trong khi nhiều người cao tuổi thậm chí cịn là
lao động chính của gia đình. Sự lao động trường diễn kết hợp ăn uống không
đầy đủ làm ảnh hưởng đến sức khoẻ [43], [77].
1.1.2.3. Nhóm yếu tố về chăm sóc sức khoẻ:
Tình trạng bệnh tật nói chung cũng như tình trạng bệnh và cơng tác
quản lý (QL) bệnh THA nói riêng chịu ảnh hưởng của các yếu chăm sóc sức
khoẻ, đó là cơ cấu tổ chức và hoạt động của hệ thống y tế, nhất là tuyến y tế
cơ sở (gồm y tế thôn bản, xã, phường, quận huyện, thị xã) là tuyến y tế trực
tiếp gần dân nhất đảm bảo mọi người dân được chăm sóc sức khoẻ cơ bản với
chi phí thấp nhất .
Để nâng cao chất lượng các dịch vụ chăm sóc và nâng cao sức khoẻ
cho người dân trong giai đoạn hiện nay nhà nước ta đã đưa ra nhiều giải pháp
để củng cố nõng cao chất lượng y tế của tuyến cơ sở. Cho đến nay tỉnh Bắc
Giang thực hiện Quyết định số 225/2005/QĐ-TTg về việc phê duyệt đề án
nâng cấp bệnh viện (BV) huyện và BV đa khoa khu vực và Quyết định số
47/2008/QĐ-TTg về việc phê duyệt Đề án đầu tư xây dựng, cải tạo, nâng cấp
BV đa khoa huyện và BV đa khoa khu vực liên huyện sử dụng vốn trái phiếu
Chính phủ và các nguồn vốn hợp pháp khác giai đoạn 2008 – 2010, đã nâng
10
cấp 09 BV tuyến huyện và BV đa khoa khu vực Lục Ngạn. Thực hiện Chỉ thị
06-CT/TW của Ban chấp hành Trung ương về việc củng cố và hoàn thiện
mạng lưới y tế cơ sở và Quyết định số 370/2002/QĐ-BYT về việc ban hành
“Chuẩn Quốc gia về y tế giai đoạn 2001-2010” đến nay số xã đạt Chuẩn Quốc
gia về y tế xã là 219/230 xã (95,22%). Thực hiện Thông tư số11/2005/TTLTBYT-BNV, Hướng dẫn chức năng, nhiệm vụ, quyền hạn và cơ cấu tổ chức của cơ
quan chuyên môn giúp Uỷ ban nhân dân QL nhà nước về y tế địa phương:
- Phòng Y tế thực hiện các nhiệm vụ, quyền hạn QL nhà nước về y tế
trên địa bàn huyện theo hướng dẫn của Uỷ ban nhân dân cấp tỉnh; tham mưu
cho Chủ tịch Uỷ ban nhân cấp huyện chỉ đạo và tổ chức thực hiện công tác vệ
sinh phịng bệnh, vệ sinh mơi trường; quản lý Trạm Y tế xã (TYTX), phường,
thị trấn và thực hiện một số nhiệm vụ, quyền hạn khác theo sự uỷ quyền của
Sở Y tế.
- Các BV đa khoa khu vực và các BV đa khoa huyện (kể cả các Phòng
khám đa khoa khu vực) thành lập theo quy hoạch mạng lưới khám, chữa bệnh
của tỉnh, thành phố. Là cơ sở khám bệnh, chữa bệnh trực thuộc Sở Y tế, thành
phố có trách nhiệm khám bệnh, chữa bệnh cho nhân dân trong huyện, quận
trong tỉnh, thành phố trực thuộc Trung ương. BV huyện có chức năng nhiệm
vụ được quy định tại Quy chế BV [4].
- Trạm Y tế xã là y tế cơ sở, đơn vị kỹ thuật đầu tiên tiếp xúc với người
dân, nằm trong hệ thống y tế Nhà nước trực thuộc Phòng Y tế huyện, thị,
quận, cú cỏc nhiệm vụ như sau: “… Thực hiện các biện pháp về công tác vệ
sinh phòng bệnh, phòng chống dịch, giữ vệ sinh những nơi công cộng và
đường làng, xã; tuyên truyền ý thức bảo vệ sức khoẻ cho mọi đối tượng tại
cộng đồng… Tổ chức khám sức khoẻ và QL sức khoẻ cho các đối tượng
trong khu vực mình phụ trách … QL các chỉ số sức khoẻ và tổng hợp báo
cáo, cung cấp thơng tin kịp thời, chính xác lên tuyến trên theo quy định thuộc
11
đơn vị mình phụ trách … Bồi dưỡng kiến thức chuyên môn kỹ thuật cho cán
bộ y tế thôn, làng, ấp, bản và nhân viên y tế cộng đồng” [3].
- Nhân viên y tế thôn bản (NVYTTB) là nhân viên y tế hoạt động tại
thơn, bản, có chức năng chăm sóc sức khoẻ cho nhân dân trong thơn, bản:
+ Truyền thông Giáo dục sức khoẻ: Thực hiện tuyên truyền các kiến
thức bảo vệ sức khoẻ và an toàn cộng đồng; hướng dẫn các biện pháp chăm
sóc sức khoẻ thơng thường; hướng dẫn thực hiện vệ sinh phòng bệnh;
hướng dẫn vệ sinh thực phẩm và dinh dưỡng hợp lý; hướng dẫn vệ sinh 3
sạch (ăn sạch, ở sạch, uống sạch).
+ Sơ cứu ban đầu và chăm sóc bệnh thơng thường: Sơ cứu ban đầu
các cấp cứu và tai nạn; chăm sóc một số bệnh thơng thường; chăm sóc
người mắc bệnh xã hội tại nhà.
+ Thực hiện các hoạt động chương trình y tế tại thôn, bản; Ghi chép,
báo cáo về dân số, sinh, tử và dịch bệnh tại thôn, bản đầy đủ và kịp thời
theo quy định; QL và sử dụng tốt túi thuốc của thơn, bản [5].
1.1.2.4. Nhóm yếu tố sinh học:
* Yếu tố về thể trạng:
- Chỉ số khối cơ thể (Body Mass Index: viết tắt BMI). Chỉ số khối cơ thể
được tính bằng cân nặng/(chiều cao)2 có liên quan chặt chẽ với tỷ lệ khối mỡ
trong cơ thể. Đã có rất nhiều bằng chứng nêu lên mối liên quan giữa thừa cân
với bệnh tim mạch nói chung và bệnh THA nói riêng. Chỉ số BMI bình
thường: 18,5 - 24,99... Từ 25 trở lên là thừa cân, khi BMI ≥ 30 thì được coi là
béo phì, người béo phì có nguy cơ bị THA cao hơn 5,6 lần người khơng béo
phì [8], [32], [82]. Nghiên cứu về dịch tễ học THA của quần thể người trưởng
thành ở thành phố Maracaibo - Venejuela thấy rằng người có BMI > 25 thì tỷ
lệ THA gấp 2 lần người có BMI < 25 (47,6% so với 24,2%) [69]. Theo một số
nghiên cứu trong nước của Trần Đỡnh Toỏn và cộng sự. [57], [58], khi BMI
12
từ 21,5 - 22,9 trở lên, tỷ lệ THA bắt đầu tăng cao hơn tỷ lệ chung trong cùng
quần thể. Qua nghiên cứu 1.437 nông dân ở xã Liên Minh, xã Định Cơng
huyện Thanh Trì - Hà Nội và 101 cán bộ viên chức đang được theo dõi ĐT
ngoại trú bệnh THA tại Ban bảo vệ sức khoẻ thành phố Hà Nội cho thấy: Với
người THA là cán bộ viên chức chỉ số khối cơ thể cao hơn hẳn NMTHA là
nơng dân 11,7 % ln tìm thấy sự phối hợp nhiều YTNC [39], [38], [70].
- Tỷ lệ vũng bụng/vũng mụng (Waist-hip ratio: viết tắt WHR): Tỷ lệ
vũng bụng/vũng mụng tăng là một trong những nguy cơ của bệnh mạch vành
nói chung và THA nói riêng. Khi phân loại theo khuyến cáo của JNC-V về
chẩn đốn béo phì (WHR) ở nam > 0,95 và nữ > 0,85 thỡ cú 42 nam (17%) và
131 nữ (68%), khơng có giá trị trung bình của HATT và HATTr trong hai
nhóm bệnh béo bệu này. Tuy nhiên khi phân tích phân tầng WHR ra 3 nhóm
(WHR < 0,85; 0,85- 0,94, và > 0,95), thấy có mối liên quan giữa WHR với
THA có ý nghĩa thống kê [77].
*Tiền sử gia đình NMTHA: Tiền sử gia đình, nhất là trực hệ (bố, mẹ, anh
chị em ruột), có người lớn bị THA là một trong các nguy cơ mạnh nhất làm
cho một đối tượng có thể bị THA trong tương lai ...
*Tuổi và giới: Tất cả chúng ta đều biết rằng người lớn tuổi có nguy cơ
mắc bệnh và tử vong do những bệnh có liên quan đến THA cao hơn những
người trẻ tuổi. Mặc dù THA tâm trương giảm nhẹ dần khi vượt qua độ tuổi 65
- 70, HA tâm thu lại tiếp tục tăng so với tuổi đời.
1.2. Một số mơ hình chăm sóc sức khoẻ tại cộng đồng
1.2.1. Một số mơ hình chăm sóc sức khoẻ nói chung tại cộng đồng
Ở nước ta, việc chăm sóc sức khỏe ban đầu nói chung cho cộng đồng tại
cỏc vựng miền núi phía Bắc đã được các tác giả như Nguyễn Thành Trung
(1999), Lý Ngọc Kính (1999), Đàm Khải Hồn (2004) đã đưa ra một số mơ
hình chăm sóc sức khỏe như mơ hình NVYTTB ở vùng cao, đào tạo và sử
13
dụng NVYTTB và mơ hình huy động “giỏo viên cắm bản” tham gia truyền
thơng chăm sóc sức khoẻ cho người dân [21], [23].
Để giải quyết vấn đề chăm sóc sức khoẻ nói chung cho người dân, trong
đó có phịng chống THA, đặc biệt ở nơi cịn nhiều khó khăn, đó cú một số tác
giả đã đưa ra những mơ hình hoạt động có hiệu quả tốt như:
- Mơ hình của Đàm Khải Hoàn ở Quang Sơn với việc xây dựng đội ngũ
nhân viên sức khoẻ cộng đồng, hoạt động tình nguyện ở cỏc thụn bản tham
gia vào chăm sóc sức khỏe ban đầu đã góp phần cải thiện sức khoẻ cho người
dân rất tốt [24].
- Mơ hình của Nguyễn Thành Trung, Đàm Khải Hoàn với việc xây dựng
đội ngũ NVYTTB ở vùng cao miền núi của tỉnh Thỏi Nguyờn đó tham gia
tích cực vào các hoạt động chăm sóc sức khỏe ban đầu [21].
- Nguyễn Thành Trung, Trần Thị Trung Chiến và cộng sự với mơ hình
nhà y tế bản cho vùng cao miền núi, vùng dân tộc thiểu số, vùng đặc biệt khó
khăn ở Việt Nam. Đã tiến hành xây dựng mơ hình trên một địa bàn rộng lớn
của 9 tỉnh trong cả nước đại diện cho cả 3 miền trong thời gian 3 năm. Với
điều kiện như nước ta hiện nay để làm tốt cơng tác chăm sóc sức khoẻ cho
nhân dân đặc biệt là nhân dân ở vựng sõu, vựng xa, vùng đặc biệt khó khăn
thì việc cũng cố và phát triển hệ thống y tế thôn bản là rất quan trọng. Đồng
thời việc huy động các tổ chức xã hội khác tham gia công tác này là điều cần
thiết, thực tế hoạt động của mơ hình này đã chứng minh rằng khi hệ thống y tế
thôn bản được củng cố, có sự tham gia của các ban ngành và sự theo dõi giám
sát giúp đỡ của các cấp chính quyền, nhận thức của người dân về vấn đề sức
khoẻ được nâng cao rõ rệt [13].
- Nghiên cứu xây dựng mơ hình đào tạo NVYTTB tại huyện Đồng Hỷ
(Thỏi Nguyờn) theo cơ chế xã hội hoá. Sau thời gian 1 năm hoạt động đã đào
tạo được một đội ngũ NVYTTB đáng kể và đáng chú ý ở đây là đào tạo theo
14
hướng xã hội hoá. Số NVYTTB này đang hoạt động tích cực và góp phần
quan trọng trong chăm sóc sức khoẻ ban đầu cho nhân dân [12], [22].
- Đàm Khải Hồn và cộng sự với mơ hình “giỏo viờn cắm bản” tham gia
truyền thông giáo dục sức khoẻ cho người dân ở các bản của huyện Đồng Hỷ
tỉnh Thái Nguyên [23]. Sau một năm hoạt động kết quả có sự thay đổi rõ rệt
về kiến thức, thái độ trong chăm sóc sức khoẻ, song về thực hành sự thay đổi
cũn ớt, chưa đáng kể.
- Mơ hình nghiên cứu của Dương Minh Thu và cộng sự.(2005) tại thành
phố Thỏi Nguyờn đó huy động được các câu lạc bộ người cao tuổi vào truyền
thơng phịng bệnh (TBMMN). Mơ hình này rất phù hợp với điều kiện hiện
nay vỡ đó dựa trên vào chính quyền và hội người cao tuổi của phường, cơ
quan chun mơn có vai trị tư vấn. Ưu điểm của mơ hình là đáp ứng được
nhu cầu thơng tin về cách phòng bệnh cho người cao tuổi. Do hoạt động
truyền thơng được lồng ghép trong các chương trình sinh hoạt thường kỳ của
Hội nờn ớt tốn kém về thời gian và kinh phí. Hoạt động truyền thơng đã mang
lại sự hiểu biết về cách phịng bệnh cho NMTHA. Mơ hình đã được cộng đồng
cấp nhận. Sau thời gian tiến hành các hoạt động truyền thơng hành vi của về
phịng bệnh đã tăng hơn trước rõ rệt [53]..
1.2.2. Các mơ hình quản lý và điều trị THA tại cơ sở y tế.
1.2.2.1. Mơ hình điều trị bằng hình thức khám bệnh kê đơn thuốc
Người bệnh thấy có biến chứng nhẹ của THA hoặc đi khám bệnh, kiểm
tra sức khoẻ cơ sở y tế phát hiện mắc THA đã kê đơn cho người bệnh được
phát thuốc BHYT hoặc tự mua và dùng thuốc tại nhà. Đây là hình thức khám
chữa bệnh được tổ chức ở tất cả các phòng khám của các cơ sở khám chữa
bệnh công lập và tư nhân ở nước ta theo Quy chế bệnh viện.
Người bệnh không được theo dõi cho nên khi có dấu hiệu của tai biến
do THA mới đến cơ sở khám chữa bệnh để chữa.
15
1.2.2.2. Mơ hình điều trị nội trú bệnh THA tại các bệnh viện.
Với nghiên cứu kết quả ĐT bệnh THA tại khoa nội I- BV quân y 110
của Nguyễn Văn Minh và cộng sự (2001) [45] cho thấy, NMTHA được ĐT
nội trú tại khoa nội của BV Quân Y 110. Bệnh nhân được theo rõi chặt chẽ
hàng ngày về HA, theo dõi về lâm sàng, cận lâm sàng, được sử dụng và điều
chỉnh thuốc sử dụng hàng ngày cho phù hợp với tình trạng của bệnh từ lúc
nhập viện vào nội trú đến khi xuất viện. Các tiêu chuẩn chẩn đoán, phân loại,
phác đồ ĐT, đánh giá kết quả dựa vào WHO/ISH (International Society of
Hypertension) năm 1993-1999. Tại Quân Y viện 110 năm 2001, đã cho kết
quả tỷ lệ HA về bình thường 70,1%,.
Với kết quả nghiên cứu một số bệnh không lây nghiễm tại các BV của
của tỉnh Bắc Giang (2006) Đinh Văn Thành đã đưa ra một một số nhận xét
[49]: NMTHA nằm ĐT nội trú trong BV là những NMTHA có tai biến hoặc
khơng có tai biến được thày thuốc của BV làm hồ sơ bệnh án theo quy định
vào nằm ĐT nội trú tại BV ở tỉnh Bắc Giang năm 2003 là 1,141%; 2004 là
1,412%; 2005 là 1,680 .
Những NMTHA được ĐT theo mơ hình này là tại gia đình bệnh nhân
khơng được dùng thuốc và theo dõi HA nên đến khi có tai biến của THA
được đưa đến BV để chữa trong tình trạng HA cao hơn hoặc đã có tai biến.
Mơ hình ĐT nội tú tại BV, người bệnh được theo dõi và dùng thuốc rất
tích cực trong thời gian nằm ĐT. Nhưng sau khi xuất viện người bệnh khơng
được kiểm sốt, theo dõi và sử dụng thuốc cho đến khi bệnh THA tiến triển
xấu hơn, chỉ số HA tăng cao hơn hoặc có biến chứng nặng rồi lại quay lại
bệnh viện.
1.2.2.3. Mơ hình khám bệnh kê đơn phát thuốc đến khám theo định kỳ tại Ban
bảo vệ chăm sóc sức khoẻ tỉnh Bắc Giang.
Đối tượng nghiên cứu là những cán bộ trong chế độ Ban bảo vệ chăm
sóc sức khoẻ của tỉnh Bắc Giang quản lý, Tất cả các đối tượng này được
16
khám sức khoẻ định kỳ hàng năm, những NMTHA được lập hồ sơ để quản lý,
theo dõi, phát thuốc tự uống ở nhà dưới sự giám sát và tái khám hàng tháng
theo hẹn của Ban bảo vệ và chăm sức sức khoẻ của tỉnh Bắc Giang. Mơ hình
này được thực hiện và tổng kết đánh giá năm 2006 với kết quả là: Tỷ lệ mắc
THA là 371/727 người (51%), trong đó dưới 60 tuổi là 8,8%, từ 60-70 tuổi là
14,7%, trên 70 tuổi là 27,5% [68].
Đây là mơ hình NMTHA được quản lý tại Ban bảo vệ sức khoẻ thường
được kiểm sốt thường xun, nhưng chỉ có cán bộ lãnh đạo của tỉnh trong
diện được quản lý và những đối tượng này lại không được theo dõi thường
xuyên của y tế cơ sở, cũng trong diện này những người về hưu ở các huyện
thì lại tham gia vào mơ hình quản lý của BV huyện.
1.2.2.4. Mơ hình QL và điều trị ngoại trú bệnh THA tại Bệnh viện Bạch Mai.
*Phương pháp QL: Khám bệnh và làm hồ sơ quản lý: Những NMTHA
đủ tiêu chuẩn nghiên cứu được giải thớch rừ về nội dung nghiên cứu: làm hồ
sơ quản lý, theo dõi và ĐT có kiểm sốt bao gồm các thủ tục hành chính, hỏi
bệnh, khám bệnh, làm các xét nghiệm thăm dò theo WHO 2003, theo dõi
đánh giá kết quả ĐT lần khám đầu và các lần tái khám.
Phương tiện QL: Bệnh án theo dõi các lần khám bệnh, các diễn biến của
bệnh cũng như các tác dụng phụ không mong muốn trong quá trình ĐT. Sổ
theo dõi diễn biến của bệnh tại nhà (do bệnh nhân tự theo dõi) và các lần tái
khám. Sổ hẹn NMTHA để theo dõi thời gian tái khám để thông báo cho
NMTHA đến khám lại, đồng thời cũng biết được lý do NMTHA không đến
khám hoặc tái khám không đúng hẹn và điện thoại để liên lạc với NMTHA và
ngược lại
Phương pháp theo dõi: Mỗi bệnh nhân có một bộ hồ sơ nghiên cứu riêng
được thiết kế từ trước.
17
Phương pháp ĐT: Theo khuyến cáo của WHO-2003
Thuốc sử dụng cỏc nhúm thuốc theo hướng dẫn của WHO – 2003 [59]
và Hội tim mạch học Việt Nam [26].
Đánh giá kết quả sau 05 năm nghiên cứu quản lý NMTHA tại BV Bạch
Mai cho thấy 2350 NMTHA được quản lý, theo dõi và ĐT, có 73,4% số bệnh
nhân được QL tốt, còn 26,6% số bệnh nhân chưa được quản lý tốt.
Kết quả ĐT: Trong số nghiên cứu tại BV Bạch Mai có 80% bệnh nhân
phải phối hợp hai hoặc nhiều loại thuốc để đạt được được huyết áp mục tiêu
(HAMT) và kiểm sốt được HA trong suốt q trình ĐT, trong đó có 21,3%
bệnh nhân bị THA mức độ I cịn lại 78% là THA mức độ II và III. Trong số
73,4% bệnh nhân quản lý tốt thỡ cú 78,4% số bệnh nhân được kiểm sốt
HAMT, vẫn cịn 21,6% chưa đạt được HAMT vì đa số bệnh nhân khơng có
chỉ số THA đơn thuần mà thường kèm theo 1 hoặc nhiều YTNC mà bệnh
cùng phối hợp với THA, đái tháo đường, béo phì... và đặc điểm những bệnh
nhân này thường kém tuân thủ ĐT như tự ngừng uống thuốc. Trong số đạt
được HAMT có 13,4% chỉ sử dụng một nhóm thuốc còn lại chỉ sử dụng từ 2
loại thuốc trở lên. Tỷ lệ biến chứng tái nhập viện chiếm 13,4% chủ yếu do
TBMMN, nhồi máu cơ tim, cơn đau thắt ngực, cơn THA thường xảy ra ở
những bệnh nhân tuân thủ ĐT kém, tỷ lệ tử vong 2,3% được quản lý trong 32
tháng [51].
Theo tác giả Ong Thế Viên (năm 2005 nghiên cứu 300 NMTHA tại khoa
khám bệnh BV Bạch Mai theo phương pháp quản lý trờn thỡ cú 20% người
bệnh không tuân thủ ĐT do chủ yếu là người bệnh chưa hiểu biết về bệnh
THA, về mức độ nguy hiểm của bệnh, chưa biết cỏch phũng và ĐT bệnh
(71,0%). Ngoài ra cũn cú thờm một số tác động khác dẫn đến chưa tuân thủ
đúng qui trình ĐT như: xin chuyển đi nơi khác, chuyển vùng sinh sống, giá
thành ĐT cao, ĐT vẫn thấy chưa hiệu quả, qua báo cáo tác giả cũng đưa ra
18
một trong những khuyến nghị là: “Cần phải xây dựng mơ hình quản lý và
kiểm sốt bệnh THA từ tuyến trung ương đến tuyến cơ sở”. Còn lại 80% tuân
thủ tốt qui trình ĐT và số này đạt được HAMT là 95,5% . Tỷ lệ tai biến chiếm
3,4% đột quị [64].
Mơ hình được quản lý ở BV bạch mai là tuyến trung ương rất có điều
kiện tốt, nhưng có 26,6% NMTHA chưa quản lý tốt do NMTHA chưa nhận
thức tốt về bệnh. Nhiều NMTHA khi dùng thuốc thấy có dấu hiệu HA bình
thường, nghĩ là bệnh đã khỏi và tự ý bỏ ĐT, không tái khám hoặc chỉ ĐT khi
thấy khó chịu, phần lớn các bệnh nhân này trước đây chưa được quản lý và
ĐT ở một cơ sở địa phương. Cịn lại NMTHA khác khơng tiếp tục tham gia
ĐT với lý do là ĐT ở nơi khác, chuyển vùng sinh sống, hoặc sống ở xa khơng
có điều kiện duy trì thực hiện quản lý theo mơ hình này.
1.2.2.5. Mơ hình QL và điều trị bệnh THA ở BV đa khoa tỉnh Bắc Giang [65].
Đây là mơ hình khi NMTHA đến BV đa khoa tỉnh Bắc Giang được làm
bệnh án ĐT ngoại trú, theo dõi các lần khám bệnh, các diễn biến của bệnh
cũng như các tác dụng phụ không mong muốn của bệnh trong quá trình ĐT.
Chế độ cấp phát thuốc: Bệnh nhân có thẻ bảo hiểm được cấp thuốc theo
danh mục của thuốc bảo hiểm y tế (BHYT). Bệnh nhân khơng có thẻ BHYT
được cung cấp thuốc ở một địa điểm cố định thuận lợi với giá cả phù hợp.
Cách thức tiến hành: Những bệnh nhân đến khám ĐT ngoại trú bệnh
THA được hỏi bệnh và khám bệnh làm các xét nghiệm cận lâm sàng theo dõi
đánh giá kết quả lần đầu và các lần tái khám. Phương pháp đo HA theo Joint
National Committee (JNC) VI. Phương pháp theo dõi:
Phương pháp quản lý: Mỗi bệnh nhân có 1 bộ hồ sơ bệnh án và một
quyển sổ theo dõi HA tại nhà. Chỉ số HA và dấu hiệu đi kèm theo hàng ngày
tại nhà và số lần khám. Hẹn ngày tái khám (tùy theo từng nhóm bệnh). Gọi
điện thoại nếu như bệnh nhân chưa đến khám đúng ngày, nếu bệnh nhân
19
khơng có điện thoại sẽ được gửi giấy báo đến tận nhà nhắc bệnh nhân đến
khám lại.
Kết hợp chặt chẽ giữa thày thuốc với bệnh nhân và người nhà bệnh nhân
để tăng hiệu quả ĐT: Cung cấp các thông tin về bệnh nhân hàng tháng, hàng
năm cho bệnh nhân cũng như người nhà bệnh nhân; Hướng dẫn cho người
nhà bệnh nhân và bệnh nhân cách uống thuốc và những tác dụng phụ của
thuốc có thể gây ra cho bệnh nhân; Giải thích rõ cho bệnh nhân và người nhà
bệnh nhân về tác dụng của từng loại thuốc để cựng bỏc sỹ soạn ra một phác
đồ ĐT phù hợp nhất với từng người bệnh để đạt hiệu quả cao nhất.
Phương pháp ĐT theo hướng dẫn của JNC VII (2003): Sau khi điều
chỉnh lối sống (ĐCLS) không kết quả, chúng tôi bắt đầu sử dụng thuốc ĐT
theo giai đoạn của THA và có hay khơng có tổn thương cơ quan đớch, cú hay
khơng có biểu hiện lâm sàng và các yếu tố cơ quan khác đặc biệt là hiệu quả
ĐT và giá thành điều trị.
Theo dõi diễn biến của bệnh: Sổ theo dõi HA tại nhà, điện thoại liên lạc
khi cần thiết; số lần phải vào viện.
Đánh gia kết quả HA: Sổ theo dõi tại nhà (người nhà tự đo); bác sỹ đo
HA trực tiếp khi tái khám.
Kết quả: Mơ hình này được triển khai thực hiện từ năm 2003 đến năm
2007 với 3030 người mắc tỷ lệ đạt HAMT là 75%, bỏ cuộc ĐT là 4,3%,
không biết mắc THA là 53%, chưa hiểu biết về THA là 70%, tai biến do THA
là 1,7% [65].
Đánh giá kết quả quản lý và ĐT ngoại trú năm 2008 tại BV đa khoa tỉnh
Bắc Giang, tỷ lệ đạt HAMT 56,14% (2008), bỏ cuộc 18,57% [50].
Mô hình này người bệnh được được QL và giám sát hàng tháng, nhưng
bệnh nhân chỉ là đối tượng có thẻ BHYT, do số bệnh nhân quá đông trong khi
nguồn nhân lực hạn chế, hàng tháng bệnh nhân phải đi từ các huyện lên BV
20
đa khoa tỉnh để tái khám và lĩnh thuốc về uống tại nhà, những bất cập đó đã
dẫn đến hiệu quả của mơ hình hạn chế tỷ lệ đạt HAMT thấp số người bỏ cuộc
cao, nhận thức về bệnh THA và thực hiện đầy đủ chế độ QL còn thấp.
1.2.2.6. Mơ hình quản lý và điều trị THA tại bệnh viện huyện ở tỉnh Bắc
Giang [50].
Để khắc phục những bất cập và những vấn đề mà các mơ hình QL bệnh
THA, tác giả Đinh Văn Thành và cộng sự đã tiến hành nghiên cứu mơ hình
quản lý bệnh THA tại BV huyện ở tỉnh Bắc Giang năm 2008 có 8952
NMTHA được QL tại 10 huyện, thành phố của tỉnh Bắc Giang.
Nội dung của mơ hình nghiên cứu: Đây là mơ hình QL và ĐT NMTHA
thường xuyên, liên tục và lâu dài tại BV huyện ở Bắc Giang với nội dung sau:
Mục tiêu: Người bệnh được QL và kiểm sốt tình trạng bệnh THA
thường xuyên liên tục và lâu dài để phòng, chống các tai biến và tử vong do
bệnh THA gây nên, đồng thời duy trì HAMT ổn định.
Bước 1: Tất cả NMTHA điều phải đưa vào nằm ĐT nội trú tại khoa Nội
của BV huyện để thực hiện một số cơng việc trong thời gian ĐT nếu NMTHA
khơng có biến chứng nặng hoặc đang trong tình trạng có cơn THA (THA cấp
cứu, THA khẩn cấp) và hướng dẫn NMTHA biết đo, cách sử dụng thuốc, theo
dõi diễn biến của bệnh THA và điều chỉnh lối sống.
Bước 2: Là bước tiếp theo sau khi NMTHA đã được ĐT chuyển sang
bước quản lý và ĐT ngoại trú và được làm hồ sơ theo dõi tại nhà.
Mơ hình này nó đó khắc phục được những bất cập: NMTHA được ĐT
nội trú sau đó chuyển sang bước II là lập hồ sơ QL và ĐT ngoại trú có kiểm
sốt, hàng tháng đến khám lại. NMTHA được quản lý ngay trên địa phương
không phải đi xa đỡ phiền hà từ đó tỷ lệ bỏ cuộc giảm xuống là 6,85%, còn tỷ
lệ bỏ cuộc ở BV đa khoa tỉnh là 18,57%. Chi phí cho một người bệnh thấp
(1110086 ± 398259 đồng), chi phí ở BV đa khoa tỉnh Bắc Giang là 1626495 ±
21
475784 đồng, bỏ được YTNC cao hơn (42,50%), BV đa khoa tỉnh là 29,41%
p<0,05. Nhưng kết quả đạt HAMT của BV huyện (55,88%), BV đa khoa tỉnh
(56,14%) p > 0,05.
Trên thế giới và Việt Nam hiện nay đang tồn tại hai mơ hình quản lý và
ĐT bệnh THA chủ yếu: Một là mơ hình được thực hiện tại cộng đồng,
NMTHA tự đến để được chăm sóc, tư vấn tại cộng đồng. Hai là mơ hình được
thực hiện tại các cơ sở là BV, NMTHA tự đến để được QL và ĐT tại các BV
huyện từ địa phương đến trung ương. Trong khi đó NMTHA địi hỏi cần phải
quản lý và ĐT liên tục, thường xun, vì vậy phải có mơ hình quản lý và ĐT
phối hợp của các BV và cộng đồng đó là mơ hình quản lý bệnh THA tại tuyến
y tế cơ sở.
22
Chương 2
ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu
- Đối tượng nghiên cứu là NMTHA tuổi
chuẩn của WHO, THA khi HATT
18. Chẩn đoán THA theo tiêu
140 mmHg và/hoặc HATTr
90 mmHg.
Loại trừ những trường hợp THA đang có thai.
- Cán bộ y tế BV huyện, cán bộ y tế của TYTX và NVYTTB.
2.2. Thời gian nghiên cứu
Nghiên cứu từ tháng 5 năm 2009 đến tháng 12 năm 2010.
2.3. Địa điểm nghiên cứu
Huyện Yên Dũng và huyện Tõn Yờn, tỉnh Bắc Giang
Bản đồ hành chính tỉnh Bắc Giang
Huyện Yên Dũng là huyện miền núi nằm ở sát phía Đơng Nam của thành
phố Bắc Giang. Tổng diện tích tự nhiên của huyện là 21.337,68 ha. Toàn
23
huyện có 23 xã và 02 thị trấn. Dân số là 167.185 người. Huyện có 01 BV đa
khoa huyện Yên Dũng quy mô 120 giường là BV loại III, cách trung tâm
thành phố bắc giang 17 km, đã được nâng cấp theo đề án 225 của Thủ tướng
Chính phủ [55], huyện có 23 xã và 02 thị trấn, 100% xó đó đạt Chuẩn Quốc
gia về y tế xã, 100% TYTX cú bỏc sỹ đa khoa [47].
Tõn Yên là huyện miền núi, sát phía Tây Bắc của thành phố Bắc Giang,
có diện tích đất tự nhiên là 20.373,72 ha. Dân số hiện có gần 170.272 dân
[14]. Huyện có 01 BV đa khoa huyện Tõn Yờn quy mô 120 giường là BV loại
III, cách trung tâm thành phố bắc giang 17 km, đã được nâng cấp theo đề án
225 của Thủ tướng Chính phủ [55], huyện có 22 xã và 02 thị trấn, 100% xó
đó đạt Chuẩn Quốc gia về y tế xã, 100% TYTX cú bỏc sỹ đa khoa [47].
2.4. Phương pháp nghiên cứu
2.4.1. Thiết kế nghiên cứu
- Nghiên cứu mô tả cắt ngang để đánh giá thực trạng công tác QL & ĐT
bệnh THA của 02 huyện tỉnh Bắc Giang.
- Nghiên cứu can thiệp (CT) trước sau có đối chứng.
- Nghiên cứu kết hợp định lượng với định tính.
2.4.2. Phương pháp chọn mẫu
2.4.2.1. Chọn mẫu cho phương pháp nghiên cứu mơ tả cắt ngang
*Cỡ mẫu: Áp dụng cơng thức tính cỡ mẫu cho nghiên cứu mô tả:
; n là cỡ mẫu nghiên cứu của 01 huyện
n là cỡ mẫu tối thiểu cho một huyện, Z(1-α/2) với độ tin cậy 95% ta
có Z2(1- α/2) = 1,96; p=0,135 là tỷ lệ NMTHA trong cộng đồng đã được ĐT,
theo kết quả điều tra của Trần Đỗ Trinh [61], d = 0,04. Thay vào cơng thức ta
Có
; Hai huyện = 280x2=560
24
Để tăng tính đại diện chỳng tơi lấy số NMTHA vừa mới được điều tra
2009 là 639 NMTHA trong đó của huyện Tõn Yờn (346) và Yên Dũng (293).
- Kỹ thuật chọn mẫu.
+ Chọn chủ đích huyện Yên Dũng và Tõn Yờn vào nghiên cứu. Hai
huyện này có điều kiện kinh tế văn hoá xã hội và hệ thống y tế tương đương
nhau [13].
+ Chọn xã: Mỗi huyện chọn chủ đích 2 xã với tiêu chí có những đặc
điểm về nhân khẩu học, hệ thống cung ứng dịch vụ y tế giống nhau và là xã
miền núi đã được công nhận “Chuẩn Quốc gia về y tế”. Cụ thể: Huyện n
Dũng chọn xó Xũn Phỳ và Cảnh Thụy; huyện Tõn Yên chọn xã Ngọc Châu
và Hợp Đức [47].
+ Chọn đối tượng nghiên cứu: Chọn toàn bộ số NMTHA đã phát hiện ra
ở hai huyện vào nghiên cứu, tổng số là 639 NMTHA.
2.4.2.2. Chọn mẫu cho phương pháp nghiên cứu can thiệp cộng đồng
* Cỡ mẫu: Cỡ mẫu tính theo cơng thức:
p1: Tỷ lệ NMTHA được QL hiện tại (Theo kết quả của nghiên cứu Mơ
hình QL và ĐT bệnh THA tại BV tuyến huyện ở tỉnh Bắc Giang (2008) là:
0,55 [50].
p2: Tỷ lệ mong muốn NMTHA được QL đạt được sau CT. Tỷ lệ này dự
kiến đạt được như của 0,85.
α : Mức ý nghĩa thống kê, là xác suất của sai lầm loại I, ở đây là 0,05.
β : Xác suất của sai lầm loại II, ở đây lấy là 0,2. Như vậy lực mẫu ở
đây là 80%.
z2 (αβ): Tra bảng ứng với giá trị α,β được 7,9
Thay số vào cơng thức tính được n = 260 NMTHA.
25
* Cách chọn mẫu: chúng tơi chọn tồn bộ số người THA trong nghiên
cứu mô tả đáp ứng tiêu chuẩn nghiên cứu vào mẫu nghiên cứu CT. Cụ thể là:
số người THA của huyện Yên Dũng là 293 và số người THA của huyện Tõn
Yờn là 346. Huyện Yên Dũng chọn là huyện can thiệp, còn huyện Tõn Yờn
được chọn làm huyện đối chứng.
2.4.2.3. Chọn mẫu cho định tính:
* Nhóm cán bộ y tế: 1 nhóm gồm 10 người cán bộ y tế huyện và người
cán bộ y tế TYTX.
* Nhóm y tế thơn bản: 1 nhóm gồm 18 người
* Nhóm NMTHA: 1 nhóm gồm 10 người bệnh
Tiến hành 2 lần trước và sau can thiệp.
2.4.3. Nội dung can thiệp
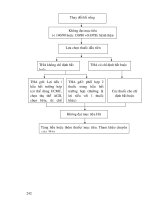
2.4.3.1. Thiết kết nghiên cứu can thiệp cộng đồng có đối chứng
XÃ XUÂN PHÚ VÀ
XÃ CẢNH THỤY
(thu thập số liêu
trước CT)
THỰC HIỆN MƠ HÌNH QL&ĐT
CỦA ĐỀ TÀI
SO SÁNH
SO
SÁNH
XÃ XN PHÚ VÀ
XÃ CẢNH THỤY
(thu thập số liệu sau
CT)
SO SÁNH
XÃ NGỌC CHÂU
VÀXÃ HỢP ĐỨC
(thu thập số liêu
trước CT)
SO SÁNH
THỰC HIỆN MƠ HÌNH QL&ĐT
CŨ (Ở TỈNH BẮC GIANG)
XÃ NGỌC CHÂU
VÀ XÃ HỢP ĐỨC
(thu thập số liêu sau
CT )
Sơ đồ 2.1 Thiết kế nghiên cứu can thiệp
2.4.3.2. Nội dung can thiệp cộng đồng tại xó Xũn Phỳ và xã Cảnh Thuỵ
1) Tên mơ hình dự kiến xây dựng: Mơ hình QL và ĐT bệnh THA tại
tuyến y tế cơ sở.