CT tưới máu não
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (18.22 MB, 149 trang )
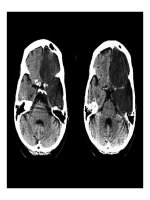
CT tưới máu não
Total Coverage of 4 cm
Scanner multibarettes
CT tưới máu não
Kĩ thuật:
Định vị+++
Các lát cắt đối xứng
Thể tích khảo sát
Tiêm TM thuốc cản quang có iode
Tiêm tự động
Tiêm 60 cc với 6 cc/giây (có thể thấp hơn)
Bơm rửa 55 cc Nacl 6 cc/giây
Tiến hành cùng lúc hay vài giây sau khi bắt đầu tiêm
Từ 1 hình/s đến 1hình/2,5s trong 60s
Kĩ thuật
Tiêm và quét cùng lúc (trong vài bài báo, quét 6-10s sau tiêm)
Quét mỗi 2s trong 1 phút
Thể tích vùng khảo sát (số lát cắt) phu thuộc vào số lát cắt
Tầm quan trọng của nhà lâm sàng trong định vị thể tích khảo sát (hố sau hay trên lều) nếu không thể khảo sát hết não
Images successives obtenues au même niveau de coupe pendant 1 minute
Chọn 1 động mạch và 1 tĩnh mạch
Obtention des cartographies
Vérifier que le « masque » (zone où se font les calculs) ne comporte pas de trous
Correction automatisée des mouvements en cours d’acquisition
Mettre une ROI sur une artère (ex: artère cérébrale antérieure)
Mettre une ROI sur une veine (ex: sinus longitudinal supérieur)
Eventuellement: préciser l’hématocrite (par défaut: 0,45)
Correction du « masque »
(zone où sera calculée la perfusion)
Kết quả
Cartographies:
MTT: thời gian di chuyển trung bình
TTP: thời gian đạt đỉnh
CBV: Thể tích máu não
CBF: lưu lượng máu não
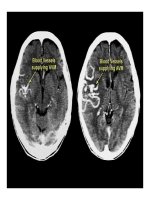
Identification d’une ROI en zone pathologique et d’une ROI comparative en zone saine
CT tưới máu não
2 lựa chọn để đọc:
Coupez natives để xác định tình trạng của mạng lưới bàng hệ
Cartographies de perfusion:
TTP
MTT
T max
CBV
CBF
CT Perfusion trong AVC
Chẩn đoán xác định tổn thương thiếu máu ở bn khiếm khuyết tk sau nguy kịch, khiếm khuyết thần kinh thoáng qua gợi ý AIT mà CT
và CTA bình thường
Tai biến thiếu máu cấp sớm:
Tiên lượng AVC thiếu máu và chỉ định tiêu sợi huyết
Có hay không tắc nghẽn động mạch nhánh xa khó thấy trên CTA
vùng tranh tối tranh sáng?
Tình trạng của mạng lưới bàng hệ?
CT tưới máu phát hiện tai biến thiếu máu cấp với độ nhạy 80% và đặc hiệu 95%
Nguyên nhân sai lệch:
Tổn thương nằm ngoài vùng khảo sát +++
Nhồi máu nhỏ
Tái thông nguyên phát
Nguyên nhân khác của rối loạn tưới máu
Tổn thương thứ phát
Migraine, état post-critique…
(Méta-analyse, Biesbroek JM et al., Cerebrovasc Dis 2013; 35:493–501 )
Sinh lý bệnh AVC cấp
Kích thước của tổn thương phụ thuộc:
Phạm vi giảm tưới máu
Khoảng thời gian giảm tưới máu
Mức độ giảm tưới máu
Tuần hoàn bàng hệ
Modèle à 3 compartiments
JC Baron
Định nghĩ tranh tối tranh sáng
Thay đổi nhiều trong định nghĩa vùng tranh tối tranh sáng hay vùng mô có nguy cơ hoại tử trong y văn(Dani KA et al., Ann Neurol 2011; 70: 384-401)
CBF 18 à 37 ml/100g/min
rMTT 1,8 à 8,1 sec
Hoại tử: rCBV<66% bên lành
Quels paramètres de perfusion sont utilisés par les logiciels pour définir nécrose et pénombre?
Publications scientifiques: logiciels « maison » non disponibles pour la plupart
Tmax meilleur paramètre pour définir le trouble de perfusion
Paramètre assez complexe: « time to peak of the deconvolved tissue residue function (Tmax)”
Ce paramètre n’est habituellement pas calculable par les logiciels commerciaux (exception: OLEA Medical)
Logiciels commerciaux: pas de standardisation, résultats différents:
MTT, CBF, CBV
CT perfusion imaging maps were significantly different among commercial software even when using identical source data, presumably because of differences in tracer-delay sensitivity
All commercial programs had delay-induced errors and/or insufficient correlations with true values, while academic programs for MR showed good correlations with true values (Kudo K et al.,
Radiology 2013; 267: 201-11)
Trong thực hành
rCBV: đánh giá nhanh hoại tử (ngoại trù tiêu sợi huyết hay lấy huyết khối)
Vùng tranh tối tranh sáng:
TTP, MTT, Tmax kéo dài
rCBV tăng
IRM tưới máu não với bolus gadolinium
Sau thời gian tuần hoàn trong mạch não bolus gadolinium bằng tiêm tĩnh mạch ngoại biên
dựa trên sự thay đổi tương ứng với độ nhạy từ của gadolinium trong lòng mạch
gadolinium đặc: giảm tín hiệu trên T2*
Kĩ thuật
Cathlon khẩu kính lớn (vert) vùng khuỷu
Bơm tiêm tự động
15 cc de gadolinium tiêm 6cc/giây
Bơm rửa ngay lập tức 15 cc huyết thanh cùng lưu lượng
IRM et thrombolyse
H3
DWI
J1
PWI
DWI
PWI