Bài giảng ung thư tuyến tiền liệt
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (514.09 KB, 29 trang )
UNG THƯ
TIỀN LIỆT TUYẾN
Bài giảng lý thuyết Y4
Bs Cung Thò Tuyết Anh
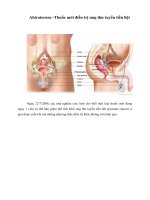
Giải phẫu học
bộ phận sinh dục nam
Ống dẫn tinh
Bàng quang
Xương mu
Túi tinh
Tuyến tiền liệt
Trực tràng
Thể xốp
Thể hang
Niệu đạo
Quy đầu
Bìu
Tuyến
Cowper
Ống dẫn
tinh
Mào tinh
Tinh hoàn
Vùng chuyển tiếp
Vùng trung tâm
Phía trước: mô đệm sợi-cơ
Vùng ngoại vi
Các vùng trong
tuyến tiền liệt
Xuaỏt ủoọ UT tuyeỏn tien lieọt
20 quốc gia có xuất độ
UT tuyến tiền liệt cao nhất thế giới
Xuất độ UT tiền liệt tuyến
Hoa kỳ (2002): 239930 ca mới (XĐ: 124.8)
Tử vong: 32442 (TS: 15.8)
Hoa kỳ (2008): 186320 ca mới (XĐ: 83.8)
Tử vong: 28660 (TS: 9.7)
Việt nam (2008): 1208 ca mới (XĐ: 3.2)
Tử vong: 716 (TS: 1.9)
UT của người lớn tuổi: > 60 tuổi, xuất độ tăng vọt
Các yếu tố nguy cơ
Tuổi cao
Chế độ ăn nhiều mỡ
Hút Thuốc lá
Tăng sinh tiền liệt tuyến lành tính
Người Mỹ gốc châu Phi
Giải phẫu bệnh
UT tiền liệt tuyến
75% bướu ở vùng ngoại vi của tuyến
Bướu thường có nhiều ổ
95% là carcinôm tuyến (adenocarcinoma)
Độ mô học Gleason (độ biệt hóa thành
tuyến + tế bào không điển hình + nhân bất
thường): càng cao, tiên lượng càng xấu
Độ mô học: thang điểm Gleason
Dựa vào hình thái và
cấu trúc tuyến của
mô bướu
Độ biệt hóa càng
kém, điểm Gleason
càng cao
Tổng số điểm
Gleason = tổng số
điểm của 2 kiểu mô
chiếm ưu thế trong
khối bướu
Diễn tiến tự nhiên
UT tiền liệt tuyến
Bướu tại TLT
Xâm lấn các túi tinh, đáy bàng quang, niệu đạo
Di căn hạch: hạch bòt, hạch quanh bàng quang,
hạch hạ vò, hạch trước xương thiêng, hạch cạnh
đại động mạch
Di căn xa: - Xương (85%), thể tạo xương
- Phổi, gan
Dấu hiệu sinh học của bướu
PSA (Prostate Specific Antigen): Kháng
nguyên đặc hiệu tăng cao trong UT TLT
Bình thường PSA < 4 ng/ml
Dùng trong tầm soát UT TLT, chẩn đoán,
đánh giá đáp ứng điều trò, theo dõi tái phát,
di căn
Chẩn đoán UT tiền liệt tuyến
UT TTL giai đoạn sớm:
Thường không triệu chứng
Phát hiện qua tầm soát đònh kỳ
PSA/máu
Khi có triệu chứng:
Thường bệnh đã tiến triển tại chỗ, tại
vùng hoặc di căn
Chẩn đoán UT tuyến tiền liệt
Lâm sàng
Bệnh sử: rối loạn thói quen đi tiểu (tiểu khó, tiểu
rắt, tiểu máu, tiểu đêm nhiều lần …)
Phát hiện tình cờ bướu TTL (khi siêu âm bụng
chậu, khi thăm trực tràng vì một lý do khác)
Khám trực tràng bằng ngón tay:
Có thể sờ thấy TTL to , chắc / cứng, mất
rãnh giữa, lổn nhổn
Không sờ chạm bướu nếu bướu ở vùng
trung tâm
Thaờm khaựm trửùc traứng
Cận lâm sàng
PSA/ máu thường tăng
Siêu âm qua ngã trực tràng ( TRUS)
CT/ MRI bụng chậu
X-quang phổi, xạ hình xương
Chẩn đoán giải phẫu bệnh
Sinh thiết bướu (có sự trợ giúp của siêu âm
trong lòng trực tràng – TRUS )
ST bằng kim qua ngã trực tràng (+ TRUS)
ST bằng kim qua ngã tầng sinh môn
ST bằng cắt đốt qua nội soi bàng quang-niệu
đạo
ST nhiều vò trí (≥ 6) cuả TLT để chẩn đoán gpb
và độ mô học
Sinh thiết tuyến tiền liệt
Đầu dò siêu âm
gắn kim sinh
thiết
Cắt đốt qua ngã nội soi niệu đạo
TURP
Dùng để thông
đường tiểu khi
bướu TTL làm bí
tiểu, đồng thời
để sinh thiết
bướu
Xếp hạng TNM
T1
T1a : 1 nhân vi thể
T1b : nhiều nhân vi thể
(Phát hiện tình cờ qua
cắt đốt TTL ngã nội soi)
T1c : Sinh thiết TTL do
PSA tăng
Xếp hạng TNM
T2
Nhân khu trú trong tuyến
T2a: xlấn < 1/2 của 1 thùy
T2b: xlấn > 1/2 của 1 thùy
T2c : nhân ở 2 thùy
Xếp hạng TNM
T3
Xâm lấn tại chỗ
T3a: xâm lấn vỏ bọc
T3b: xâm lấn túi tinh
T4
o Xâm lấn cổ bọng đái, cơ thắt ngoài HM, trực
tràng hoặc vách chậu
Xeỏp haùng TNM
N
N0: Khoõng haùch di caờn
N1: Haùch chaọu bũ di caờn
Xếp hạng TNM
M
M0: Không di căn xa
M1: có di căn xa
Di căn xương
thể tạo xương
Điều trò UT tiền liệt tuyến
Tùy vào nguy cơ tái phát, tình trạng sức khỏe và
thời gian kỳ vọng sống thêm của BN
Nguy cơ thấp: (T1 hay T2a) và Gleason ≤ 6 và
(PSA<10ng/ml).
Nguy cơ trung bình: (T2b hay T2c) hoặc Gleason
= 7 hoặc PSA 10-20 ng/ml.
Nguy cơ cao: T3a hoặc Gleason từ 8-10 hoặc
PSA>20ng/ml.
Nguy cơ rất cao: ≤ T3b hoặc N1 hoặc M1.
Điều trò UT tuyến tiền liệt
Nguy cơ thấp
Ước lượng sống < 10 năm
Theo dõi PSA, điều trò triệu chứng
Ước lượng sống > 10 năm
Theo dõi PSA mỗi 6 tháng
Xạ trò ngoài hoặc xạ trò áp sát
Cắt TTL tận gốc +/- nạo hạch chậu