Nhân một trường hợp xoắn tử cung trong thai kỳ
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (223.71 KB, 4 trang )
Y Học TP. Hồ Chí Minh * Tập 17 * Số 6 * 2013
Nghiên cứu Y học
NHÂN MỘT TRƯỜNG HỢP XOẮN TỬ CUNG TRONG THAI KỲ
Phạm Thị Thu Hương*
TÓM TẮT
Xoắn tử cung rất hiếm khi xảy ra trong thai kỳ. Trong tam cá nguyệt thứ ba của thai kỳ, tử cung thường
xoay sang phải. Xoắn tử cung được định nghĩa khi tử cung xoay xung quanh trục dọc của tử cung hơn 450.
Chúng tôi báo cáo một trường hợp xoắn tử cung , thai 37 tuần có vết mổ lấy thai.
Bênh nhân 42 tuổi, tiền thai 1001, thai 37 tuần, đơn thai, nhập viện vì choáng, đau bụng , không có tim
thai. Sản phụ có vết mổ lấy thai năm 2008 và thai kỳ lần này bình thường.
Sản phụ được hồi sức chống choáng, sau 15 phút được mổ lấy thai khẩn cấp với chẩn đoán là vỡ tử cung do
nứt vết mổ cũ, thai chết, chẩn đoán phân biệt với nhau bong non. Trong lúc mổ, mới chẩn đoán được xoắn tử
cung, tử cung xoắn sang phải gần 3600 . Bệnh nhân hồi phục và xuất viện sau 7 ngày.
Từ khóa: xoắn tử cung, thai kỳ.
ABSTRACT
CASE REPORT: THIRD TRIMESTER UTERINE TORSION
Pham Thi Thu Huong * Y Hoc TP. Ho Chi Minh * Vol. 17 ‐ No 6 ‐ 2013: 258 ‐ 261
Torsion of the entire uterus is rarely seen in obstetrical practice. Rotation of the gravid uterus is a normal
finding in the third trimester of pregnancy, and the uterus is usually in dextrorotation. Uterine tortion can be
defined as a rotation of the uterus of more than 45 degrees on its long axis. We report here a case of uterine
torsion from our obstetrical practice and a review of reported cases.
The patient, a 42‐year‐old gravida 2 para 1 at 37 weeks’gestation with a singleton pregnancy, was admitted
to the obstetrical unit with shock, uterine cramping and absent fetal heart rate. Her prior obstetrical history
included prior cesarean section (2008), and the current pregnancy had been uncomplicated until the date of
presentation. After 15 minutes follow up, the patient was made ultrasound, resuscitation. The presumptive
diagnosis was a uterine rupture and differential diagnosis with placental abruption. An emergency Caesarean
section (CS) was carried out. At the time of CS, the diagnosis of uterine torsion was made, dextrorotation. The
patient recovered and was discharged home on the seventh postoperative day.
Key words: uterine torsion, pregnancy
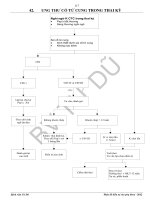
ĐẶT VẤN ĐỀ
Vào cuối thai kỳ tử cung thường xoay sang
phải (2/3 trường hợp)(4,1). Xoắn tử cung được
định nghĩa khi tử cung xoay hơn 450 xung
quanh trục dọc của nó[1], tử cung có thể xoắn
đến 1800 thậm chí 7200(3,12). Đây là bệnh lý hiếm
gặp nhưng là một biến chứng nguy hiểm trong
thai kỳ(4). Tử vong chu sinh 12%(7), tử vong mẹ
13% phụ thuộc vào tuổi thai và mức độ xoắn(11).
1876 Labbé báo cáo tr/h xoắn tử cung đầu tiên,
chính xác trước khi điều trị rất khó do dấu hiệu
lâm sàng không đặc hiệu. Do đó chúng tôi giới
thiệu một trường hợp xoắn tử cung gần 3600 ở
thai 37 tuần có vết mổ lấy thai, thai chết tại BV
Nhân Dân Gia Định.
Giới thiệu bệnh án
Sản phụ 42 tuổi , tiền thai 1001, thai 37 tuần,
ngôi ngang, vết mổ lấy thai (2008).
Tiền căn nội ngoại khoa bình thường.
Tiền căn sản khoa: mổ lấy thai (2008) vì ngôi
mông .
* Khoa Sanh ‐ Bệnh viện Nhân Dân Gia Định
từ năm 1960 chỉ có 1 trường hợp tử vong mẹ do
Khám thai đều, thai phát triển bình thường
Tác giả liên lạc: Ths. Bs Phạm Thị Thu Hương ĐT 0903.906.192 Email:
xoắn tử cung được báo cáo(6). Việc chẩn đoán
258
Hội Nghị Khoa Học Công Nghệ BV. Nhân Dân Gia Định năm 2013
Y Học TP. Hồ Chí Minh * Tập 17 * Số 6 * 2013
Nhập BVNDGĐ vì: đau bụng dữ dội
Khám: Sản phụ tỉnh, da xanh, niêm nhạt,
đau bụng dữ dội
Mạch 108 l/ph, huyết áp 80/60 mmHg.
Bụng căng đau, ấn đau vết mổ. Bề cao tử
cung 33cm, tim thai (‐)
Khám âm đạo: cổ tử cung kéo cao không sờ
được, rút gant không có máu
Siêu âm: 1 thai, đầu ở hạ sườn trái, BPD: 94
mm, FL: 70mm, TAD: 104mm.
Tim thai (‐). Nhau mặt trước nhóm1, không
có máu tụ sau nhau.
Không có dịch tự do trong ổ bụng.
Sản phụ được hồi sức và mổ cấp cứu ngay
(15 phút sau nhập viện)
Nghiên cứu Y học
ngày.
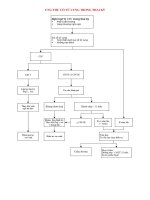
BÀN LUẬN
Nguyên nhân và cơ chế bệnh sinh.
Chưa được biết rõ.
Các yếu tố thuận lợi[2,10]: 80% các trường hợp
Ngôi thai bất thường (đặc biệt là ngôi
ngang).
U xơ tử cung, dị dạng tử cung.
Dính trong vùng chậu.
U buồng trứng.
Tiền căn mổ bắt con: một nghiên cứu đánh
giá sự lành sẹo của eo tử cung bằng MRI ở các
sản phụ mổ ngang đoạn dưới tử cung cho thấy
Chẩn đoán trước mổ: Choáng nghi vỡ tử
cung, thai chết.
sự lành sẹo của eo tử cung xấu có thể gây ra sự
Chẩn đoán phân biệt: Choáng nghi nhau
bong non, thai chết.
dài với sự suy yếu cấu trúc và gập góc vùng eo
Tường trình phẫu thuật:
Mê nội khí quản, mổ theo sẹo mổ cũ
Ổ bụng không có máu, TC tím sung huyết,
Phần phụ phải tím, sung huyết trình diện
ngay đường mổ
Sát đoạn dưới có 1 vòng căng cứng, siết
: xoắn tử cung
Rạch dọc thân dưới tử cung, không tháo
xoắn,
Máu ra nhiều # 1000ml.
Phá ối, nước ối trắng đục, bắt ra 1 bé trai,
3,400g chết còn tươi.
Bóc nhau, không có máu tụ sau nhau.
Ra máu nhiều. Lấy tử cung ra ngoài thành
bụng
hồi phục không tốt và hậu quả là cổ tử cung kéo
dẫn đến xoắn(8).
Chấn thương bụng(5).
Robinson và Duvall cho rằng một số cử
động đột ngột của sản phụ có thể làm xoay tử
cung có bất thường về cấu trúc và bệnh lý trong
vùng chậu (66%)(14).
Xoắn tử cung xuất hiện độc lập với tuổi bệnh
nhân, số lần mang thai và tuổi thai(9).
Chẩn đoán
Không đặc hiệu, tùy thuộc vào mức độ xoắn
11% xoắn không có triệu chứng(7).
Đau bụng: nhẹ nặng kèm shock.
Trong chuyển dạ:
‐ Cơn gò mạnh nhưng cổ tử cung không mở.
TC xoắn bên phải gần 3600 tháo xoắn.
‐ Thai suy.
TC gò tốt, hồng, 2 phần phụ bình thường.
‐ Tăng trương lực cơ tử cung.
Máu mất # 2.500ml.
Truyền 5 đơn vị hồng cầu lắng + 4 đơn vị
huyết thanh đông lạnh.
Hậu phẫu bình thường và xuất viện sau 7
‐ Ra máu âm đạo.
‐ Ống âm đạo bị xoắn.
‐ Sa niệu đạo.
Hội Nghị Khoa Học Công Nghệ BV. Nhân Dân Gia Định năm 2013
259
Y Học TP. Hồ Chí Minh * Tập 17 * Số 6 * 2013
Nghiên cứu Y học
kỳ hậu sản.
‐ Siêu âm(9,6,15):
Rút ngắn dây chằng tròn hai bên(12) có thể
Thay đổi vị trí bánh nhau hoặc u xơ tử cung
giữ tử cung về phía trước, giãm dính tử cung ở
so với siêu âm lúc đầu.
Mạch máu buồng trứng ở phía trước phần
mặt sau và giao hợp đau:
Rút ngắn dây chằng tử cung – cùng hai
thân dưới tử cung.
MRI (Nicolson)(12): dấu hiệu chử X của âm
đạo trên.
Đa số trường hợp không chẩn đoán được
bên(10).
Nên mổ lấy thai lại trong thai kỳ lần sau vì
nguy cơ vỡ tử cung không biết rõ.
trước mổ, chì chẩn đoán được ngay khi mở
KẾT LUẬN
bụng hoặc khi mổ lấy thai thấy phần đoạn dưới
nguyên nhân đi kèm (cắt u xơ tử cung hoặc cắt
Xoắn tử cung là một biến chứng hiếm gặp
trong thai kỳ và các nhà sản khoa nên nghĩ
đến khi mổ lấy thai ở sản phụ có ngôi thai bất
thường, dính vùng chậu, u xơ tử cung, dị dạng
tử cung hoặc u buồng trứng. Trường hợp đau
bụng cấp trong thai kỳ, xoắn tử cung nên được
nghỉ đến trong chẩn đoán phân biệt đặc biệt
khi tử cung có bệnh lý. Điểm mốc giải phẫu
nên được xác định trước khi rạch vào cơ tử
cung để dự phòng tổn thương mạch máu tử
cung và kiểm tra mức độ xoắn của tử cung
mang thai.
u buồng trứng…).
TÀI LIỆU THAM KHẢO
có nhiều mạch máu và sau khi lấy thai mới chẩn
đoán được.
Đường rạch trên tử cung thường ở thành sau
hoặc thành bên do tử cung xoay.
Điều trị
Mổ cấp cứu khi bệnh nhân có những triệu
chứng cấp tính hoặc nghi ngờ xoắn tử cung.
Thai giai đoạn sớm: Tháo xoắn + giải quyết
Cắt tử cung nếu tử cung hoại tử hoặc huyết
khối các mạch máu do xoắn kéo dài
Đối với thai đủ tháng: Mổ lấy thai + tháo
xoắn.
Đường mổ trên tử cung: có thể mổ ngang
hoặc mổ dọc than, thường ở thành sau tử cung
vì tử cung bị xoắn. Về lý thuyết nguy cơ vỡ tử
cung của đường mổ ngang ít hơn so với đường
dọc mặc dù nguy cơ chính xác chưa biết rõ.
Điểm mốc giải phẫu nên được xác định
trước khi rạch vào cơ tử cung để dự phòng tổn
thương mạch máu hoặc các cơ quan khác.
Các yếu tố liên quan như dính, u xơ tử cung,
u buồng trứng nên được xử trí để dự phòng tái
phát trong thời kỳ hậu sản.
Các biện pháp dự phòng tái phát trong thời
260
1.
Barber HRK, Graber EA, (1974). Uterine torsion during
pregnancy. In: Surgical disease in pregnancy. Philadelphia: WB
Saunders Co Ltd,: 387‐388.
2. Carbonne B, Cabrol D, Viltart JP, Papiernik E, (1994). Torsion of
the pregnant uterus. J Gynecol Obstet Biol Reprod
(Paris).;23(6):717‐8.
3. Corr JE, (1943). Axial torsion of the gravid uterus in two
successive pregnancies. Am J Obstet Gynecol.; 46: 749‐751
4. De loris A, Pezzuto C, Nardelli GB, Modena AB, (2010).
Ceasarean delivery through deliberate posterior hysterotomy in
irreducible uterine torsion: case report. Acta Biomed. Sep;81(2):
142‐3.
5. Duplantier N, Begneaud W, Wood R, Dabezies C, (2002).
Torsion of gravid uterus associated with maternal trauma. A
case report. J Report Med.; 47: 683‐685.
6. Guié P et al, (2005). Uterine torsion with maternal death: Our
experience and literature review. Clin Exp Obst & Gyn.; 32(4):
245‐ 246
7. Jenson JG, (1992). Uterine torsion in pregnancy. Acta Obstet
Gynecol Scand.; 71: 260‐265.
8. Kawakami S, Togashi K, Sagoh T, Kimura I, Noguchi M,
Tarakura K, Mori T, Konishi J, (1994). Uterine deformity caused
by surgery during pregnancy. J comput Assist Tomogr.; 18: 272‐
274.
9. Kremer JAM, van Dongen P WJ, (1989). Torsion of the pregnant
uterus with a change in placental localization on ultrasound; a
case report. Eur J Obstet Gynecol Reprod Biol.; 31: 273‐275.
10. Mustafa MS, Shakeel F, Sporrong B, (1999). Extreme torsion of
Hội Nghị Khoa Học Công Nghệ BV. Nhân Dân Gia Định năm 2013
Y Học TP. Hồ Chí Minh * Tập 17 * Số 6 * 2013
the pregnant uterus. Aust NZJ Obstet Gynecol.; 39: 360‐363.
11. Nesbitt REL, Corner GW, (1956). Torsion of the human
pregnant uterus. Obstet Gynecol Surv.; 11: 311‐332.
12. Nicholson WK, Coulson CC, McCoy MC, Semelka RC, (1995).
Pelvic magnetic resonance imaging in the evaluation of uterine
torsion. Obstet & Gynecol; 85: 888‐890.
13. Pelosi MA 3rd, Pelosi MA, (1998). Managing extreme uterine
torsion at term: A case report. J Reprod Med.; 43: 153‐ 157.
14. Robinson AL, Duvall HM, (1931). Torsion of the pregnant
uterus. J Obstet Gynaec Br Commonw,; 38: 55‐84.
Nghiên cứu Y học
15. Salani R, Theiler RN, Lindsay M, (2006). Uterine torsion and
fetal bradycardia associated with external cephalic version.
Obstet Gynecol. Sep; 108(3 Pt2):820‐2.
Ngày nhận bài báo
Ngày phản biện nhận xét bài báo
Ngày bài báo được đăng
10/12/2013
Hội Nghị Khoa Học Công Nghệ BV. Nhân Dân Gia Định năm 2013
: 15/8/2013
: 01/10/2013
:
261