Bài giảng Điện tâm đồ trong một số trường hợp - BS. Trần Viết An
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (2.6 MB, 45 trang )
ĐIỆN TÂM ĐỒ TRONG MỘT
SỐ TRƯỜNG HỢP
L/O/G/OBS. Trần Viết An
Trường ĐHYD Cần Thơ
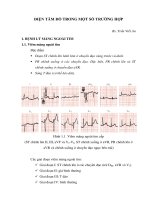
Thay đổi đoạn ST
Thiếu máu cơ tim
Tràn dịch
2
Thay đổi đoạn ST
3
4
Thay đổi đoạn ST
5
Sóng T
Sóng T dẹt:
<0,5 mm ở DI, DII, V3V6
Sóng T âm
Âm >0,5 mm ở DI, DII, V3V6
6
Sóng T bất thường
TMCT hoặc NMCT
Viêm màng ngồi tim
Viêm cơ tim
Tổn thương thần kinh cấp
Sa van 2 lá
Tác dụng digoxin
Phì đại thất phải và trái
7
Sóng T bất thường
8
Viêm màng ngoài tim & tràn dịch
9
Viêm màng ngồi tim
Đoạn ST chênh lên hình lõm ở chuyển đạo
vùng trước và dưới.
PR chênh xuống ở các chuyển đạo.
Đặc biệt, PR chênh lên và ST chênh xuống ở
chuyển đạo aVR.
Sóng T đảo (có thể kéo dài).
10
Viêm màng ngoài tim
11
Viêm màng ngoài tim
Proposal title in here
12
Viêm màng ngoài tim
13
Tràn dịch màng ngồi tim
Điện thế thấp (QRS ≤5 mm ngoại biên và ≤10
mm trước tim).
Ln phiên (so le) điện thế.
Một số ngun nhân gây điện thế thấp:
Béo phì
Phù tồn thân
Khí phế thủng
14
Tràn dịch màng ngoài tim
15
Hẹp van động mạch chủ
16
Hẹp van động mạch chủ
Phì đại thất trái.
Thời gian QRS kéo dài nhẹ và T âm, khơng đối
xứng ở DI, aVL, V5 và V6.
Lớn nhĩ trái.
17
Hở van động mạch chủ
18
Hở van động mạch chủ
Trục lệch trái
Q ở DI, aVL, V3 V6.
T dương cao ở V5 và V6, nhưng có thể T đảo và
ST chênh xuống.
19
Hẹp van 2 lá
20
Hẹp van 2 lá
Nhĩ trái lớn: P ở DII rộng >0,12 giây và/hoặc trục
sóng P +45o và 30o.
Khi áp lực tâm thu thất phải 70100 mmHg,
khoảng 50% bệnh nhân có tiêu chuẩn phì đại
thất phải (trục QRS >80o và R/S >1 ở V1).
Rung nhĩ
21
Hở van 2 lá
Proposal title in here
22
Hở van 2 lá
Lớn nhĩ trái và rung nhĩ.
Phì đại thất trái.
Phì đại thất phải khi có tăng áp phổi (15%).
23
Bệnh cơ tim phì đại
24
Bệnh cơ tim phì đại
Phì đại thất trái
Lớn nhĩ trái
Q bất thường ở thành dưới, trước và/hoặc bên
QRS thay đổi (kích thích sớm và blốc nhánh)
25