đặc điểm lâm sàng hình ảnh học đột quỵ do bóc tách động mạch
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (3.55 MB, 161 trang )
<span class="text_page_counter">Trang 2</span><div class="page_container" data-page="2">
<b>CHIÊM NGUYÊN ĐỨC</b>
<b>ĐẶC ĐIỂM LÂM SÀNG, HÌNH ẢNH HỌC ĐỘT QUỴDO BĨC TÁCH ĐỘNG MẠCH</b>
<b>CHUN NGÀNH: THẦN KINHMÃ SỐ: NT 62 72 21 40</b>
<b>LUẬN VĂN BÁC SĨ NỘI TRÚ</b>
<b>NGƯỜI HƯỚNG DẪN KHOA HỌCTS. BS. NGUYỄN BÁ THẮNG</b>
</div><span class="text_page_counter">Trang 3</span><div class="page_container" data-page="3"><b>LỜI CAM ĐOAN</b>
Tôi xin cam đoan luận văn tốt nghiệp bác sĩ nội trú ―Đặc điểm lâm sàng, hìnhảnh đột quỵ do bóc tách động mạch‖ là cơng trình nghiên cứu khoa học của cá nhântôi. Các số liệu và kết quả nêu trong luận văn là trung thực và chưa từng được côngbố trong bất kỳ cơng trình nào khác.
TP.Hồ Chí Minh, ngày tháng năm 2023
<b>Tác giả luận văn</b>
<b>Chiêm Nguyên Đức</b>
</div><span class="text_page_counter">Trang 4</span><div class="page_container" data-page="4"><b>Chương 1. TỔNG QUAN TÀI LIỆU ... 3</b>
1.1. Khái niệm và phân loại đột quỵ ... 3
1.2. Tổng quan về đột quỵ do bóc tách động mạch não ... 4
1.3. Các nghiên cứu liên quan đến đột quỵ do bóc tách động mạch ... 29
<b>Chương 2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU ... 33</b>
2.1. Thiết kế nghiên cứu ... 33
2.2. Đối tượng nghiên cứu... 33
2.3. Thời gian và địa điểm nghiên cứu ... 34
2.4. Cỡ mẫu nghiên cứu ... 34
2.5. Xác định các biến số độc lập và phụ thuộc ... 34
2.6. Phương pháp và công cụ đo lường, thu thập số liệu ... 47
2.7. Qui trình thực hiện nghiên cứu ... 47
2.8. Phương pháp phân tích dữ liệu ... 49
2.9. Đạo đức trong nghiên cứu ... 49
</div><span class="text_page_counter">Trang 5</span><div class="page_container" data-page="5"><b>Chương 3. KẾT QUẢ NGHIÊN CỨU ... 51</b>
3.1. Đặc điểm nhân trắc học, lâm sàng và cận lâm sàng của mẫu nghiên cứu ... 51
3.2. Đặc điểm tổn thương nhu mô và mạch máu não trên hình ảnh học ... 64
3.3. Mối liên quan giữa đặc điểm lâm sàng, tổn thương nhu mô não và mạch máunão ... 74
4.4. Hạn chế của nghiên cứu ... 109
<b>TÀI LIỆU THAM KHẢO</b>
<b>PHỤ ỤC 1. PHIẾU THU THẬP SỐ LIỆUPHỤ LỤC 2. THANG ĐIỂM NIHSS</b>
<b>PHỤ ỤC 3. THANG ĐIỂM ĐÁNH GIÁ TÌNH TRẠNG TÀN PHẾ NGƯỜIBỆNH TRƯỚC VÀ SAU ĐỘT QUỴ (modified Rankin Score)</b>
<b>PHỤ LỤC 4. TIÊU CHUẨN CHẨN ĐOÁN TĂNG HUYẾT ÁP THEO HIỆPHỘI TĂNG HUYẾT ÁP CHÂU ÂU VÀ HỘI TIM MẠCH CHÂU ÂU 2023(ESC/ESH 2023)</b>
<b>PHỤ LỤC 5. TIÊU CHUẨN CHẨN ĐOÁN ĐÁI THÁO ĐƯỜNG THEO ADA2023</b>
<b>PHỤ LỤC 6. TIÊU CHUẨN CHẨN ĐỐN RỐI LOẠN CHUYỂN HĨALIPID THEO HIỆP HỘI TIM MẠCH CHÂU ÂU (ESC)</b>
<b>PHỤ LỤC 7. BỆNH ÁN MINH HỌAPHỤ LỤC 8: DANH SÁCH BỆNH NHÂN</b>
<b>PHỤ LỤC 9: CHẤP THUẬN HỒI ĐỒNG Y ĐỨC</b>
</div><span class="text_page_counter">Trang 6</span><div class="page_container" data-page="6"><b>DANH MỤC TỪ VIẾT TẮT</b>
ĐTĐ Đái tháo đường
HATT Huyết áp tâm thu
HATTr Huyết áp tâm trương
NMN Nhồi máu não
THA Tăng huyết áp
TSH Tiêu sợi huyết
XHDN Xuất huyết dưới nhệnXVĐM Xơ vữa động mạch
</div><span class="text_page_counter">Trang 7</span><div class="page_container" data-page="7"><b>DANH MỤC ĐỐI CHIẾU THUẬT NGỮ ANH – VIỆT</b>
ACA <i>Anterior Cebreral Artery</i>
Động mạch não trước
AICA <i>Anterior Inferior Cerebella Artery</i>
Động mạch tiểu não trước dướiASA <i>American Stroke Association</i>
Hội Đột Quỵ Hoa Kỳ
Động mạch thân nềnBorderzone <i>Borderzone</i>
Vùng giáp ranh
CADISS
<i>Cervical Artery Dissection in Stroke Study</i>
Nghiên cứu bóc tách động mạch cổ trong đột quỵ
CADISP (trial)
<i>Cervical Artery Dissection and Ischemic Stroke Patients</i>
Bóc tách động mạch vùng cổ và đột quỵ (nghiên cứu)
Chụp cắt lớp vi tính
CTA <i>Computed TomographyAngiography</i>
Chụp cắt lớp vi tính mạch máuCI <i>Confidence interval</i>
Khoảng tin cậy
DOACs <i>Direct-acting Oral Anticoagulants</i>
Thuốc chống đông đường uống tác dụng trực tiếp
</div><span class="text_page_counter">Trang 8</span><div class="page_container" data-page="8">DSA <i>Digital Subtraction Angiography</i>
Chụp mạch máu xóa nền kĩ thuật sốDWI <i>Diffusion Weighted Imaging</i>
Cộng hưởng từ khuếch tán
<b>ESO </b> <i>European Stroke Organization</i>
Tổ chức đột quỵ Châu ÂuEVT <i>Endovascular thrombectomy</i>
Can thiệp nội mạch
HR-MRI <i>High-Resolution Magnetic Resonance Imaging</i>
Cộng hưởng từ độ phân giải caoICA <i>Internal carotid artery</i>
Động mạch cảnh trongICH <i>Intracerebral hemorrhage</i>
Xuất huyết não
IVT <i>Intravenous thrombolysis</i>
Tiêu huyết khối đường tĩnh mạchLDL-c <i>Low Density Lipoprotein – Cholesterol</i>
Cholesterol trong lipoprotein tỉ trọng thấpMCA <i>Middle Cebreral Artery</i>
Động mạch não giữa
MRA <i>Magnetic Resonance Angiography</i>
Cộng hưởng từ mạch máu nãoMRI <i>Magnetic Resonance Imaging</i>
Cộng hưởng từ
</div><span class="text_page_counter">Trang 9</span><div class="page_container" data-page="9">mRS <i>modified Rankin Scale</i>
Thang điểm Rankin hiệu chỉnh
NIHSS <i>National Institute of Health Stroke Scale</i>
Thang điểm đánh giá đột quỵ dựa trên viện y tế quốc gia
Tỉ suất chênh
PCA <i>Posterior Cebreral Artery</i>
Động mạch não sau
PICA <i>Posterior Inferior Cerebellar Artery</i>
Động mạch tiểu não sau dướiSCA <i>Superior Cerebellar Artery</i>
Động mạch tiểu não trênSVS <i>Susceptibility Vessel Sign</i>
Dấu hiệu tín hiệu thấp lòng mạchT1W FATSAT <i>T1 weighted fat saturated</i>
Chuỗi xung T1 bão hòa mỡ
Chuỗi xung T2*TREAT-CAD
<i>Treatment in Cervical Artery Dissection</i>
Điều trị trong bóc tách động mạch cổ (nghiên cứu)TIA <i>Transient Ischaemic Attack</i>
Cơn thoáng thiếu máu não
Động mạch đốt sống
</div><span class="text_page_counter">Trang 10</span><div class="page_container" data-page="10">VKA <i>Vitamin K antagonist</i>
Thuốc kháng vitamin K
TOAST <i>Trial of Org 10172 in Acute Stroke Treatment</i>
Thử nghiệm của Org10172 trong điều trị đột quỵ cấp
</div><span class="text_page_counter">Trang 11</span><div class="page_container" data-page="11"><b>DANH MỤC BẢNG</b>
Bảng 1.1. Phân loại nguyên nhân nhồi máu não theo TOAST ... 4
Bảng 2.1. Các biến số nhân khẩu học ... 35
Bảng 2.2. Các biến về đặc điểm tiền sử và bệnh nền ... 36
Bảng 2.3. Biến số về lâm sàng, cận lâm sàng ... 38
Bảng 3.1. Phân nhóm độ nặng của đột quỵ theo thang điểm NIHSS lúc nhập viện . 59Bảng 3.2. So sánh thời gian nằm viện và mRS giữa tuần hoàn trước và sau ... 61
Bảng 3.7. Mối liên quan yếu tố lâm sàng với mạch máu tuần hoàn trước và sau .... 74
Bảng 3.8. Đau vùng đầu cổ ở tuần hoàn trước và sau ... 76
Bảng 3.9. Mối liên quan yếu tố lâm sàng với mạch máu tuần hoàn trong và ngồi sọ... 76
Bảng 3.10. Mối liên quan mẫu hình, cơ chế nhồi máu não với mạch máu tuần hoàntrước và sau ... 78
Bảng 4.1. So sánh tỉ lệ tác động cơ học vùng đầu cổ ... 83
Bảng 4.2. Phân bố phân loại đột quỵ khi so sánh giữa các nghiên cứu ... 86
Bảng 4.3. So sánh vị trí của bóc tách động mạch với các nghiên cứu khác ... 100
Bảng 4.4. Các yếu tố lâm sàng liên quan tuần hoàn trước và sau ... 104
</div><span class="text_page_counter">Trang 12</span><div class="page_container" data-page="12"><b>DANH MỤC HÌNH</b>
Hình 1.1. Hệ động mạch cảnh và đốt sống thân nền ... 5
Hình 1.2. Phân đoạn động mạch cảnh trong ... 7
Hình 1.3. Đa giác Willis ... 8
Hình 1.4. Động mạch đốt sống... 9
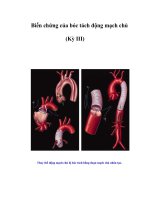
Hình 1.5. Dấu hiệu lưỡi liềm ― Crescent sign‖ ... 24
Hình 2.1. Mẫu hình tổn thương nhu mơ não trên xung DWI... 43
Hình 2.2. Cơ chế thun tắc huyết khối từ động mạch đến động mạch. ... 44
</div><span class="text_page_counter">Trang 13</span><div class="page_container" data-page="13"><b>DANH MỤC SƠ ĐỒ</b>
Sơ đồ 2.1. Sơ đồ nghiên cứu ... 48Sơ đồ 3.1. Phân bố hình ảnh học giúp phát hiện bóc tách động mạch ... 68
</div><span class="text_page_counter">Trang 14</span><div class="page_container" data-page="14"><b>DANH MỤC BIỂU ĐỒ</b>
Biểu đồ 3.1. Phân bố tuổi ... 51
Biểu đồ 3.2. Phân bố giới trong mẫu nghiên cứu ... 52
Biểu đồ 3.3. Phân bố nơi cư trú ... 53
Biểu đồ 3.4. Phân bố nghề nghiệp... 54
Biểu đồ 3.5. Phân bố tăng huyết áp ... 54
Biểu đồ 3.6. Phân bố Đái tháo đường ... 55
Biểu đồ 3.7. Phân bố hút thuốc lá ... 56
Biểu đồ 3.8. Phân bố rối loạn lipid máu ... 56
Biểu đồ 3.9. Phân bố tiền sử đột quỵ ... 57
Biểu đồ 3.10. Phân bố tác động cơ học vùng cổ, bệnh tự miễn, khác ... 57
Biểu đồ 3.11. Phân bố loại đột quỵ ... 58
Biểu đồ 3.12. Phân bố điểm NIHSS lúc nhập viện ... 58
Biểu đồ 3.13. Phân bố thay đổi điểm NIHSS của 11 bệnh nhân đột quỵ tái phát .... 60
Biểu đồ 3.14. Phân bố điểm mRS ... 61
Biểu đồ 3.15. Phân bố triệu chứng khởi bệnh ... 62
Biểu đồ 3.16. Phân bố điều trị tái thông cấp ... 63
Biểu đồ 3.17. Phân bố dùng thuốc chống huyết khối ... 64
Biểu đồ 3.18. Phân bố tổn thương não theo tuần hoàn trước và sau ... 64
Biểu đồ 3.19. Phân bố mẫu hình nhồi máu não ... 66
Biểu đồ 3.20. Phân bố cơ chế nhồi máu não ... 67
Biểu đồ 3.21. Phân bố hình ảnh giúp phát hiện bóc tách động mạch ... 69
Biểu đồ 3.22. Phân bố động mạch bị bóc tách ... 70
</div><span class="text_page_counter">Trang 15</span><div class="page_container" data-page="15">Biểu đồ 3.23. Phân bố bóc tách động mạch trong và ngoài sọ ... 71Biểu đồ 3.24. Phân bố chi tiết bóc tách động mạch trong và ngồi sọ ... 72Biểu đồ 3.25. Kiểu hình động mạch bị bóc tách ... 73
</div><span class="text_page_counter">Trang 16</span><div class="page_container" data-page="16"><b>MỞ ĐẦU</b>
Đột quỵ hiện tại là một trong vấn đề sức khỏe được quan tâm hàng đầu trêntoàn thế giới đặc biệt là ở các nước đang phát triển, nơi có số ca tử vong do đột quỵchiếm 85,5 % số ca tử vong do đột quỵ trên toàn thế giới.<sup>1</sup> Đột quỵ chủ yếu có hailoại chính là đột quỵ thiếu máu não và đột quỵ xuất huyết não. Trong đó đột quỵthiếu máu não phản ánh một tình trạng tắc nghẽn động mạch não cấp tính, dẫn đếngiảm tưới máu nhu mơ não theo vùng chi phối của động mạch. Để có thể hỗ trợ chochẩn đốn và điều trị thì chúng ta thường phân loại nguyên nhân đột quỵ thiếu máunão theo phân loại TOAST<sup>2</sup> trong đó đột quỵ do căn nguyên xác định khác chiếm tỉlệ khoảng 5 %. Mặc dù tỉ lệ chung thấp nhưng khi đánh giá ở người trẻ thì tỉ lệ khácao chiếm khoảng 20 – 30 % và một trong số đó có đột quỵ do bóc tách độngmạch.<sup>3</sup>
Bóc tách động mạch là một trong những nguyên nhân hàng đầu trong nhóm độtquỵ có căn nguyên xác định khác và có thể lên đến 25 % trong tất cả nguyên nhânđột quỵ ở người trẻ.<small>4,5</small>
Bóc tách động mạch có đặc trưng đó là tụ máu trong thànhđộng mạch vùng cổ hoặc động mạch trong sọ.<small>6</small> Tùy theo động mạch bị bóc tách cóthể phân loại thành tuần hồn trước, tuần hồn sau, vị trí trong sọ và ngồi sọ. Biểuhiện lâm sàng đột quỵ do bóc tách động mạch đa dạng, không đồng nhất<small>7</small>
nên HộiĐột Quỵ Hoa Kỳ (ASA)<small>8</small> và Tổ chức Đột quỵ Châu Âu (ESO)<sup>9</sup> dùng hình ảnh họclàm tiêu chuẩn chẩn đốn trong đó cộng hưởng từ não – mạch não với chuỗi xungT1W FATSAT hoặc cắt lớp vi tính mạch máu não là kỹ thuật hình ảnh khơng xâmlấn hàng đầu. Dấu hiệu thường gặp nhất là tụ máu trong thành mạch, lòng đôi, đặcbiệt dễ nhận thấy được trên cộng hưởng từ với chuỗi xung T1W FATSAT.
Đối với người phương Tây, tuần hoàn trước và động mạch vùng cổ đoạn ngoài sọlà vị trí bóc tách phổ biến nhất<small>10</small>, trong khi tuần hoàn sau và động mạch trong sọphổ biến người châu Á như nghiên cứu của Tsukahara và cộng sự ở Nhật Bản(2010)<sup>11</sup> và Yunsun Song và cộng sự ở Hàn Quốc (2022)<sup>12</sup> vị trí bóc tách phổ biếnnhất là động mạch đốt sống đoạn trong sọ. Sự khác biệt vị trí bóc tách tạo nên
</div><span class="text_page_counter">Trang 17</span><div class="page_container" data-page="17">những bức tranh lâm sàng khác nhau như động mạch trong sọ dễ tạo giả phình vàxuất huyết dưới nhện, cịn ngồi sọ chủ yếu hẹp tắc mạch máu gây nhồi máu nãotheo cơ chế thuyên tắc huyết khối<small>13</small>
nên mục tiêu chính của điều trị là chống huyếtkhối trong khi đợi quá trình chữa lành thành mạch mà không làm tăng nguy cơ xuấthuyết dưới nhện. Hiện tại, chỉ có hai nghiên cứu lâm sàng đối chứng ngẫu nhiên đatrung tâm là CADISS (2016)<sup>14</sup> và TREAT- CAD (2021)<sup>15</sup> nhưng vẫn không tìmthấy sự khác biệt đáng kể về hiệu quả dự phòng tái phát giữa chống kết tập tiểu cầuvà chống đông<sup>16</sup>. Hướng dẫn của Tổ chức Đột quỵ Châu Âu năm 2021<sup>9</sup> với bóc táchđộng mạch trong sọ cũng chỉ ở mức đồng thuận các chuyên gia là chống kết tập tiểucầu hơn là chống đông do nguy cơ xuất huyết dưới nhện.
Tại Việt Nam, có nghiên cứu của tác giả Phạm Thị Ngọc Qun và cộng sự<sup>17</sup> mơtả hình ảnh đột quỵ do bóc tách động mạch trên cộng hưởng từ độ phân giải cao, tuynhiên chưa có nghiên cứu nào về đặc điểm lâm sàng của đột quỵ do bóc tách độngmạch. Trong bối cảnh như vậy, việc mô tả các yếu tố nguy cơ, triệu chứng lâmsàng, hình ảnh học, lựa chọn điều trị và kết cục trên dân số Việt Nam sẽ cung cấpcho người bác sĩ lâm sàng cái nhìn tổng thể về đột quỵ do bóc tách động mạch, từđó giúp chẩn đốn, cá thể hóa điều trị và dự phịng tốt hơn. Câu hỏi đặt ra: Có đặcđiểm lâm sàng và hình ảnh học gì để xác định bóc tách động mạch ở các bệnh nhânđột quỵ ?
<b>Chính vì thế, chúng tơi đã thực hiện nghiên cứu ―Đặc điểm lâm sàng và hìnhảnh học đột quỵ do bóc tách động mạch‖ để thực hiện các mục tiêu nghiên cứu</b>
</div><span class="text_page_counter">Trang 18</span><div class="page_container" data-page="18"><b>Chương 1. TỔNG QUAN TÀI LIỆU1.1. Khái niệm và phân loại đột quỵ</b>
Đột quỵ theo định nghĩa kinh điển là thiếu sót thần kinh do tổn thương khu trúcấp tính của hệ thần kinh trung ương do nguyên nhân mạch máu, bao gồm đột quỵthiếu máu não, xuất huyết não và xuất huyết dưới nhện, và là nguyên nhân chínhgây tàn tật và tử vong trên tồn thế giới.<small>18,19</small>
Đột quỵ thiếu máu não cục bộ là giai đoạn rối loạn chức năng thần kinh do thiếumáu cục bộ ở một nhánh động mạch não bị hẹp hoặc tắc gây chết tế bào khu trú tạivùng động mạch đó chi phối. Nhồi máu não là tế bào não chết do thiếu máu não cụcbộ ở não dựa vào giải phẫu bệnh, hình ảnh học hoặc bằng chứng tổn thương não cụcbộ theo chi phối của mạch máu. Bằng chứng lâm sàng thiếu máu não khu trú dựatrên triệu chứng kéo dài ≥ 24h hoặc tử vong, loại trừ nguyên nhân khác.<small>20</small>
Cơn thoáng thiếu máu não (TIA) được định nghĩa là một cơn rối loạn chức năngthần kinh thoáng qua do thiếu máu cục bộ khu trú tại não bộ, tủy sống hoặc võngmạc, mà khơng có biểu hiện nhồi máu cấp tính. Bệnh nhân bị TIA có nguy cơ cao bịđột quỵ thiếu máu cục bộ.<small>18</small>
Khoảng 80 % đột quỵ là nhồi máu não và 20 % là do xuất huyết não.<small>21</small> Trên lâmsàng có thể phân loại nhồi máu não thành các nhóm nguyên nhân theo phân loạiTOAST( Trial of Org 10172 in Acute Stroke Treatment) thành 5 nhóm: Nhồi máunão do xơ vữa động mạch lớn, nhồi máu não do thuyên tắc từ tim, nhồi máu não dotắc động mạch nhỏ, nhồi máu não do các nguyên nhân xác định khác, nhồi máu nãokhông xác định được nguyên nhân (Bảng 1.1).<small>2</small>
Nhồi máu não do các nguyên nhân xác định khác bao gồm những nguyên nhânhiếm gặp của đột quỵ, chẳng hạn như bệnh mạch máu không do xơ vữa, tình trạngtăng đơng hoặc rối loạn huyết học. Trong đó bóc tách động mạch não là nguyênnhân quan trọng hàng đầu cần được quan tâm.<small>2,6</small>
</div><span class="text_page_counter">Trang 19</span><div class="page_container" data-page="19"><b>Bảng 1.1. Phân loại nguyên nhân nhồi máu não theo TOAST</b><i><b><sup>19</sup></b></i>
<b>lớn<sup>ấp mạch</sup>từ tim<sup>Tắc ĐM</sup>nhỏ</b>
-+/-Hình ảnh học
+/-- NMN vỏ não, tiểu não, thân não,dưới vỏ > 1,5 cm
- NMN dưới vỏ, thân não < 1,5cm
-+/-Cận lâm sàng khác
+/-- Hẹp ĐM cảnh trong đoạn ngoài sọ- Nguồn lấp mạch từ tim
- Bất thường khác
<b>-1.2. Tổng quan về đột quỵ do bóc tách động mạch</b>
<b>1.2.1. Giải phẫu mạch máu vùng đầu cổ liên quan đến bóc tách</b>
Não được cấp máu qua hai hệ động mạch, hệ động mạch cảnh hay tuần hoàntrước và hệ đốt sống – thân nền hay tuần hoàn sau. Hệ động mạch cảnh gồm 2 độngmạch cảnh trong 2 bên, mỗi động mạch sẽ cho các nhánh động mạch mắt, độngmạch mạch mạc trước, động mạch thông sau, và 2 nhánh tận là động mạch nãotrước và động mạc não giữa. Hệ động mạch đốt sống – thân nền gồm 2 động mạchđốt sống, sau khi vào sọ chúng chia ra 2 nhánh động mạch tiểu não sau dưới (PICA)rồi nhập lại thành động mạch thân nền. Động mạch thân nền chia tiếp các nhánhđộng mạch tiểu não trước dưới, các nhánh xuyên và động mạch tiểu não trên trướckhi chia 2 nhánh tận là 2 động mạch não sau (Hình 1.1). Hệ động mạch đốt sống –thân nền cấp máu cho thân não, tiểu não, thùy chẩm, đồi thị và phần dưới thùy tháidương. Trong đó động mạch não sau cấp máu cho thùy chẩm, đồi thị và phần dướitrong của thùy thái dương. Hệ động mạch cảnh cấp máu cho phần lớn vỏ não 2 bán
</div><span class="text_page_counter">Trang 20</span><div class="page_container" data-page="20">cầu đại não, chất trắng dưới vỏ và các nhân nền. Trong đó, động mạch não giữanhánh nông cấp máu cho phần lớn mặt lồi bán cầu đại não, các nhánh sâu cấp máucho phần lớn vùng sâu, nhân nền, bao trong của bán cầu đại não; động mạch nãotrước cấp máu cho phần trên mặt lồi và phần lớn mặt trong bán cầu đại não.<small>22</small>
</div><span class="text_page_counter">Trang 21</span><div class="page_container" data-page="21">cách phân đoạn ĐM cảnh trong, trong đó phân loại của Bouthillier tương đối rõràng, chi tiết<sup>26</sup> gồm 7 đoạn (Hình 1.2):
+ Đoạn cổ (cervical segment) hay C1: Bắt đầu từ nguyên ủy của ĐM cảnhtrong ở phình cảnh đi lên phía trên ở sau bụng sau cơ hai bụng và các cơ trâm,tới chui vào lỗ ĐM cảnh trong ở mặt dưới nền sọ chuyển thành đoạn đá.<sup>24,27</sup>+ Đoạn đá (petrous segment) hay C2: ĐM cảnh trong đi trong ống ĐM cảnhcủa xương thái dương. Tại đó, ĐM uốn quanh nửa vòng (tạo nên gối trước vàgối sau), đi ra trước vào trong để ra khỏi ống.<sup>24</sup> Ra khỏi ống, ĐM uốn cong vềphía trên trong tới dây chằng đá lưỡi thì liên tiếp với đoạn xoang hang.<sup>25,28</sup>+ Đoạn lỗ rách (lacerum segment) hay C3.
+ Đoạn xoang hang (cavernous segment) hay C4: từ dây chằng lưỡi đá, tậncùng ở bờ dưới trong của mỏm yên trước. Được bao quanh bởi xoang hang,đoạn ĐM bắt đầu ở ngang mỏm yên sau, rồi ra trước ở mặt bên của thânxương bướm, uốn cong lên ở bờ trong của mỏm yên trước , xuyên qua màngcứng của xoang hang. ĐM được bao quanh bởi đám rối giao cảm. Các thầnkinh vận nhãn, rịng rọc nằm ngồi ĐM.<sup>25,29,30</sup>
+ Đoạn mỏm yên (clinoid segment) hay C5: ĐM nằm giữa 2 vòng màng cứng:vòng gần là chỗ ĐM chui ra khỏi xoang hang, vòng xa là chỗ ĐM đi vàokhoang dưới nhện.<small>25,29</small>
+ Đoạn ĐM mắt (ophthalmic segment) hay đoạn trên mỏm yên hay C6: ĐM đingang ra sau phía dưới ngoài thần kinh thị giác tới chỗ tách ra ĐM thông sau.ĐM mắt tách từ ĐM cảnh trong ngay khi rời khỏi xoang hang, đi vào ổ mắtqua ống thị giác.<sup>25,29</sup>
+ Đoạn thông (communicating segment) hay đoạn tận cùng hay C7: đi giữathần kinh thị giác và thần kinh vận nhãn, đến chất thủng trước.<sup>25,29</sup>
Động mạch não trước và động mạch não giữa là các nhánh tận của động mạchcảnh trong. Động mạch não trước là nhánh phía trong, chạy ngay bờ ngoài của mấugiường trước và băng qua thần kinh thị và giao thoa thị, ở đó nó chia một nhánh nhỏlà động mạch thông trước nối hai động mạch não trước hai bên với nhau. Đoạn
</div><span class="text_page_counter">Trang 22</span><div class="page_container" data-page="22">động mạch não trước trước khi chia ra động mạch thông trước gọi là đoạn A1. Haiđoạn A1 hai bên cùng với động mạch thông trước tạo thành nửa trước của đa giácWillis (Hình 1.3).
Động mạch não giữa là nhánh xuất phát phía ngồi hơn ở chỗ chia đơi độngmạch cảnh trong. Đoạn đầu tiên của nó (đoạn M1 – đoạn xương bướm) chạy theomấu giường trước khoảng 1-2cm. Sau đó động mạch não giữa đổi hướng ra ngồiđể vào đáy khe sylvius, ở đó nó nằm trên bề mặt thùy đảo và chia ra các nhánh củanó (đoạn M2 – đoạn thùy đảo). Nó ngoặt gấp về phía sau để đi dọc theo bề mặt củanắp thùy đảo (đoạn M3 – đoạn nắp) và rồi cuối cùng đi ra khỏi khe Sylvius lên bềmặt lồi phía ngồi của não (đoạn M4, M5 – các đoạn tận).
<b>Hình 1.2. Phân đoạn động mạch cảnh trong</b>
<i>“Nguồn: Byoun, H.S và cộng sự, 2020”</i><sup>31</sup>
</div><span class="text_page_counter">Trang 23</span><div class="page_container" data-page="23"><b>Hình 1.3. Đa giác Willis</b>
<i>“Nguồn: Hansen và cộng sự, 2010”</i><small>32</small>
<b>1.2.1.2 Tuần hoàn sau</b>
Động mạch đốt sống xuất phát động mạch dưới đòn, điểm xuất phát gọi là V0.Đoạn trước lỗ ngang gọi là V1 trải từ V0 tới khi vào lỗ đốt sống ở mấu ngang đốtsống C6. Đoạn V2, còn gọi là đoạn trong mấu ngang, chạy xuyên qua các lỗ mấungang của các đốt sống từ C6 đến C2, đi kèm là đám rối tĩnh mạch và thần kinhgiao cảm xuất phát từ các hạch cổ. Nó cho các nhánh đến các thần kinh cổ, đốt sốngvà khớp liên đốt sống, các cơ cổ, và tủy cổ. Thường thì một nhánh lớn ở ngang mứcC5 sẽ kết nối với động mạch tủy sống trước. Đoạn V3, còn gọi là quai đốt đội, đihướng ra ngồi và sau đó chạy thẳng đứng đến lỗ ngang đốt sống C1, chui qua lỗnày rồi hướng vào trong dọc theo khối xương ngoài của C1, xuyên qua màng chẩm-
</div><span class="text_page_counter">Trang 24</span><div class="page_container" data-page="24">đội sau ở phía sau của khớp chẩm-đội và sau đó vào màng cứng và màng nhện ở lỗlớn xương chẩm.<sup>33</sup>
Đoạn V4 của động mạch đốt sống nằm hoàn toàn trong khoang dưới nhện, kếtthúc ở nơi hai động mạch đốt sống nhập lại thành động mạch thân nền, ở ngang bờdưới cầu não (Hình 1.4). Động mạch tiểu não sau dưới (PICA – posterior inferiorcerebella artery) là nhánh của động mạch đốt sống, xuất phát từ đoạn V4 ở một vịtrí rất thay đổi, chạy vòng quanh nhân trám dưới và chạy dài ra phía sau xuyên quacác rễ của thần kinh phụ. Động mạch thân nền chạy trong bể trước cầu não, dọcsuốt chiều dài của cầu não và sau đó chia đơi để tạo thành hai động mạch não sau.Động mạch tiểu não trước dưới (AICA) xuất phát từ một phần ba dưới của độngmạch thân nền. Động mạch tiểu não trên cả hai bên xuất phát từ động mạch thânnền ngay dưới chỗ chia đơi của động mạch này.<sup>33</sup>
<b>Hình 1.4. Động mạch đốt sống</b>
<i>“Nguồn: Stephanie Debette, 2015”</i><small>34</small>
Nền sọĐốt sống cổ
Động mạch đốt sống
</div><span class="text_page_counter">Trang 25</span><div class="page_container" data-page="25"><b>1.2.1.3 Cấu trúc thành mạch</b>
Thành động mạch bao gồm ba lớp áo: intima (áo trong hoặc lớp nội mô), media(áo giữa hoặc lớp cơ), và adventitia (áo ngồi hoặc lớp mơ liên kết). Áo trong baogồm một lớp nội mô, một lớp dưới nội mô và lớp chun trong. Độ dày của thànhđộng mạch chủ yếu là do lớp áo giữa quyết định, trong đó bao gồm các sợi đàn hồixen kẽ với các sợi cơ. Lớp áo ngoài bao gồm chủ yếu là các sợi collagen, nhưngcũng chứa các sợi đàn hồi, tức là có một lớp chun ngoài giữa lớp áo ngoài và áogiữa. So với động mạch ngồi sọ thì động mạch trong sọ phát triển lớp đàn hồi áotrong tốt nhưng ít sợi đàn hồi ở lớp áo giữa, áo ngồi và khơng lớp đàn hồi phíangồi nên khi bóc tách dễ có xu hướng tạo thành giả phình và xuất huyết dưới nhệnsau đó. Dựa trên đặc điểm thành mạch thì đoạn trong sọ động mạch cảnh trong bắtđầu từ đoạn mỏm yên (clinoid segment) hay C5, còn động mạch đốt sống là đoạn
<b>1.2.2. Tổng quan chung về đột quỵ do bóc tách động mạch</b>
Bóc tách động mạch vùng đầu cổ là một tình trạng cấp cứu nghiêm trọng gây rađến 25 % số ca đột quỵ ở bệnh nhân dưới 55 tuổi.<small>36</small>
Bóc tách động mạch đặc trưngbởi sự xâm nhập của máu vào trong thành động mạch thông qua vết rách, ở mộthoặc nhiều lớp động mạch, tạo máu tụ trong thành mạch. Bóc tách có thể xáy ra ởdưới lớp nội mơ hoặc dưới lớp mơ liên kết. Khi bóc tách dưới lớp nội mô, tụ máugiữa lớp nội mô và lớp cơ sẽ dẫn đến tắc hẹp lịng mạch, cịn bóc tách dưới lớp mơliên kết thì tụ máu giữa lớp cơ và lớp mơ liên kết có xu hướng tạo thành giả phình.<sup>37</sup>Ảnh hưởng của bóc tách động mạch thường liên quan đến thuyên tắc huyết khối,hẹp động mạch và hiệu ứng khối. Hiệu ứng khối từ do bóc tách giả phình độngmạch có thể dẫn đến đau vùng đầu, cổ, hội chứng Horner, bệnh thần kinh rễ sọ, rễcổ. Bản thân vị trí bóc tách có khả năng sinh huyết khối cao do dịng máu chậm vàhỗn loạn đặc biệt vị trí hẹp nhiều và sự tiếp xúc của máu với các yếu tố tạo huyếtkhối ở lớp dưới nội mạc, có thể gây ra nhồi máu não huyết khối nhiều ổ.<sup>38</sup>
</div><span class="text_page_counter">Trang 26</span><div class="page_container" data-page="26">Giả phình bóc tách và xuất huyết dưới nhện thường gặp ở bóc tách động mạchtrong sọ hơn động mạch ngoài sọ.<sup>37</sup> Ở Bắc Mỹ và Châu Âu, bóc tách phổ biến nhấtở đoạn động mạch ngoài sọ (88 %), chủ yếu là động mạch cảnh trong (58–75 %),động mạch đốt sống (19–30 %) hoặc nhiều động mạch (16–28 %) ở các vị trí điểnhình, bóc tách trong sọ hiếm khi xảy ra.<sup>39</sup> Ngược lại bóc tách động mạch ở tuầnhoàn sau và động mạch trong sọ là vị trí thường gặp ở các nước Châu Á.<small>40</small> Giảthuyết phổ biến nhất về cơ chế bệnh sinh của bóc tách động mạch là thành mạchyếu ở những bệnh nhân đã được xác định về mặt di truyền và các yếu tố mơi trườngđóng vai trị như các yếu tố kích hoạt.
Chụp mạch máu xóa nền (DSA) đã được chấp nhận là tiêu chuẩn vàng trong chẩnđốn đột quỵ do bóc tách động mạch tuy nhiên ngày nay cộng hưởng từ não – mạchnão (MRI-MRA) và cắt lớp vi tính não – mạch não (CT-CTA) là những phươngthức hình ảnh được sử dụng rộng rãi hơn với nhiều ưu điểm, độ nhạy và độ đặc hiệucao.<sup>37</sup> Phương pháp điều trị phịng ngừa của đột quỵ do bóc tách động mạch vẫn còngây tranh cãi, liên quan đến liệu pháp chống kết tập tiểu cầu hay chống đông, đặtstent hay sửa chữa thành mạch trong một số trường hợp tắc động mạch cảnh. Nhiềutrường hợp đột quỵ do bóc tách động mạch phục hồi tốt và khả năng tử vong thấp.<small>38</small>
<b>1.2.3. Dịch tễ học và các yếu tố nguy cơ của đột quỵ do bóc tách động mạch1.2.3.1 Dịch tễ học</b>
Đột quỵ do bóc tách động mạch là tình trạng hiếm gặp chiếm khoảng 2 % độtquỵ nói chung, tỉ lệ do bóc tách động mạch vùng cổ hằng năm được ước tínhkhoảng 2,6 – 3/100.000. Trong một nghiên cứu dựa trên dân số từ quận Olmsted,Minnesota, tỉ lệ hằng năm 1,72/100.000 đối với bóc tách động mạch cảnh và0,97/100.000 đối với bóc tách động mạch đốt sống.<small>38</small> Tỉ lệ bóc tách động mạchtrong sọ chưa rõ, nhưng có lẽ thấp hơn so với bóc tách động mạch vùng cổ có triệuchứng ở dân số Châu Âu, trong nghiên cứu của von Babo và cộng sự, tỉ lệ bóc táchđộng mạch trong sọ trong dân số ở Pháp, Thụy Sĩ (cỡ mẫu (N) là 970 bệnh nhân(BN)) chiếm 3,6 %. Ngược lại gần đây các nghiên cứu Châu Á ghi nhận tỉ lệ bóc
</div><span class="text_page_counter">Trang 27</span><div class="page_container" data-page="27">tách động mạch trong sọ chiếm tỉ lệ cao, trong nghiên cứu của Yunsun Song vàcộng sự<sup>12</sup> trong dân số Hàn Quốc (N=166 BN) bóc tách trong sọ chiếm tỉ lệ cao78,3 % và trong nghiên cứu của Tsukuhara và Minemitsu<sup>11</sup> ở dân số Nhật Bản(N=454 BN) tỉ lệ bóc tách động mạch trong sọ đến 92,2 %.
Bóc tách động mạch là một nguyên nhân được mô tả rõ ràng gây đột quỵ ở ngườitrẻ, chiếm 9 – 25 % tổng số ca đột quỵ ở những người dưới 55 tuổi và những bệnhnhân thường có ít yếu tố nguy cơ đột quỵ rõ ràng. Bệnh nhân bị bóc tách động mạchcảnh trong trong sọ có xu hướng trẻ hơn những người bị bóc tách vùng cổ. Trongmột đánh giá của 59 trường hợp được báo cáo về bóc tách động mạch cảnh nội sọ,tuổi trung bình khi khởi phát là 30 tuổi.<sup>41</sup> Vai trị của bóc tách là ngun nhân gâyđột quỵ ở người lớn tuổi vẫn chưa rõ vì chấn thương là một trong những yếu tốnguy cơ chính gây bóc tách, người lớn tuổi có thể nguy cơ bóc tách cao hơn donguy cơ té ngã nhưng thường ít được chú ý do ở người lớn tuổi có nhiều yếu tốnguy cơ đột quỵ điển hình như xơ vữa mạch máu, ngày nay hình ảnh học thần kinhngày càng tiên tiến, phổ biến rộng rãi nên tỉ lệ phát hiện bóc tách động mạch ởngười lớn tuổi ngày càng nhiều hơn.<small>36</small>
Trong nghiên cứu của Yahya B. Atalay vàcộng sự<sup>36</sup>trên mẫu đại diện tồn quốc từ Hoa Kì (N=17320 BN) thấy rằng mặc dùbóc tách động mạch chiếm tỉ lệ nhỏ trong số ca nhập viện do đột quỵ thiếu máu nãocục bộ ở người lớn tuổi nhưng tỉ lệ nhập viện vì đột quỵ liên quan đến bóc táchđộng mạch tăng theo tuổi.
Trong nghiên cứu CADISP (Cervical Artery Dissection in Ischemic StrokePatients) và các nghiên cứu trước đó đều ghi nhận tỉ lệ bóc tách động mạch chiếmưu thế ở nam giới. Bên cạnh đó cũng có sự khác biệt về tuổi tác giữa nam và nữ bịđột quỵ do bóc tách động mạch, tỉ lệ này cao nhất là từ 30 – 49 tuổi ở phụ nữ và 50– 89 tuổi ở nam giới.<small>36</small>
Những lí do khiến giới tính nam bị bóc tách nhiều hơn vẫnchưa được biết rõ, một số nhà nghiên cứu suy đốn rằng có thể yếu tố di truyền, nộitiết tố, sự khác biệt trong sức mạnh cơ và sự ổn định của vùng đầu cổ trong khi đầudi chuyển đóng một vai trị quan trọng.<sup>42</sup>
</div><span class="text_page_counter">Trang 28</span><div class="page_container" data-page="28"><b>1.2.3.2 Yếu tố nguy cơ mạch máu của đột quỵ do bóc tách động mạch</b>
Nhiều nghiên cứu đã được thực hiện nhằm xác định nguyên nhân và yếu tố nguycơ của đột quỵ do bóc tách động mạch, đồng thời xác định nhiều yếu tố di truyền vàmôi trường bao gồm thiếu hụt α1-antritrypsin, tăng homocystin máu, mỏm trâm dài,rối loạn mô liên kết tuy nhiên các yếu tố bệnh lý mạch máu như tăng huyết áp, đáitháo đường, hút thuốc lá, rối loạn lipid máu sự hiểu biết lại rất ít. Trong nghiên cứuCADISP, các tác giả chỉ ra rằng bệnh nhân đột quỵ do bóc tách động mạch thườngbị tăng huyết áp hơn và có nhiều khả năng tăng cholesterol máu hơn so với nhómchứng cùng giới tính và độ tuổi. Nghiên cứu của Yunsun Song và cộng sự ở HànQuốc<sup>12</sup> ghi nhận tỉ lệ tăng huyết áp trong mẫu nghiên cứu là 39,8 %.
Một phân tích tổng hợp lớn của Loay Hassan Abdenlnour và cộng sự<sup>43</sup> từ 17nghiên cứu bệnh chứng cho thấy có mối liên quan đáng kể tăng huyết áp với độtquỵ do bóc tách động mạch và không liên quan đến hút thuốc lá, đái tháo đường vàrối loạn lipid máu, các tác giả của phân tích tổng hợp này khơng thể đưa ra lời giảithích nhất định cho mối liên hệ này tuy nhiên nó có thể liên quan đến áp lực tăngcao lên thành mạch gây ra bởi sự dao động huyết áp như trong bóc tách động mạchchủ. Cơ chế này có lẽ khác với bóc tách động mạch vùng đầu cổ vì bóc tách độngmạch chủ ảnh hưởng đến người lớn tuổi với tỉ lệ xơ vữa động mạch cao, việc khơngcó mối liên quan giữa bóc tách động mạch với đái tháo đường, hút thuốc lá, rối loạnlipid máu cho thấy tác động của tăng huyết áp lên vị trí bóc tách là cơ học chứkhông phải là xơ vữa động mạch. Tăng huyết áp có thể làm giảm khả năng đàn hồicủa động mạch hoặc chính bóc tách động mạch làm giảm độ đàn hồi của thànhmạch dẫn đến tăng huyết áp tâm thu. Mối liên hệ khác có thể có giữa bóc tách độngmạch vùng đầu cổ và tăng huyết áp là chứng loạn sản sợi cơ, tình trạng này gặptrong 15 % trường hợp đột quỵ do bóc tách động mạch và trong 75 % trường hợploạn sợi cơ ở động mạch thận dẫn đến hẹp động mạch thận, gây ra tình trạng tănghuyết áp ở người trẻ. Những điều này có thể có một mối liên kết nhưng không phảilà quan hệ nhân quả. Tăng huyết áp có thể gây bóc tách trên thành mạch yếu hoặcgiảm độ co giãn đàn hồi do nhiều yếu tố di truyền và môi trường khác nhau. Việc
</div><span class="text_page_counter">Trang 29</span><div class="page_container" data-page="29">thiếu mối liên hệ đáng kể giữa rối loạn lipid máu, hút thuốc lá và bóc tách độngmạch do sự khơng đồng nhất giữa các nghiên cứu và không thể khái quát hóa được,cũng như áp dụng cho mối liên quan giữa đái tháo đường và bóc tách động mạch,do số lượng biến cố nhỏ trong các trường hợp và tỉ lệ đái tháo đường thấp ở nhómtuổi này. Cần có một nghiên cứu bệnh chứng lớn hơn và phân tích tổng hợp sâu hơnđể có một kết luận có ý nghĩa.
<b>1.2.3.3 Tác động cơ học vùng đầu cổ, bệnh lý tự miễn, thai kì đối với độtquỵ do bóc tách động mạch</b>
Hơn một nửa trường hợp bóc tách động mạch vùng đầu cổ là tự phát, tác động cơhọc trước đó chỉ ghi nhận trong khoảng 40 % các trường hợp. Hầu hết các sự kiệngây tác động cơ học (lên đến 90 %) đều ở mức độ nhẹ hoặc không đáng kể. Thaotác nắn chỉnh vùng cổ, nâng vật nặng, chấn thương liên quan đến thể thao và chấnthương cổ là những nguyên nhân phổ biến nhất. Các nguyên nhân khác như sinhcon, ho, hắt hơi, nơn mửa hoặc tập thể dục cũng có liên quan, trong một số sự kiệnchấn thương lớn dẫn đến bóc tách động mạch thì một nửa do tai nạn xe, tiếp theo làđánh nhau, té ngã và treo cổ.<small>43</small>
Chấn thương liên quan đến thể thao chiếm một phầnquan trọng, mối liên quan giữa thể thao và đột quỵ do bóc tách động mạch, ví dụ:đánh golf, cho thấy khả năng tổn thương các động mạch cấp máu cho vùng cổ - nãodo hoạt động thể thao tích cực. Phân tích tổng hợp của tác giả Ludwig Schlemm vàcộng sự<sup>44</sup> gồm 190 trường hợp bệnh nhân đột quỵ do bóc tách động mạch ghi nhận45 mơn thể thao khác nhau liên quả bóc tách như thể thao chiến đấu (judo, boxing),cử tạ, chạy bộ, lặn, bơi lội, yoga, trượt tuyết, chơi golf hoặc cưỡi ngựa…, phạm virộng lớn các mơn thể thao với bóc tách động mạch cho thấy sự khác biệt về cơ chếrủi ro giữa các loại hình thể thao. Các loại hình thể thao liên quan đến bóc tách độngmạch vùng đầu cổ khác nhau tùy theo độ tuổi và giới tính. Trong khi bóng đá, bóngrổ, các mơn thể thao chiến đấu thường chủ yếu gặp nhiều ở bệnh nhân trẻ tuổi, cònđánh golf thì thường phổ biến ở người lớn tuổi. Bên cạnh đó chạy bộ là hoạt độngthể thao thường xuyên nhất ở phụ nữ bị đột quỵ do bóc tách động mạch, cịn namgiới thì là các mơn thể thao chiến đấu và golf. Hoạt động thể thao đúng và đều độ là
</div><span class="text_page_counter">Trang 30</span><div class="page_container" data-page="30">một nhu cầu cần thiết của con người trong sức khỏe về thể chất và tinh thần nên câuhỏi lớn thường gặp nhất là có nên bắt đầu lại việc tập luyện hay không và khi nào cóthể. Mặc dù mối liên hệ giữa thể thao và bóc tách động mạch vẫn chưa rõ ràngnhưng qua những quan sát thấy rằng hạn chế bất kì loại hoạt động thể thao nào baogồm cả những hoạt động nhẹ trong thời gian ít nhất 1 tháng, có thể kéo dài hơntrong trường hợp lâm sàng hoặc hình ảnh mạch máu khơng thuận lợi. Sau đó nênbắt đầu với các hoạt động thể thao ở cường độ vừa phải, tốt nhất là các loại hình thểthao chú trọng sức bền và những bệnh nhân có bệnh rối loạn mơ liên kết di truyềnnhư hội chứng Marfan, hội chứng Ehlers-Danlos nên tránh vĩnh viễn các mơn thểthao chiến đấu vì nguy cơ va chạm cao, có thể tham gia các hoạt động nhẹ nhàng, ítdi chuyển và va chạm.<sup>45</sup>
Tổ chức Y tế thế giới cho phép các thao tác trị liệu nắn chỉnh cột sống cổ đượcthực hiện bởi các bác sĩ chấn thương chỉnh hình là phương pháp điều trị an tồn vàhiệu quả với một số tác dụng phụ nhẹ, thoáng qua như đau mô mềm tại chỗ, mệtmỏi. <sup>46</sup> Tuy nhiên gần đây có nhiều bài báo nói về mối liên quan giữa nắn chỉnh cộtsống cổ trị liệu và các biến chứng liên quan từ nhẹ đến nặng trong số đó tổn thươngmạch máu não và chủ yếu là động mạch đốt sống là một tình trạng nghiêm trọngnhất. Trong nghiên cứu bệnh chứng của Rothwell và cộng sự thấy rằng cứ 100.000người ở độ tuổi < 45 được nắn chỉnh cột sống cổ thì sẽ có 1,3 người bị bóc táchđộng mạch đốt sống. Ngoài ra, Hội tim mạch Hoa Kì sau khi xem xét các bằngchứng cho rằng không chắc chắn về tỉ lệ mắc biến chứng liên quan đến nắn chỉnhcột sống cổ.<sup>47</sup> Động mạch đốt sống thay đổi từ hướng dọc sang hướng ngang trướckhi vào trong hộp sọ, góc giữa trước và sau quá lớn nên dễ bị tổn thương do chấnthương nhẹ ở cổ kèm theo dễ bị bóc tách do ma sát với giữa động mạch đốt sống vàcác xương xung quanh. Mối tương quan về giải phẫu và biến chứng bóc tách độngmạch đốt sống kèm theo các báo cáo về các biến chứng nghiêm trọng, bệnh nhân bịđột quỵ do bóc tách động mạch nên tránh các trị liệu nắn chỉnh cột sống cổ hoặc cáchoạt động vận động vùng đầu cổ quá mức và đột ngột.<sup>48</sup>
</div><span class="text_page_counter">Trang 31</span><div class="page_container" data-page="31">Thông qua hàng loạt nghiên cứu quan sát, các nhà nghiên cứu thấy bóc tách độngtự phát có xu hướng ảnh hưởng nhiều đoạn động mạch, bóc tách ở cả trong và ngoàisọ, thêm vào sinh thiết cho kết quả thâm nhiễm viêm ở thành động mạch bị bóctách, những điểm này gợi ý tình trạng viêm thành mạch khu trú có thể là một bướcquan trọng với bóc tách động mạch vùng đầu cổ tự phát. Nghiên cứu bệnh chứngcủa Pezzinin, cộng sự<sup>49</sup> cũng chỉ ra rằng tự kháng thể tuyến giáp có liên quan đếnq trình viêm khu trú và bóc tách động mạch tự phát Trong nghiên cứu của Hao Li,cộng sự<sup>50</sup> trên dân số Trung Quốc đã chứng minh được mối liên hệ chặt chẽ giữabóc tách động mạch vùng đầu cổ tự phát và một số bệnh lý tự miễn như bệnh tuyếngiáp tự miễn, hội chứng kháng phospholipid và viêm động mạch Takayasu, ngoài raLupus ban đỏ hệ thống cũng được báo cáo 2 trường hợp trong nghiên cứu nhưng sovới nhóm chứng thì khác biệt khơng có ý nghĩa thống kê. Thay đổi mô liên kếttrong bệnh lupus có thể dẫn đến suy yếu thành mạch, giảm độ đàn hồi co giãn làmtăng nguy cơ bóc tách động mạch.<small>51</small>
Trong một số trường hợp được báo cáo, nhữngbất thường về động mạch này biến mất nhanh chóng sau khi điều trị bằng thuốc ứcchế miễn dịch, điều này hỗ trợ mạnh mẽ về mối liên hệ giữa bệnh lý tự miễn và bóctách.<sup>50</sup>
Đột quỵ liên quan đến mang thai có thể do bệnh lý mạch máu hoặc tăng đôngnhưng cơ chế chính xác khơng rõ ràng .Trong nghiên cứu của Setareh SalehiOmran, cộng sự<sup>52</sup> ghi nhận mang thai có liên quan đến việc nhập viện vì bóc táchđộng mạch não, tỉ lệ mang thai cao gấp đôi ở 826 phụ nữ bị bóc tách động mạch sovới 826 phụ nữ trong nhóm đối chứng (OR, 2,5; 95% CI, 1,3-4,7) và nguy cơ tăngcao hơn nữa trong thời kì hậu sản. Mang thai làm tăng thể tích máu, cung lượng timvà có thể dẫn đến tăng áp lực lên thành động mạch. Sự thay đổi nội tiết tố liên quanđến thai kì cũng có thể làm giảm sự đàn hồi co giãn của thành mạch do đó làm độngmạch dễ bị bóc tách hơn. Đối với các bác sĩ lâm sàng nên chú ý các triệu chứng khutrú như đau vùng đầu cổ trong thai kì đặc biệt là giải đoạn sau sinh để đảm bảo kịpthời ngăn chặn các biến chứng thiếu máu cục bộ.
</div><span class="text_page_counter">Trang 32</span><div class="page_container" data-page="32"><b>1.2.4. Đặc điểm lâm sàng của đột quỵ do bóc tách động mạch</b>
Bóc tách động mạch vùng đầu cổ thường dẫn đến cơn thiếu máu não thoáng qua(TIA) hoặc nhồi máu não do thuyên tắc huyết khối hay xuất huyết dưới nhện do vỡgiả phình. Tuy nhiên những triệu chứng tại chỗ do máu tụ trong thành mạch cũngrất quan trọng, đặc biệt là đau vùng đầu cổ, ở thời điểm khởi phát bóc tách chưa bịđột quỵ qua các dữ liệu hồi cứu cho thấy nguy cơ đột quỵ thiếu máu não cục bộ caonhất trong 2 tuần đầu sau khi xuất hiện bóc tách động mạch vùng đầu cổ.<sup>48</sup>
<b>1.2.4.1 Đột quỵ thiếu máu não cục bộ, xuất huyết dưới nhện</b>
Hơn một nửa số bệnh nhân bóc tách động mạch bị TIA hoặc nhồi máu não.Trong nghiên cứu của Yahya B Atalay, cộng sự<sup>36</sup> sử dụng dữ liệu bệnh nhân nội trútrên toàn quốc ở Hoa Kì thấy rằng tỉ lệ nhập viện đột quỵ do bóc tách động mạchkhoảng 7 % trong độ tuổi từ 18 – 40. Tùy theo vị trí bóc tách và mạch máu bị ảnhhưởng, bệnh nhân bóc tách động mạch có thể biểu hiện khiếm khuyết thần kinh khutrú đột ngột như bóc tách động mạch cảnh trong có thể gây ra hội chứng đột quỵtuần hồn trước, cịn với động mạch đốt sống có thể dẫn đến hội chứng đột quỵ tuầnhoàn sau, hội chứng Wallenberg trong đó chóng mặt là triệu chứng phổ biến nhất.<sup>48</sup>Trong nghiên cứu của Yunsun Song, cộng sự ở Hàn Quốc, triệu chứng yếu chi, nóikhó chủ yếu gặp trong bóc tách ở tuần hồn trước, cịn chóng mặt, mất thằng bằngthường gặp ở tuần hoàn sau, sự khác biệt này có ý nghĩa thống kê (p<0,001).
Đau đầu đột ngột như sét đánh (đau đầu đạt cường độ tối đa trong vài giây) cóhoặc khơng thay đổi ý thức là dấu hiệu đặc trưng của xuất huyết dưới nhện (XHDN)do vỡ túi phình.<sup>48</sup> Động mạch trong sọ khơng có lớp đàn hồi bên ngoài kèm lớp cơ,lớp áo ngoài mỏng nên dễ bóc tách dưới lớp mơ liên kết và XHDN sau đó. XHDNđược ghi nhận trong khoảng 20 % bóc tách động mạch cảnh trong đoạn trong sọ vàhơn 50 % bóc tách động mạch đốt sống đoạn trong sọ. Một số tác giả đề nghị rằngnên hạn chế dùng thuốc chống đơng ở bệnh nhân bóc tách động mạch trong sọ hoặcphải chọc dò tủy sống để loại trừ XHDN trước khi khởi động thuốc chống đông tuynhiên cách tiếp cận này chưa được đánh giá trong các thử nghiệm ngẫu nhiên.<sup>53</sup>
</div><span class="text_page_counter">Trang 33</span><div class="page_container" data-page="33"><b>1.2.4.2 Đau vùng đầu cổ trong đột quỵ do bóc tách động mạch</b>
Đau vùng đầu cổ là một trong những triệu chứng quan trọng và thường gặp nhấttrong bóc tách động mạch giúp bác sĩ lâm sàng có thái độ xử trí nhanh và phù hợptrước các biến chứng thiếu máu não cục bộ hoặc xuất huyết não.<small>54</small> Đau vùng đầu cổtrong bóc tách động mạch là dạng đau quy chiếu liên quan đến các dây thần kinhphân bố mạch máu, trong các y văn trước đây được mô tả với tính chất đau khởiphát từ từ, kiểu đau nhói, cường độ từ trung bình đến nặng, một bên cùng bên vớibên động mạch bị bóc tách. Tuy nhiên, bóc tách động mạch cảnh chiếm đa số trongnghiên cứu trước đây dẫn đến việc triệu chứng mô tả không đầy đủ. Trong nghiêncứu Lukas Mayer-Suess và cộng sự, số lượng bóc tách động mạch đốt sống nhiềuhơn thì cho kết quả khác, đau vùng đầu cổ khởi phát đột ngột, liên tục kém đáp ứngthuốc giảm đau, đau cổ thì chủ yếu ở vùng sau bên, đau nhói âm ỉ vẫn được mơ tảtrong nhóm bóc tách động mạch cảnh trong.<small>54</small>
Cơn đau thường là cùng bên nhưngđau cả 2 bên cũng không phải hiếm gặp. Đau vùng đầu cổ trong bóc tách độngmạch cảnh thường gặp là ở trán - thái dương, quanh hốc mắt và trước bên của cổ,cịn với bóc tách động mạch đốt sống chủ yếu ở vùng chẩm, sau cổ, hiếm khi đauvùng trán hoặc đau lan tỏa cả đầu. Đau trong bóc tách động mạch cảnh có thể giốngvới đau đầu cụm hoặc migraine. Do sự không đồng nhất của trong phân bố đau,cường độ nên rất khó để chẩn đốn sớm bóc tách động mạch vùng đầu cổ.<small>40</small>
Ngoàira, điều trị giảm đau đầu do bóc tách động mạch hiện tại vẫn chưa có những nghiêncứu thực nghiệm cụ thể nào do đó thực tế thường dùng các phương pháp điều trị cấptính và dự phòng trong đau nửa đầu, tuy nhiên nên tránh dùng nhóm triptan.<sup>38</sup>
<b>1.2.4.3 Phương pháp điều trị, diễn tiến lâm sàng và kết cục</b>
Việc điều trị thiếu máu não cục bộ do bóc tách động mạch cũng giống như cácđột quỵ thiếu máu cục bộ khác gồm có hai thành phần: điều trị cấp tính và phịngngừa đột quỵ thứ phát. Yếu tố cần chú ý trong quá trình điều trị như mức độ hẹp, tắcnghẽn, sự hình thành huyết khối ngay tại vị trí bóc tách, nguy cơ tổn thương nhu mơvà khả năng bóc tách kéo dài vào đoạn trong sọ.<sup>38</sup>
</div><span class="text_page_counter">Trang 34</span><div class="page_container" data-page="34"><b>Điều trị cấp tính: nhiều nghiên cứu đã điều tra về tính an toàn và hiệu quả của</b>
thuốc tiêu sợi huyết tĩnh mạch (IVT) trong nhồi máu não do bóc tách động mạch.Mặc dù tỉ lệ kết quả thuận lợi ở nhồi máu não do bóc tách động mạch thấp hơn sovới nhồi máu não do nguyên nhân khác nhưng độ an tồn thì tương tự nhau.<sup>38</sup> Trongphân tích hệ thống của Jueying Lin, cộng sự<sup>55</sup> trên 10 nghiên cứu quan sát gồm 174bệnh nhân được điều trị IVT và 672 bệnh nhân không điều trị IVT cho thấy kết cụcchức năng là tương tự nhau ở cả hai nhóm. Tần suất xuất huyết trong sọ cao hơn ởnhững bệnh nhân được điều trị IVT, mặc dù khơng có triệu chứng, trong khi có mộtca xuất huyết trong sọ có triệu chứng xảy ra ở những bệnh nhân khơng được điềutrị IVT. Vì vậy, mặc dù về mặt lý thuyết có nguy cơ lan rộng của khối máu tụ trongthành mạch, giảm huyết động nặng nề như ở những bệnh nhân bị bóc tách độngmạch chủ và nhồi máu cơ tim, thuốc tiêu sợi huyết khơng nên trì hỗn vì bóc táchđộng mạch vùng đầu cổ.<small>56</small>
Can thiệp nội mạch lấy huyết khối (EVT) có thể có nguy cơ làm thủng lịng giảtại vị trí bóc tách và thậm chí có thể dẫn đến thủng động mạch bị bóc tách nên việcđánh giá an toàn và hiệu quả qua thực nghiệm là rất quan trọng. Các nghiên cứuquan sát cho đến nay vẫn chưa cho thấy tác dụng có lợi của EVT (có hoặc có IVTtrước đó) so với IVT đơn thuần ở bệnh nhân nhồi máu não do bóc tách động mạch.Trong một phân tích tổng hợp của Traenka, cộng sự<sup>57</sup> trên 8 nghiên cứu (n = 212bệnh nhân) chỉ ra rằng EVT không ưu việt hơn so với IVT ở bệnh nhân bóc táchđộng mạch vùng cổ (OR 0.97, khoảng tin cậy 95% [0.38–2.44] và xuất huyết trongsọ có triệu chứng và tử vong ở nhóm điều trị nội mạch chủ yếu xảy ra ở nhóm điềutrị bắc cầu. Tuy nhiên, với kích thước mẫu khá nhỏ của các nghiên cứu và sự khôngđồng nhất đáng kể trong hiệu quả điều trị trên tất cả các nghiên cứu (I2 = 35%) nênnhững phát hiện này cần được đánh giá cẩn thận hơn. Một khía cạnh khác quantrọng khơng kém đó là những trường hợp tắc cả trong và ngoài sọ thì ngồi lấyhuyết khối trong sọ để tái tưới máu não thì vấn đề đặt stent động mạch cảnh cấp cứuluôn được đặt ra. Trong nghiên cứu của Marnat, cộng sự thấy rằng tỉ lệ tái thông(mTICI 2b/3) khá cao ở bệnh nhân được điều trị stent cấp cứu, tuy nhiên điều này
</div><span class="text_page_counter">Trang 35</span><div class="page_container" data-page="35">không giúp cải thiện kết cục trong 90 ngày khi so sánh với những bệnh nhân khôngđặt stent cấp cứu.<small>58</small>
<b>Điều trị dự phòng: Bên cạnh việc điều trị tổn thương mạch máu tích cực thì liệu</b>
pháp chống huyết khối bằng thuốc chống tiểu cầu và chống đông nên được dùng dựphòng đột quỵ nguyên phát và thứ phát do bóc tách động mạch ít nhất 3 tháng.<small>38</small>
Cho đến nay chỉ có 2 nghiên cứu đa trung tâm, ngẫu nhiên là CADISS<small>14</small> vàTREAT-CAD<sup>15</sup> nghiên cứu tính an tồn và hiệu quả của chống kết tập tiểu cầu vàchống đông trong phòng ngừa đột quỵ. Nghiên cứu TREAT-CAD chỉ ra rằngaspirin không thua kém thuốc chống đông kháng vitamin K. Các phân tích tổng hợpvề CADISS và TREAT-CAD có thể giúp xác định những bệnh nhân nhận được lợiích nhiều nhất từ điều trị VKA như những bệnh nhân bị thiếu máu não (lâm sànghoặc cận lâm sàng) có triệu chứng. Giả định này dựa trên nghiên cứu TREAT-CAD,với một ngoại lệ, tất cả các kết cục nhồi máu mới (tổn thương lâm sàng or MRI) đãxảy ra ở những bệnh nhân bị biến cố thiếu máu cục bộ hoặc MRI ban đầu đã có tổnthương.<small>15</small>Đổi lại, có thể, ở những bệnh nhân bóc tách động mạch có biểu hiện cáctriệu chứng hồn tồn cục bộ và khơng có tổn thương huyết động do bóc tách, đặcbiệt là không tắc nghẽn, một số yếu tố tiên lượng không thuận lợi rằng aspirin cóthể đủ.<sup>59</sup> Hơn nữa có thể làm rõ liệu có nên đánh giá thêm việc sử dụng kháng tiểucầu kép trong bóc tách động mạch hay khơng, như những ủng hộ gần đây.<sup>60</sup>Hiện tại,quan sát thấy đột quỵ do thiếu máu cục bộ xảy ra (hoặc tái phát) từ rất sớm sau khichẩn đốn bóc tách động mạch, trong các nghiên cứu ngẫu nhiên và quan sát, dườngnhư ủng hộ khuyến nghị bắt đầu điều trị chống huyết khối ngay lập tức mà khơngcó bất kỳ sự chậm trễ nào, chọn loại chống huyết khối nào tùy theo từng ca cụ thể.Hiện tại, có rất ít dữ liệu từ loạt trường hợp nhỏ có sẵn báo cáo về điều trị DOACs ởbệnh nhân bóc tách động mạch. Gần đây nhất có nghiên cứu của M.A.Essibayj vàcộng sự (2022)<sup>61</sup> DOACs được báo cáo là tương đối an toàn với kết quả thuận lợitrong các trường hợp, mặc dù sự vượt trội so với các thuốc chống huyết khối khácvẫn chưa được thấy rõ.
</div><span class="text_page_counter">Trang 36</span><div class="page_container" data-page="36">Nguy cơ TIA / nhồi máu não tái phát nằm trong khoảng 0 – 13 % và hầu hết cácbiến cố tái phát xảy ra trong vịng vài tuần sau bóc tách động mạch. Bóc tách nhiềuvị trí, tắc hẹp mạch máu nặng hơn cùng với các yếu tố nguy cơ mạch máu như tănghuyết áp có thể là yếu tố nguy cơ liên quan đến TIA / nhồi máu não tái phát. Bệnhnhân có các biến cố tái phát thì can thiệp nội mạch đem lại lợi ích với kết quả ngắnhạn và dài hạn tốt. Bóc tách tái phát càng hiếm khi ghi nhận trong hàng loạt nghiêncứu chỉ < 5 %, hầu hết tái phát xảy ra trong vòng 2 tháng đầu tiên. Tuổi trẻ hơn, tiềncăn gia đình có bệnh lý mơ liên kết như Ehler-Danlos loại IV, loạn sản sợi cơ lànhững yếu tố nguy cơ liên quan đến bóc tách tái phát.<sup>38</sup>
<b>Kết cục lâm sàng: một nửa số bệnh nhân đột quỵ do bóc tách động mạch bị</b>
giảm chất lượng cuộc sống, phục hồi chức năng tốt (đánh giá qua thang điểmmodified rankin scale (mRS) từ 0 -2) trong 75 – 92 % các trường hợp. Tỉ lệ tử vongước tính thấp < 5 %. Phục hồi chức năng sau đó thì khơng khác với bất kì loại độtquỵ nào khi được so sánh theo tuổi tác và các yếu tố khác. Các yếu tố liên quan đếnphục hồi chức năng kém là khiếm khuyết chức năng thần kinh nghiêm trọng, tắcđộng mạch, loại mạch máu bị bóc tách (động mạch cảnh > động mạch đốt sống) vàlớn tuổi. Ngoài ra các triệu chứng chèn ép cục bộ sẽ cải thiện dần và giải quyếttrong vài tháng cùng với khối máu tụ trong thành.<sup>38</sup>
<b>1.2.5. Hình ảnh học chẩn đốn đột quỵ do bóc tách động mạch</b>
Chụp mạch máu xóa nền (DSA) vẫn được coi là phương pháp tiêu chuẩn vàngtrong chẩn đốn đột quỵ do bóc tách động mạch; tuy nhiên, các phương pháp khôngxâm lấn dễ tiếp cận khác bao gồm cắt lớp vi tính não – mạch não (CT-CTA), cộnghưởng từ não – mạch não (MRI-MRA) có thể giúp quan sát thành động mạch tốthơn, đóng một vai trị quan trọng trong chẩn đốn bóc tách. DSA thường được sửdụng để chứng minh có huyết khối trong lịng mạch, hẹp nặng, đánh giá mức độ táithông trong điều trị tắc mạch.
Hội Đột quỵ Hoa Kì (2011)<small>8</small>
đã đưa ra khuyến cáo chẩn đốn đột quỵ do bóctách động mạch bằng CTA, MRA và DSA, tuy nhiên tiêu chuẩn chẩn đoán vẫnchưa rõ ràng. Đến năm 2021, Tổ chức Đột Quỵ Châu Âu<small>9</small> đưa ra hình ảnh đặc trưng
</div><span class="text_page_counter">Trang 37</span><div class="page_container" data-page="37">của bóc tách động mạch vùng đầu cổ làm tiêu chuẩn chẩn đoán: máu tụ trong thànhmạch, giả phình mạch, hẹp nhỏ dần kéo dài, vạt nội mạc, lịng đơi và tắc nghẽn > 2cm phía trên vị trí chia đơi động mạch cảnh cho thấy rằng có phình bóc tách độngmạch và/hoặc hẹp nhỏ dần sau khi tái thơng mạch máu não.
DSA so với MRI thiếu sót chính của chụp động mạch là khơng cho hình ảnhbệnh lý của thành mạch (khối máu tụ trong thành) và là một cận lâm sàng xâm lấn.Ưu điểm quan trọng của MRI là khả năng thấy được khối máu tụ trong thành độngmạch dấu hiệu chứng tỏ có bóc tách và có thể cho thấy các biến chứng thiếu máucục bộ. Việc nghi ngờ và tìm kiếm tích cực sớm về bóc tách động mạch vùng đầucổ bằng các phương pháp hình ảnh khơng xâm lấn (đặc biệt là MRI) ở những bệnhnhân có nguy cơ có thể làm giảm đáng kể tỉ lệ đột quỵ do bóc tách động mạchxuống < 30% .<sup>62</sup>
<b>1.2.5.1 Cộng hưởng từ não – mạch não (MRI và MRA)</b>
Các hình ảnh thần kinh đặc trưng bóc tách động mạch bao gồm máu tụ trongthành mạch, hẹp nhỏ dần kéo dài, vạt nội mạc, lịng đơi trong đó máu tụ trong thànhlà hình ảnh phổ biến nhất. Phương thức hình ảnh học được sử dụng phổ biến baogồm CT đầu và CTA hoặc MRI não và MRA vùng đầu – cổ. Việc lựa chọn hìnhảnh nào phụ thuộc vào tính sẵn có và kinh nghiệm của bác sĩ.
Quy trình đánh giá trong MRI bao gồm xung T1W, T2W và FLAIR. MRA cóthể được đánh giá qua TOF-3D hoặc tiêm chất tương phản. Việc dùng chất tươngphản cho MRA có thể mang lại hình ảnh chất lượng cao hơn. Các dấu hiệu MRI đặctrưng hỗ trợ cho việc bóc tách động mạch cổ bao gồm giảm hoặc mất tín hiệu dịngchảy và dấu hiệu lưỡi liềm do hẹp mạch máu bởi máu tụ trong thành. Dấu hiệu lưỡiliềm (Hình 1.5) được hình thành bởi một vịng tăng tín hiệu lệch tâm, tương ứng vớimáu tụ trong thành, bao quanh lịng động mạch giảm tín hiệu trên các xung T1W cắtngang (axial). Hình ảnh phổ biến nhất của bóc tách trên MRI là tụ máu trong thànhmạch. Sự kết hợp của MRA với MRI T1W FATSAT (bảo hòa mỡ) giúp hình dungrõ hơn các khối máu tụ trong thành, đặc biệt là máu tụ kích thước nhỏ. Xung
</div><span class="text_page_counter">Trang 38</span><div class="page_container" data-page="38">FATSAT chỉ cộng hưởng với mỡ , làm độ từ hóa dọc của mỡ lật ngang sau đó làmmất độ từ hóa ngang kết quả mỡ bị bảo hịa khơng cho ra tín hiệu .Vạt nội mạc ngăncách lịng thật với lịng giả có thể được nhìn thấy trên xung T2W. MRI não đượcthực hiện cùng với MRA có thể giúp đánh giá nhu mơ tốt trong đột quỵ thiếu máucục bộ cấp tính do bóc tách.<sup>63</sup> Các đặc điểm tín hiệu MRI của tụ máu trong thànhthay đổi theo thời gian sau khi bị bóc tách. Máu tụ trong thành mạch có tín hiệu trênT1W và T2W khác nhau ở các giai đoạn siêu cấp tính (<24 giờ), cấp tính (1-3ngày), bán cấp (> 3 ngày), bán cấp muộn (> 7 ngày) và mãn tính (> 14 ngày) .Trong vịng 3 ngày đầu, khối máu tụ sẽ đồng tín hiệu trên xung T1W. Sự xuất hiệncủa tăng tín hiệu T1W có thể kéo dài trong 7 ngày. Sau 3 ngày và đến 2 tháng,huyết khối trở nên tăng tín hiệu trên T1W. Ngược lại, tăng tín hiệu trên T2W trongtồn bộ hai tháng đầu tiên. Sau 6 đến 12 tháng, tín hiệu của khối máu tụ trong thànhmạch trở nên đồng tín hiệu với các mơ xung quanh. Nếu máu tụ trong thành màngđồng nhất trên MRI, điều này nói lên bóc tách tự phát chỉ trong một lần, trong khinếu khối máu trong thành khơng đồng nhất, điều này nói lên xuất huyết tái phát.<sup>37</sup>
</div><span class="text_page_counter">Trang 39</span><div class="page_container" data-page="39"><b>Hình 1.5. Dấu hiệu lƣỡi liềm “ Crescent sign”</b>
<i>“Nguồn: Wityk, R. J,2001”</i><sup>64</sup>
MRI và MRA là hình ảnh được khuyến cáo sử dụng để chẩn đốn bóc táchđộng mạch tự phát. MRI và MRA cho thấy độ nhạy rất cao từ 87-99 % so với DSAtrong chẩn đốn bóc tách động mạch cảnh. Tuy nhiên, trong bóc tách VA, độ nhạygiảm xuống còn 60 %. Độ nhạy của MRI và MRA trong chẩn đốn bóc tách VAthấp do các đốt sống nhỏ và tăng cường tín hiệu dòng chảy của các tĩnh mạch cạnhđốt sống giống với dấu hiệu lưỡi liềm. Nếu vẫn còn nghi ngờ bóc tách VA, bệnhnhân nên được chụp CTA. Nhược điểm lớn nhất của MRI và MRA là khó phân biệthuyết khối trong thành với huyết khối trong lòng mạch. MRA cho thấy mức độ hẹpđộng mạch cao hơn về cả chiều dài và đường kính. CTA đánh giá tốt hơn MRAtrong chẩn đốn bóc tách VA. So với DSA, độ nhạy và độ đặc hiệu của CTA trongbóc tách VA ở vùng cổ được báo cáo trong khoảng 74-98 % và 84-100 %. So sánhgiữa MR, MRA và CT, CTA, cả hai phương thức đều có độ nhạy tương tự trong
</div><span class="text_page_counter">Trang 40</span><div class="page_container" data-page="40">chẩn đốn bóc tách động mạch cảnh; trong khi bóc tách VA, CT-CTA vượt trội hơnMRI-MRA.<sup>37</sup>
Trong năm 2021, nghiên cứu TREAT-CAD không những mang thông tin quantrọng trong điều trị mà cịn hình ảnh trong chọn mẫu. Nghiên cứu TREAT- CAD đãnhấn mạnh tầm quan trọng của việc sử dụng MRI trong chẩn đoán bóc tách độngmạch vùng đầu cổ, bệnh nhân chỉ được đưa vào nghiên cứu sau xác định chẩn đốnbằng MRI.<sup>65</sup> Do đó, chỉ ở 4 trong số 194, chiếm 2 % bệnh nhân chẩn đốn bóc táchđộng mạch không được xác nhận. Trong nghiên cứu CADISS, việc chẩn đốn bóctách động mạch bằng cả CTA và MRI nên tỉ lệ chẩn đoán sai cao hơn, chiếm 21 %(52/250)‖.<small>15</small> Nếu nghi ngờ bóc tách động mạch về mặt lâm sàng, cần thực hiệnMRI, bao gồm MRA có chất tương phản từ và đặc biệt là xung T1 FATSAT nênđược đề ra để xác định chẩn đoán.<small>37</small>
Cộng hưởng từ độ phân giải cao (HR-MRI) cung cấp rõ ràng hơn về hình ảnhthành mạch và huyết khối trong lòng mạch giúp phát hiện các đặc điểm của bóctách với độ nhạy cao hơn như hình ảnh tụ máu trong thành mạch, vạt nội mạc hoặclịng đơi.<small>66</small>
HR-MRI cịn cho thấy sự thay đổi bệnh lý bóc tách thành mạch trongquá trình bệnh giúp đánh giá giai đoạn và tiến triển bệnh. Tuy nhiên HR-MRI yêucầu triển khai phần cứng và kỹ thuật cao hơn do đó khó sử dụng rộng rãi, thườngquy đặc biệt ở những bệnh nhân khơng có triệu chứng đột quỵ rõ ràng, do đó cộnghưởng từ não - mạch não vẫn là một hình ảnh thường quy để đánh giá bóc tách độngmạch vùng đầu cổ.<sup>67</sup>
<b>1.2.5.2 Chụp cắt lớp vi tính não – mạch não</b>
Trên cắt lớp vi tính sọ não khơng cản quang có thể thấy đường kính ngồi củađộng mạch lớn hơn và tăng đậm độ huyết khối trong thành. Hẹp lòng mạch lệchtâm, dày thành mạch và bắt thuốc dạng nhẫn của thành mạch được xem là ―tổnthương đặc trưng‖ trên cắt lớp vi tính sọ não có cản quang (CTA). Sự bắt thuốcdạng nhẫn của thành mạch là do bắt thuốc lớp ngoại mạc thông qua các mạch máunuôi. Tuy nhiên, dấu hiệu đặc trưng rất hiếm khi được nhìn thấy. Các dấu hiệu kháccủa bóc tách là hẹp đoạn ngắn, tắc tồn bộ, giả phình bóc tách, vạt nội mạc, hẹp và
</div>