Các dị dạng bẩm sinh sọ, nãocột sống, tuỷ - Phần 2 pptx
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (203.52 KB, 17 trang )
Các dị dạng bẩm sinh sọ, não-
cột sống, tuỷ - Phần 2
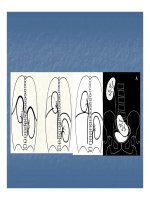
3.1.6- Đầu hình thuyền (Scaphocephalia)
Do dính khớp dọc, nền sọ còn phát triển về chiều dọc và chiều cao. Nhưng sọ
không phát triển được bề ngang trong một số trường hợp có thể thấy lồi nhãn cầu,
lác, teo dây thần kinh thị giác. Nói chung đặc điểm nổi bật trong các ca bệnh này
là hình thù đầu bất thường chủ yếu.
3.1.7- Đầu hình tam giác (Trigonocephalia)
Sọ bị biến dạng do sự đóng kín quá sớm của khớp trán. Đặc trưng của sự dị dạng
này là sọ hình tam giác khi nhìn từ trên xuống, trán hẹp, nhọn, giữa thành nóc và
hai mắt rất gần nhau.
3.1.8- Loạn xương sọ mặt (hội chứng Crouzon)
Trong trường hợp sọ biến dạng kiểu này, bệnh cảnh lâm sàng giống như đầu hình
tháp. Dấu hiệu để phân biệt là môi trên ngắn, hàm dưới nhô ra, mũi mỏ vẹt, hai
mắt cách xa nhau, mắt lồi, lác ngoài.
*Chẩn đoán dị dạng sọ não
Khi nhìn hình thù bên ngoài người ta có thể kết luận là sọ được đóng kín quá sớm.
Nhưng để chẩn đoán được các thể khác nhau của biến dạng sọ nhất thiết phải có
phim X-quang, chẩn đoán tràn dịch não tuỷ có thể được loại trừ nhờ hình thù của
sọ hoặc chụp não thất (Ventriculographia) nếu thấy cần thiết.
*Điều trị các dị dạng sọ não
Các phương pháp điều trị làm giảm áp lực nội sọ có thể đem lại kết quả nhất định
(nên làm trước hai năm tuổi). Đặc biệt chúng ta có thể điều trị bằng phẫu thuật sẽ
đem lại kết quả cho trẻ ngoài 8 tuổi. Xu hướng chung, nếu không mất thị lực,
không teo dây thần kinh thị giác thì không nên phẫu thuật. Mục đích của phẫu
thuật để duy trì thị lực cho bệnh nhân.
Phương pháp phẫu thuật thường được tiến hành là cắt dọc đường khớp đã được
đóng kín hoặc có thể sử dụng các phương pháp phẫu thuật khác để cho sọ nở ra,
giảm áp lực trong não. Như vậy sẽ tránh cho não không bị tổn thương nặng hơn.
3.2- Dị dạng bẩn sinh bản lề chẩm cổ (Arnold – Chiari Malformation)
Đây là loại dị dạng đặc trưng bởi sự kéo dài xuống dưới của thân não và
tiểu não vào phần tuỷ sống cổ. Dị dạng này được Arnold mô tả năm 1984 và
Chiari năm 1895.
3.2.1- Tỷ lệ:
Dị dạng Arnold – Chiari thường kết hợp vơí thoát vị tuỷ – màng tuỷ và gai đôi.
Theo thống kê của Swan và Ingraham có 20/290 bệnh nhân có thoá vị tuỷ –
màng tuỷ.
Đa số bệnh nhân kèm theo não nứơc, ngoài ra có thể có khuyết sọ
(Craniolacunia).
3.2.2- Bệnh học
Nguyên nhân của bệnh còn chưa được hoàn toàn rõ ràng, nhưng vì nó thường đi
đôi với gai đôi ngầm hoặc thoát vị màng tuỷ cũng như thoát vị màng tuỷ – tuỷ ở
vùng thắt lưng- cùng nên người ta cho rằng có thể là tuỷ đã cố định sớm vào vị trí
tổn thương cuả nó trong giai đoạn sớm của quá trình phát triển phôi thai, từ đó
thân não và tiểu não bị kéo theo xuống dưới trong quá trình phát triển sau đó của
bào thai trong tử cung. Các quá trình bệnh lý đã làm cho tuỷ sống vùng thắt lưng
bị dính tại chỗ mà không phất triển được bình thường và hậu quả là thân não và
tỉểu não chuyển dịch xuống dưới vào ống tuỷ cổ. Thế nhưng giả thiết này ít được
ủng hộ nhất là ở các trường hợp không có tổn thương thần kinh ngoại vi, không
xác định được các tổn thương thường gặp khác kết hợp với dị dạng sọ não.
3.2.3- Triệu chứng
- Triệu chứng thần kinh: xuất hiên trong vaì tháng tuổi đầu tiên do não
nứơc và các khiếm khuyết khác trong quá trình phát triển của hệ thần kinh. Các
trường hợp này thường có tiên lượng xấu. Cũng có trường hợp bệnh phát ở tuổi
trưởng thành (nhưng rất hiếm), biểu hiện là sự xuất hiện của các triêu chứng tiểu
não, hành não và các dây thần kinh sọ dưới, có thể có tăng áp nôi sọ hoặc không.
Thất điều tiến triển, yếu hai chân, rối loạn thị lực, nhìn chập chờn (oscillopsia),
nhìn mờ. Rung giật nhãn cầu xuống hoặc kiểu sóng biển (seesaw Nystagmus) khi
có tổn thương hành tuỷ hoặc tuỷ cổ.
3.2.4-Chẩn đoán
Dựa vào tỷ lệ các bệnh khác kèm theo (thoát vị màng tuỷ – tuỷ, não nước, khuyết
sọ tuổi trẻ em). Đối với người lớn chẩn đoán khi thấy các dấu hiệu và triệu chứng
tổn thương tiểu não, hành tuỷ và các dây thần kinh sọ dưới. Các triệu chứng của dị
dạng Arnold- Chiari có thể đồng hành với các triệu chứng do u hố sau, xơ côt bên
teo cơ, rỗng tuỷ. Chẩn đoán được xác đinh bằng chụp tuỷ, chụp cắt lớp vi tính
hoặc chụp cộng hưởng từ.
3.2.5- Điều trị: Đối với trẻ em, cắt túi ở vùng tuỷ.
3.2- Các dị dạng bẩm sinh cột sống và tuỷ sống
3.2.1- Trạng thái hở đường tiếp (Status dysrhaphycus).
Thuật ngữ này được Becker nêu năm 1926, về bản chất đó là sự rối loạn
quá trình đóng ống thần kinh và được biểu hiện bằng các hình ảnh lâm sàng sau:
- Anencephalia: vô não, dị dạng sọ, màng não
- Iniencephalia: ngửa cổ, dị dạng cột sống cổ, vô não, thoát vị màng não)
- Craniorachischisis: hoại tử não tuỷ do tíêp xúc với dịch ối.
- Cephalocele: thoát vị màng não qua phần khuyết sọ (cranium bifidum) có
túi màng não và da.
- Meningocele
- Spina bifida (24,5% dân số có dị tật này, chỉ có mức độ khác nhau).
- Spina bifida cystica: thoát vị màng cứng và arachnoid.
- Myelomeningocele.
- Các biểu hiện khác: gù- vẹo cột sống, sườn phụ, ngực phễu, sọ không đối
xứng, nét to cực ở xương mặt, dị dạng bàn chân, bất thường núm vú, chi dài quá
khổ, gai đôi cột sống
Bệnh do ống thần kinh và ống cột sống đóng đai lệch nhau trong thời kỳ phôi thai,
nên thường xuất hiện một loạt các dị dạng của ống sống, tuỷ sống và đuôi ngựa.
Sự kết hợp giữa vòng cung đốt sống bắt nguồn từ vùng lưng giữa, sau đó sự kết
hợp này lên trên và xuống dưới. Sự thiếu sót của quá trình đóng kín đốt sống hay
gặp ở vùng thắt lưng và thắt lưng cùng. Sự thiếu sót này rất ít gặp ở vùng cổ và
đặc biệt hiếm gặp ở vùng ngực.
Típ đơn giản nhất của các dị dạng cột sống là gai đôi ngầm (spinabifida - occulta)
và có thể thấy ở bất kỳ mức nào của cột sống. Thông thường gai đôi ngầm không
có triệu chứng gì vì tuỷ sống không bị tổn thương. Đôi khi nó kết hợp với một
thoát vị màng não tuỷ (méninggocela). Nó cũng có thể ở dạng một ngách hẹp nằm
trong da. Kiểu bất thường thứ ba là một gai đôi có thoát vị màng tuỷ chứa tuỷ sống
hoặc đuôi ngựa.
Thoát vị màng tuỷ - tuỷ sống (meningo - myelocela) là một tật nứt đốt sống hoàn
toàn. Có nghĩa cả ống thần kinh và ống sống đều không được đóng lại nên tuỷ
sống hở nhiều đoạn, trông như một cái dải đỏ nằm ở đáy khe trong da vùng lưng.
Trong tật nứt dọc giữa tuỷ sống (diastima lomyelia) người ta thấy một đường nứt
giữa tuỷ sống ở một hay hai đoạn. Mỗi nửa bên được một bao màng cứng bao
quanh và được ngăn cách với nửa bên kia bằng một vách xương. Gai đôi bao giờ
cũng có trong các ca này. Chân của bệnh nhân bị co cứng hay bị bại nhẹ. Vách
xương ngăn cách ấy ta có thể nhìn thấy được khi soi x- quang hoặc chụp xíquang
tuỷ sống, lúc đó người ta thấy hai dòng thuốc cản quang trên diện tổn thương.
3.2.1- Gai đôi (tên khác là chứng nứt đốt sống).
3.2.1- Đại cương
Trong thực tế quá trình đóng đường tiếp còn tiếp tục xảy ra sau khi sinh nở
và qua từng giai đoạn như sau:
- Cung sau còn mở vào lúc sinh là bình thường
- Trong năm tuổi đầu tiên đoạn cột sống lưng – thắt lưng từ D5 đến L2 đã
đóng đường tiếp. Phần cột sống trên và dưới đoạn này vẫn tồn tại khe giữa hai lá
sống. Quá trình cốt hoá chưa được hoàn thiện.
- Khoảng 4 tuổi quá trình cốt hoá đã tương đối hoàn toàn. Tuy nhiên cung sau
chưa được cốt hoá hòan toàn ở mức đốt đội, khu vực cột sống thắt lưng dưới và
xương cùng nên tại đây khe sống còn tồn tại.
- Khoảng10 tuổi quá trình cốt hóa chỉ còn ở cùng 1 là chưa hoàn toàn.
- Vào tuổi 17 chỉ còn khe sống giữa cùng 1 và 2 còn tồn tại. Khe ssống ở khu
vực này chỉ hoàn toàn cốt hoá trong độ tuổi từ 20 –30.
3.2.1.2- Gai đôi ngầm (spina bifida - occulta)
Gai đôi ngầm là những kẽ nứt của đốt sống được phát hiện trên phim X- quang
không kèm theo thoát vị các tổ chức trong ống sống.
Các loại gai đôi ngầm:
- Gai đôi ngầm trước (Spin. Bif. Occ. anterieur): nứt dọc đơn giản phía trước
đốt sống và chia đốt sống thành hai phần.
- Gai đôi ngầm sau (Spin. Bif. Occ. Posterieur): khuyết cung sau.
Thường hay gặp ở vùng cột sống thắt lưng và hoạ hoằn lắm mới có các triệu
chứng thần kinh kèm theo.
Vị trí gai đôi có thể được đánh dấu bằng một lỗ lúm đồng tiền, một nevi (nốt ruồi),
một đọng mỡ ở da quanh đó.
Một tổ chức xơ có thể kéo rộng từ da đến tuỷ. Dải này chèn ép tuỷ và có thể gây ra
những triệu chứng thần kinh. Bệnh nhân có thể kêu đau lưng và dị cảm ở chân khi
cúi xuống.
Trường hợp khác có u mỡ dưới màng cứng hoặc u da có thể gây rối loạn vận mạch
ở chân người bệnh. Đặc biệt ở người trưởng thành hoặc bệnh nhân lớn tuổi hay
thấy rối loạn vận mạch kiểu này. Những rối loạn ấy có thể dẫn đến bại và mất cảm
giác ở chân. Đôi khi rối loạn vận động, cảm giác, phản xạ, vận mạch và dinh
dưỡng xuất hiện muộn và tiến triển từ từ nên dễ nhầm với tăng sinh tế bào đệm
của tuỷ sống hoặc nhầm với rỗng tuỷ.
Một kiểu kết hợp ngẫu nhiên nữa với gai đôi ngầm là một vách hậu hẹp. Trong đó,
lớp biểu mô nhiều tầng lan rộng từ da qua màng tuỷ và đến giữa tuỷ. Hiện tượng
này có thể xảy ra ở bất cứ mức nào của tuỷ, nhưng thường thấy ở vùng thắt lưng -
cùng. Ở vùng da ngay trên nơi cột sống dị tật thường có một lúm đồng tiền hoặc
một chòm lông phủ trên vùng da có màu xám hoặc đen. Hiện tượng nhiễm khuẩn
ngách hậu hẹp sẽ gây viêm màng não tuỷ ở trẻ em. Trong gai đôi ngầm, ít gặp tràn
dịch não hơn ở các khuyết tật khác.
3.2.1.3- Gai đôi với thoát vị màng não tuỷ
Chứng này thường gặp ở vùng thắt lưng thấp và ít gặp ở vùng cổ. Tràn dịch não
thường gặp và có thể có những dị dạng bẩm sinh ở các phần khác của cơ thể. Tuỷ
sống hoàn toàn bình thường. Những rối loạn thần kinh lúc đó đều do tràn dịch não
kết hợp gây ra.
+ Thoát vị màng não tuỷ: có thể xảy ra đơn độc, nếu các tường vách mỏng. Hiện
tượng này là mối nguy cơ đối với đời sống vì nó sẽ bị loét và gây viêm màng não.
Trong trường hợp phải mổ khi đã xác định chắc chắn không có tràn dịch não kèm
theo.
+ Thoát vị màng não tuỷ - tuỷ sống: thoát vị vùng thắt lưng sẽ làm tổn
thương cả đuôi ngựa và ở vùng cổ gây tổn thương đến tuỷ cổ. Dị dạng này kết hợp
với dị dạng Arnold - Chiari. Nó được bao bọc phần nào trong mỡ và hay có tràn
dịch não kèm theo. Trong một số trường hợp không thấy tổn thương thần kinh cục
bộ nào.
Thể thắt lưng gây bại hai chân cục bộ và teo hai cẳng chân.
Thường thường thấy rõ bại và co cứng ở hai cẳng chân và bàn chân, có khi biến
dạng hai chân. Phản xạ gân xương giảm hoặc mất. Tuy nhiên trường hợp gặp mất
cảm giác đối xứng và phân bố kiểu rễ, những tổn thương cảm giác không nặng nề
lắm. Rối loạn dinh dưỡng, loét, dày móng chân. Khi rối loạn cảm giác nặng nề thì
da lạnh, thông thường có rối loạn cơ thắt. Đôi khi chỉ có triệu chứng đái dầm là
biểu hiện duy nhất của người bệnh. Khi khuyết tật ở tuỷ cổ trên thì tay chân đều co
cứng, mất cảm giác đau và nhiệt độ ở đoạn da cổ. Mất cảm giác bản thể do tổn
thương cột sau của tuỷ sống, cũng có thể mất phối giác. Thường có tràn dịch não
kèm theo các triệu chứng mất phối hợp tiểu não và rung giật nhãn cầu. Sở dĩ xuất
hiện các triệu chứng trên là do có kết hợp với dị dạng Arnold - Chiari.
Tiến triển của bệnh có nhiều dạng. Thể nặng thì đứa trẻ có thể chết ngay từ bé.
Những người có tổn thương típ trung bình, không có kết hợp tràn dịch não thì có
thể sống lâu. Ngầu nhiên khuyết tật có thể từ bé nhưng đến tuổi nhi đồng muộn
mới tiến triển thành một bệnh cảnh giống như bệnh rỗng tuỷ. Liệt, teo hai tay, bại,
co cứng hai chân, mất cảm giác phân ly trên đoạn tuỷ cổ và đoạn tuỷ lưng.
3.2.1.3- Bệnh thông thường kết hợp với gai đôi
- Gai đôi và vẹo cột sống bẩm sinh
Năm 1924 Lance nghiên cứu thấy trong số 226 bệnh nhân bị vẹo cột sống
có 4% bị gai đôi. Sicard cho rằng đái dầm ban đêm có liên quan tới gai đôi và
được chỉ đạo bởi trung khu cấp cao nên điều trị bằng tâm lý liệu pháp có kết quả
tốt.
- Dị dạng Arnold - Chiari
Là chứng bệnh hiếm gặp có thể xảy ra đơn độc hay kết hợp với thoát vị màng não
tuỷ - tuỷ sống, hay với sọ đáy dẹt. Một lưới tổ chức tiểu não và tuỷ sống bị kéo dài
lồi xuống dưới đè ép tuỷ sống. Não thất IV mở rộng trong ống sống và tuần hoàn
dịch não tuỷ có thể bị nghẽn tắc gây tràn dịch não trong. Đồng thời người ta có cả
dấu hiệu tiêu hoá, bó tháp, có thể tràn dịch não trong. Đa số các trường hợp có
thoát vị màng não tuỷ sống.
- Hội chứng Klipper - Feli:
Rất hiếm gặp, biểu hiện bằng sự thiếu sót đốt sống cổ, giảm số lượng đốt sống cổ,
đốt sống gắn liền với nhau. Đồng thời có thể xuất hiện một gai đôi hoặc thoát vị
màng tuỷ - tuỷ sống. Đứa trẻ hầu như không có cổ, đầu mọc trên ngực. Vận động
của đầu rất hạn chế, đầu có thể về một phía như trong chứng vẹo cổ, xương bả vai
thường trồi cao lên. Sự gắn liền đốt sống cổ có thể lan rộng ra cả đoạn đốt sống
lưng trên gây ra loạn sản tuỷ sống. Biểu hiện chứng này trên lâm sàng như sau:
yếu cơ, co cứng tay và chân hay một kiểu rối loạn vận động đặc biệt là không thể
tách rời vận động của hai tay. Vận động của mỗi tay được tay bên kia sao chép,
người ta cho rằng triệu chứng này xuất hiện do khuyết tật không bắt chéo bó tháp
gây nên. Những triệu chứng thần kinh cũng có thể do một dị dạng arnold - Chiari
kết hợp hay do chứng rỗng tuỷ gây nên.
- Biến dạng Sprengel:
Khuyết tật này xuất hiện do một xương bả vai không di chuyển khỏi tư thế ở cổ
trong giai đoạn phôi thai. Nó nằm cao hơn xương bả bên kia và dính với cột sống
bằng một băng xơ hay một cầu xương. Dị tật này thường kèm theo gai đôi đốt
sống cổ hay tách đôi đốt sống khác kết hợp.
Điều trị: Gai đôi ngầm không đòi hỏi điều trị gì trừ phi kết hợp với một ngách hậu
ở da hay với thoát vị màng tuỷ. Một ngách hậu ngoài da là một nguy cơ đối với
tuỷ sống vì có thể gây viêm tuỷ. Thoát vị màng tuỷ có thể bị loét và vỡ, gây nên
viêm màng não - tuỷ. Trong trường hợp biến dạng cột sống kèm theo dị dạng
arnold - Chiari, dịch não tuỷ tới được tuỷ sống nhưng không thể chảy qua được
các bán cầu lồi. Trong trường hợp như vậy, một màng não thoát vị có lẽ giúp cho
sự hấp thu dịch não tuỷ tốt hơn. Ngày nay đã có những biện pháp phẫu thuật thích
hợp để phục hồi tuần hoàn tự do của dịch não tuỷ qua lồi não. Phẫu thuật chỉ tiến
hành khi đặc biệt cần thiết.
- Xương sườn cổ
Chức năng hoạt động của các rễ thuộc đám rối thần kinh cánh tay và động mạch
dưới đòn có thể bị một loạt dị dạng cột sống vùng cổ gây nên những triệu chứng
rối loạn cảm giác, vận động và vận mạch ở một hay hai chi trên. Các dây thần kinh
và động mạch bị đè ép bởi một xương sườn cổ, xương sườn ngực 1 (D1) hay một
cơ bậc thang dày bất thường. Bệnh bắt đầu bằng triệu chứng mất trương lực cơ đai
vai, làm cho vai trễ xuống. Bệnh này thường gặp ở tuổi nhi đồng và tuổi trưởng
thành. Nguyên nhân gây những triệu chứng trên do mang vác một vật nặng kéo
xuống hay do chấn thương.
+ Tần số
Xương sườn cổ ở các dạng phát triển khác nhau, cũng không phải là hiếm gặp.
Hiện tượng sườn cổ bất thường này được phát hiện ngẫu nhiên khi phân tích thi
thể hay X-quang cột sống cổ. Tuy nhiên thông thường không có triệu chứng gì đặc
biệt (chiếm tới 90 - 95%). Trong y văn cổ, có nhiều tài liệu nói về triệu chứng và
điều trị xương sườn cổ. Hiện nay vấn đề này ít được quan tâm chú ý tới, người ta
chú ý nhiều hơn về vai trò của thoát vị đĩa đệm cột sống cổ khi nó đau ở chi trên.
Tuy vậy người ta vẫn quan tâm tới sự chèn ép đám rối thần kinh cánh tay và động
mạch dưới đòn do xương sườn cổ nhưng tương đối hiếm gặp trên lâm sàng. Hội
chứng sườn cổ hay gặp ở nữ vì vai của họ dốc hơn nam giới. Bệnh phát triển ở bất
cứ lứa tuổi nào nhưng thường hay gặp ở tuổi 30 - 50. Mặc dầu sườn cổ thường có
hai bên nhưng triệu chứng hay có ở một bên. Bệnh này hoàn toàn không có tư thế
đặc hiệu bên phải hay bên trái.
+Triệu chứng
Phía cổ có thể thấy xương sườn cổ nổi lên trên xương đòn một bên hay cả hai bên.
ấn điểm tại chõ có thể đau và đau lan truyền ra hai bàn tay. Triệu chứng cảm giác,
vận động, vận mạch có thể xuất hiện đơn lẻ hay kết hợp với nhau. Triệu chứng
cảm giác hay biểu hiện ở dạng đau và dị cảm ở bàn tay và cẳng tay. Có thể dị cảm
toàn bộ bàn tay nhưng hay gặp hơn là ở mặt trụ và phần tương ứng của cẳng tay.
Hiện tượng mất cảm giác ít gặp, càng ít gặp hơn là yếu sức cơ và teo cơ. Nếu có
triệu chứng trên, thì chỉ giới hạn ở cơ nhỏ bàn tay, phần do dây thần kinh trụ và
dây thần kinh giữa chi phối. Đôi khi có thể teo một phần ở mô cái và cơ liên đốt.
Các triệu chứng vận mạch gồm: lạnh, xanh bàn tay, mạch quay và mạch trụ yếu,
huyết áp giảm ở phía tay bị tổn thương. Các triệu chứng vận mạch có thể do chèn
ép các mạch máu ở cổ, cũng có thể là hiện tượng co thắt mạch liên quan đến rối
loạn thần kinh giao cảm.
Hội chứng Horner hay các triệu chứng đối lập với nó là kết quả tổn thương hoặc
do kích thích hạch giao cảm ở cổ. Liệt nửa người bên đối diện do huyết khối động
mạch dưới đòn. Cục huyết khối lan rộng trong động mạch cảnh góc là hiện tượng
hiếm gặp.
+Chẩn đoán
Chẩn đoán không khó khăn gì khi bảng lâm sàng điển hình như rối loạn
vận động, cảm giác, vận mạch kết hợp với một chỗ nổi lên ở vùng cổ bên trên
xương đòn. Hình ảnh x- quang rõ rệt là một xương sườn cổ.
Chẩn đoán khó hơn khi chỉ có một hay hai dấu hiệu lâm sàng hoặc chứng năng
vận mạch giảm nhẹ. Trên phim x-quang cột sống cổ lưng không thể phát hiện
được giải xơ hay một cơ bậc thang dày.
Trong chẩn đoán phân biệt cần loại trừ các chứng bệnh đau hay teo cơ ở bàn tay
như bệnh SM, SLA, u tuỷ, viêm khớp cột sống và thoát vị đĩa đệm.
Kiểu mất cảm giác phân ly có thể xảy ra ở bệnh nhân có xương sườn cổ
nhưng thiếu các dấu hiệu tổn thương tháp nên loại trừ chẩn đoán của chứng rỗng
tuỷ (SM).
Bệnh xơ cột bên teo cơ (SLA) được loại trừ do các biến đổi vận mạch và
cảm giác. Chẩn đoán u tuỷ hay thoát vị đĩa đệm dựa vào tăng Protein dịch não tuỷ.
Tốt nhất khi chẩn đoán là u hay thoát vị đĩa đệm nên chụp cản quang tuỷ hoặc
chụp bao rễ thần kinh. Nếu có điều kiện nên chụp cắt lớp vi tính.
+Tiến triển
Bệnh tiến triển thay đổi thường xuyên. Các triệu chứng bệnh lý có thể
thoái lui hay tiến triển chậm dần. Tay người bệnh có thể có dị cảm hoặc đau, đôi
khi thấy teo cơ tương đối rõ rệt.
+Điều trị
Là giảm bớt các triệu chứng bằng một dây nâng đỡ chỗ bị tổn thương. Tập thể dục
phát triển cơ vai và tập luyện cho thư thế hợp với các triệu chứng vùng cổ vai phía
bệnh. Đồng thời có thể nằm bất động trên giường, kéo giãn cột sống cổ hoặc dùng
gối để nâng đỡ vai. Tất cả các biện pháp trên nhằm giảm bớt triệu chứng bệnh lý.
Phẫu thuật là bệnh lý tuyệt đối cho bệnh lý sườn cổ, giải quyết một cách triệt để
triệu chứng sườn cổ. Người ta chỉ trì hoãn phẫu thuật khi dùng các biện pháp nội
khoa khác có phần giảm đau và giảm rối loạn vận mạch một phần. Phẫu thuật
không thể trì hoãn khi đau tăng và rối loạn vận mạch nặng. Kết quả điều trị tốt khi
loại bỏ được giải xơ hay cắt cơ bậc thang.