Phình tách động mạch chủ
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (128.57 KB, 5 trang )
Phình tách động mạch chủ
Khoa Cấp cứu - Bệnh viện Bạch Mai
Mục tiêu
Trình bày được chẩn đoán phình tách động mạch chủ
Trình bày được các biện pháp xử trí phình tách động mạch chủ
I. ĐẠI CƯƠNG
- Phình tách động mạch chủ (PTĐMC) là hiện tượng lớp áo trong bị rách làm cho dòng máu
bóc tách lớp áo giữa của động mạch chủ.
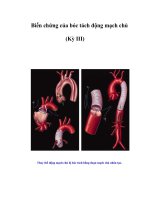
- PTĐMC được phân thành 2 type: type A là tổn thương liên quan đến động mạch chủ quai
lên cho đến điểm chia động mạch dưới đòn trái, type B là tổn thương liên quan đến động
mạch chủ xuống kể từ sau chỗ bắt đầu của động dưới đòn trái.
Hình ảnh phân loại PTĐMC theo De Bakey và Stanford
- PTĐMC có thể xuất hiện mà không kèm tăng huyết áp, tuy nhiên ở những bệnh nhân này
thì thường kèm có bất thường cơ trơn, đàn hồi của mô, hoặc của hệ collagen mạch máu.
Tăng huyết áp, rối loạn lipid máu, đái tháo đường, có thai 3 tháng cuối, van động mạch chủ
dạng 2 lá, hẹp eo động mạch chủ, hội chứng Marfan, hội chứng Ehles – Danlos… là những
nguy cơ của phình tách động mạch chủ.
- Dòng máu đi vào lớp rách nội mạc có thể gây bóc tách xuống dưới động mạch chủ bụng,
động mạch chi dưới, động mạch cảnh hoặc cũng có thể tách lan tới động mạch dưới đòn.
- PTĐMC là một cấp cứu thực sự đòi hỏi phải kiểm soát huyết áp ngay lập tức để hạn chế
bóc tách lan rộng.
- Tiên lượng rất xấu với phình tách động mạch chủ typ A, bệnh nhân có thể tử vong sau vài
giờ thường là có vỡ phình động mạch chủ vào màng ngoài tim. Vỡ phình động mạch chủ có
thể vào màng phổi. Thành động mạch chủ bị lỏng lẻo có thể gây tắc các nhánh lớn dẫn tới
hậu quả thiếu máu các cơ quan được nuôi dưỡng bởi nhánh đó như não, ruột, thận, chi dưới.
Những bệnh nhân được kiểm soát tốt huyết áp và vượt qua được giai đoạn cấp của phình
tách động mạch chủ mà không có biến chứng gì thì có thể sống sót mà không cần phẫu
thuật.
II. CHẨN ĐOÁN
1. Lâm sàng:
- Cơ năng: Đau ngực khởi phát đột ngột, kéo dài dai dẳng, lan ra sau lưng hoặc ra trước
ngực, thậm chí lan lên cổ.
- Thực tổn:
+ Thường có tăng huyết áp (gặp ở type B nhiều hơn type A), nên đo huyết áp 2 bên và cả
tay, chân
+ Ngất
+ Liệt nửa người
+ Liệt hai chi dưới
+ Nhồi máu mạc treo: đau bụng, nôn, bụng chướng…
+ Suy thận: đái ít, phù…
+ Mạch ngoại vi yếu hoặc bất tương xứng giữa 2 bên
+ Thổi tâm trương: Vỡ phình động mạch chủ ngay đoạn lên có thể gây hở chủ, suy tim, tràn
máu màng tim- ép tim
2. Cận lâm sàng
- Điện tâm đồ: Tăng gánh thất do THA lâu ngày, thiếu máu cơ tim do tách vào đường vào
động mạch vành (động mạch vành phải dễ bị tổn thương hơn là động mạch vành trái biểu
hiện tổn thương cơ tim thường gặp ở thành dưới), một vài bệnh nhân có thể không phát
hiện bất thường trên ĐTĐ.
- X.quang ngực: có thể thấy cung động mạch chủ phồng và trung thất rộng, tràn dịch
màng phổi, hay bóng tim rộng.
Cắt lớp vi tính (CLVT): có thể làm nhanh chóng cho chẩn đoán xác định, trước một trường
hợp đau ngực khả nghi, có tăng huyết áp và điện tim không rõ ràng, bác sỹ có thể cho chụp
CLVT có thuốc cản quang động mạch chủ ngực và bụng.
- Cộng hưởng từ: Tối ưu cho PTĐMC mạn tính, đối với phình tách động mạch chủ cấp thì
không được lựa chọn như CLVT vì mất thời gian và tình trạng bệnh nhân không cho phép.
- Siêu âm tim qua thực quản: Là phương pháp chẩn đoán tốt nhưng khó áp dụng cho
bệnh nhân cấp cứu.
3. Chẩn đoán phân biệt:
- PTĐMC thường nhầm lẫn với nhồi máu cơ tim và nguyên nhân đau ngực khác như là tắc
động mạch phổi.
- PTĐMC đôi khi cũng chỉ đau ngực nhẹ và biểu hiện thiếu máu chi dưới do phình tách động
mạch chủ giống như huyết khối động mạch.
III. ĐIỀU TRỊ
1. Nội khoa
1.1. Hạ huyết áp cấp cứu: Khi nghi ngờ PTĐMC ngay cả khi chưa có chẩn đoán xác định.
- Tiêu chí: Đồng thời phải hạ huyết áp tối đa đạt tới 100-120 mmHg và giảm dòng máu
qua van động mạch chủ. Và cần ổn định huyết áp (giảm dp/dt: thay đổi huyết áp trên một
đơn vị thời gian), giảm huyết áp tối đa và giảm nhịp tim.
- Thuốc lựa chọn: Labetalon là thuốc chẹn beta và alpha làm giảm áp lực thành mạch,
kiểm soát huyết áp nhanh chóng. Labetalon được tiêm tĩnh mạch 20 mg mỗi 2 phút; bổ
sung 40-80 mg mỗi 10 phút (tối đa 300 mg) tới khi đạt được huyết áp đích. Hoặc thuốc có
thể được truyền tĩnh mạch liên tục 2mg/phút dò liều cho đến khi đạt huyết áp đích. Với
bệnh nhân HPQ, nhịp chậm…cần phải thử phản ứng thuốc ức chế beta, trong trường hợp
này thì nên chọn esmolon vì thời gian bán thải ngắn. Liều nạp 0,5 mg/kg trong vòng 1 phút
sau đó liều 0,0025 – 0,02 mg/kg/phút, dò liều để đạt nhịp tim 60-70 lần/phút. Trong trường
hợp thuốc chẹn beta không kiểm soát được huyết áp, có thể cho thêm nitroprussid theo liều
như sau: 50 mg nitroprussid pha trong 1000 ml Glucose 5 %, tốc độ truyền 0,5ml/phút
tăng lên 0,5 ml mỗi 5 phút tới khi kiểm soát được huyết áp. Bệnh nhân HPQ không nên
dùng thuốc chẹn kênh canxi, tuy nhiên có thể cho diltiazem và verapamil để thay thế cho
chẹn beta.
1.2. Giảm đau
Giảm đau giúp kiểm soát tốt huyết áp hơn. Có thể cho Morphin Sulphat theo đường tiêm
tĩnh mạch, cần dò liều ví dụ: Morphine 10 mg pha loãng thành 10 ml với Natriclorua 0.9%,
sau đó tiêm tĩnh mạch 5 mg, sau 3-5 phút đánh giá lại đau, nếu không đỡ tiêm tiếp 5 mg.
2. Ngoại khoa
- Chỉ định phẫu thuật cho tất cả các PTĐMC Stanford type A. Bệnh nhân cần được chuyển
tới bệnh viện có kíp mổ, gây mê hồi sức thành thạo.
- Phẫu thuật có thể nối, thay đoạn mạch, thay van động mạch chủ nếu tổn thương có liên
quan đến van động mạch chủ và mạch vành.
- Đối với PTĐMC type B có biến chứng như dấu hiệu thiếu máu chi, động mạch thận, động
mạch mạc treo…có thể có chỉ định phẫu thuật, song can thiệp mạch nội mạch để sửa đang
là điều trị được lựa chọn hiện nay.
IV. ĐIỀU TRỊ VÀ THEO DÕI
- Tiên lượng: phình tách động mạch chủ type A không được điều trị nguy cơ tử vong tăng
1% cho mỗi giờ trong vòng 72 giờ và hơn 90% không được điều trị tử vong sau 3 tháng. Tỷ
lệ tử vong cũng rất cao với phình tách động mạch chủ type B biến chứng không được điều
trị.
- Phẫu thuật và can thiệp nội mạch tại cơ sở có kinh nghiệm sẽ làm giảm tỷ lệ tử vong
xuống dưới 10%.
- Bệnh nhân phình tách động mạch chủ type B không biến chứng và được kiểm soát tốt
huyết áp vượt qua được giai đoạn cấp có tiên thể sống kéo dài mà không cần mổ. Kích
thước lòng giả vẫn tiếp tục phát triển mặc dù được điều trị tốt tăng huyết áp. Cần chụp CT
động mạch chủ kiểm tra hàng năm theo dõi kích thước khối phình. Chỉ định sửa chữa, can
thiệp nội mạch hàn chỗ rách tương tự như trường hợp phình động mạch chủ ngực không
tách.
Câu hỏi lượng giá
Câu 1. Chọn câu đúng
1. Bắt mạch và đo huyết áp tứ chi để định hướng tới PTĐMC
2. PTĐMC luôn có THA
3. Khi có THA đòi hỏi phải dùng thuốc kiểm soát huyết áp đường uống càng
nhanh càng tốt
4. Tiên lượng PTĐMC typ A tốt hơn typ B
5. Chỉ định thay đoạn động mạch cấp cứu ở PTĐMC typ B
Câu 2. Chẩn đoán xác định PTĐMC dựa vào:
1. Điện tim
2. X.quang ngực
3. Siêu âm Doppler màu
4. Cắt lớp vi tính có thuốc cản quang
5. Cộng hưởng từ
Câu 3. Phình tách động mạch chủ cần phân biệt với
1. Tràn khí MP dưới áp lực
2. Vỡ thực quản
3. Tắc động mạch phổi cấp
4. Nhồi máu cơ tim
5. Ép tim
Câu 4. Có thể dùng morphin để giảm đau cho bệnh nhân PTĐMC Đ/S
Câu 5. Không nên dùng thuốc chống đông cho bệnh nhân PTĐMC Đ/S
Tài liệu tham khảo
1. Vũ Văn Đính và cs, Cẩm nang Hồi sức cấp cứu
2. Nguyễn Lân Việt và cs, “Thực hành bệnh tim mạch”, NXB Y học tái bản lần 1 có bổ sung
2007
3. Marc s. Sabine, aortic dissection, the Massachusetts General Hospital, 2008, 1-31
4. Sean O. Henderson, Aortic emergency, Emergency Medicine, p49-51
5. Steven G. Rothrock, Cardiology-Arrhythmias, Tarascon Adult, Emergency Pocketbook,
2009, p19-26.