Báo cáo phác đồ điều trị đái tháo đường
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (1.62 MB, 42 trang )
06/01/15 1
BS. CKII TRN QUC LUN
BS. CKII TRN QUC LUN
Trung tâm Chn đon Y khoa TPCT
Trung tâm Chn đon Y khoa TPCT
Mở đầu
Phát hiện các nhóm thuốc hạ đường máu
mới tạo ra nhiều lựa chọn trong điều trị
ĐTĐ2
Phác đồ thống nhất của ADA/EASD đã đề
cập đầy đủ đến các nhóm thuốc mới
06/01/15 2
Mục êu đường máu
Đường máu đói: 80 – 120mg/dl
Đường máu sau ăn: < 160mg/dl
HbA1c < 7%
06/01/15 3
06/01/15 4
Giảm tiết
Insulin
TỤY
Cc cơ chế góp phần làm tăng Glucose
Giảm tc dụng Incretin
Tăng ly
giải
Gan tăng
SXG
mô mỡ
Tăng
ti hấp thu
Giảm thu nạp
Glucose
Tăng tiết
Glucagon
Tế bào α
TĂNG GLUCOSE HUYẾT
Glucose
Rối loạn chức năng
dẫn truyền thần kinh
Đề khng insulin cũng có thể ảnh hưởng đến não bộ
4
06/01/15 5
Chức năng tế bào β (%)*
Chức năng tế bào β ở cc BN ĐTĐ typ 2 bị suy giảm liên
tục dù được điều trị theo phương php nào
100
–5 –4 –3 –2 –1 0 1 2 3 4 5 6
Số năm từ khi được chn đon ĐTĐ
T2DM=type 2 diabetes mellitus
*β-cell function measured by homeostasis model assessment (HOMA)
Adapted from UKPDS Group. Diabetes. 1995; 44: 1249–1258.
5
Suy giảm liên tục chức năng tế bào β
xảy ra từ trước khi chn đon
Metformin (n=159)
80
60
40
20
0
Chế độ ăn (n=110)
Sulfonylurea (n=511)
06/01/15 6
23
Cc cơ chế tc dụng của cc thuốc hiện dùng để điều trị
ĐTĐ typ 2
Ức chế α-glucosidase
Làm chậm hấp thu carbohydrate
tại ruột
Thiazolidinediones
Giảm ly giải mỡ từ các mô
mỡ, tăng thu nhận glucose
tại cơ vân và giảm sản
xuất glucose tại gan
Sulfonylureas
Kích thích tế bào β tụy
GLP-1 analogues: Cải thiện độ nhạy của tiểu
đảo tụy với insulin, làm chậm trống dạ dày,
cảm giác chóng no
tăng tiết insulin
Glinides
Kích thích tế bào β tụy tăng
tiết insulin
DDP-4=dipeptidyl peptidase-4; GLP-1=glucagon-like peptide-1; T2DM=type 2 diabetes mellitus
Adapted from Cheng AY, Fantus IG. CMAJ. 2005; 172: 213–226.
Ahrén B, Foley JE. Int J Clin Pract 2008; 62: 8-14.
Ức chế DPP-4
Kéo dài tác dụng của GLP-1 để cải thiện
độ nhạy của tiểu đảo tụy với glucose,
tăng thu nhận glucose
Hướng dẫn điều trị theo IDF
IDF Treatment Algorithm for People with Type 2 Diabetes. 2011
Sulfonylurea
Sulfonylurea
Bước 4
Bước 4
Insulin nền + insulin
bữa ăn
Insulin nền + insulin
bữa ăn
Insulin nền hoặc insulin
2 pha (sau đó insulin
nền + bữa ăn)
Insulin nền hoặc insulin
2 pha (sau đó insulin
nền + bữa ăn)
Thay đổi lối sống
Thay đổi lối sống
Bước 1
Bước 1
Bước 2
Bước 2
Bước 3
Bước 3
Metformin
Metformin
Basal insulin
or
pre-mix
insulin
Basal insulin
or
pre-mix
insulin
α-gluc
or
DPP-4
or
TZD
α-gluc
or
DPP-4
or
TZD
or
or
Sau đó, tại mỗi bước, nếu không đạt mục tiêu (HbA
1C
<7.0%)
Sau đó, tại mỗi bước, nếu không đạt mục tiêu (HbA
1C
<7.0%)
Metformin
(nếu chưa có bước 1)
Metformin
(nếu chưa có bước 1)
α-gluc
or
DPP-4
or
TZD
α-gluc
or
DPP-4
or
TZD
Or
Or
GLP-1 agonist
GLP-1 agonist
or
or
Sulfonylurea hoặc
α-glucosidase
Sulfonylurea hoặc
α-glucosidase
Thông thường
Điều trị thay thế
06/01/15 8
T2DM An-hyperglycemic Therapy: General Recommendaons
ADA / EASD April 2012
Diabetes Care, Diabetologia. 19
April 2012 [Epub ahead of print]
06/01/15 9
BƯỚC 1: can thiệp lối sống
BƯỚC 1: can thiệp lối sống
CHẾ ĐỘ ĂN UỐNG
Bảy quy định phải theo
1. Thành phần thức ăn theo tỷ lệ: 15% chất đạm, 35% chất béo, 50%
chất đường bột
2. Ngưng (cấm) toàn bộ các thức ăn, thức uống có đường ngọt
(sugary carbohydrate)
3. Cần ăn đủ lượng đường bột để đảm bảo đủ năng lượng. Đường
bột chia nhỏ vào 3 bữa ăn; thay đổi thức ăn nhóm đường bột bằng
cách dùng xen kẽ các loại bột củ rễ, ngũ cốc.
4. Giảm đến mức tối thiểu lượng thức ăn chứa nhiều chất béo
5. Nên ăn cá 2-3 lần trong tuần (cá đạm nhiều béo ít).
6. Hạn chế tối đa uống rượu, bia.
7. Ăn thêm các thức ăn có các chất xơ như rau, củ, trái cây “không
ngọt”
Hai thái độ ăn cần tránh
1. Quá kiêng khem (vì quá lo lắng nên phải nhịn ăn, giảm uống
một cách vô lý).
2. Quá " bất cần" (coi thường bệnh, không tuân theo chế độ ăn qui
định ).
Nguyên tắc luyện tập thể lực
-Luyện tập phải dần dần và thích hợp.
-Phải đề phòng hạ đường máu khi tập thể lực.
-Không ráng tập quá sức hoặc tập thể lực khi đang có bệnh cấp tính,
khi đường máu chưa ổn định…
-Cần lưu ý là mỗi bệnh nhân sẽ có một chế độ tập luyện khác nhau
chứ không rập khuôn đồng nhất được.
-Tập luyện thân thể không phải quá nặng nhọc và mất thời gian mà
cần duy trì ổn định có thời khóa biểu hợp lý cho công việc và tuổi
tác.
Khi nào bắt đầu dùng thuốc ?
Sau 3 tháng áp dụng chế độ ăn và hoạt động thể
lực kết hợp các hỗ trợ về tâm lý mà không đạt
mục tiêu đường máu
Khi tiếp cận lần đầu với người bệnh mà:
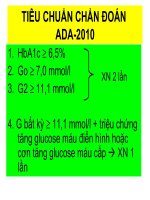
HbA1c 7% - 8,9%
Đường máu đói: 150 – 200mg/dl (8,3 - 11,1mmol/L)
Đường máu sau ăn: 200 – 300 mg/dl (11,1- 16,6mmol/L)
06/01/15 13
06/01/15 14
BƯỚC 2 : SỬ DỤNG 1 NHÓM THUỐC
BƯỚC 2 : SỬ DỤNG 1 NHÓM THUỐC
Thuốc ưu ên chọn lựa đầu ên?
Nhóm Metformin
06/01/15 15
06/01/15 16
1950 1960 1970 1980 1990 2000 2010
Mức độ sử dụng
Decades
Sử dụng đầu tiên
trên LS
1957
Sử dụng ở TE
2002
UKPDS
bắt đầu thực hiện
1978
Sửa đổi thông tin cho toa tại châu Âu 2001
: giảm nguy cơ xuất hiện biến chứng
1998
Thiên niên kỷ mới
Kết quả từ UKPDS
↓Tử suất và bệnh suất
ở BN sử dụng Metformin
NICE
IDF
ADA
EASD
G
U
I
D
E
S
L
I
N
E
S
Phòng ngừa ĐTĐ
Metformin
được chấp
thuận tại Mỹ
1995
Nhóm Me6ormin
Glucophage- Thuốc uống hạ đường huyết
được chọn lựa can thiệp sớm cùng với
thay đổi lối sống ở BN ĐTĐ típ 2
Thuốc uống hạ đường huyết duy nhất
đem lại lợi ích tim mạch và kéo dài đời
sống cho BN ĐTĐ típ 2
06/01/15 17
06/01/15 18
Nếu không dung nạp thuốc, thay thế METFORMIN
bằng 1 trong các nhóm thuốc sau:
SU (sulfonylureas), TZD (thiazolidinedione) , ức
chế DPP-4 hoặc đồng vận GLP-1
Hướng dẫn điều trị theo IDF
IDF Treatment Algorithm for People with Type 2 Diabetes. 2011
Sulfonylurea
Sulfonylurea
Bước 4
Bước 4
Insulin nền + insulin
bữa ăn
Insulin nền + insulin
bữa ăn
Insulin nền hoặc insulin
2 pha (sau đó insulin
nền + bữa ăn)
Insulin nền hoặc insulin
2 pha (sau đó insulin
nền + bữa ăn)
Thay đổi lối sống
Thay đổi lối sống
Bước 1
Bước 1
Bước 2
Bước 2
Bước 3
Bước 3
Metformin
Metformin
Basal insulin
or
pre-mix
insulin
Basal insulin
or
pre-mix
insulin
α-gluc
or
DPP-4
or
TZD
α-gluc
or
DPP-4
or
TZD
or
or
Sau đó, tại mỗi bước, nếu không đạt mục tiêu (HbA
1C
<7.0%)
Sau đó, tại mỗi bước, nếu không đạt mục tiêu (HbA
1C
<7.0%)
Metformin
(nếu chưa có bước 1)
Metformin
(nếu chưa có bước 1)
α-gluc
or
DPP-4
or
TZD
α-gluc
or
DPP-4
or
TZD
Or
Or
GLP-1 agonist
GLP-1 agonist
or
or
Sulfonylurea hoặc
α-glucosidase
Sulfonylurea hoặc
α-glucosidase
Thông thường
Điều trị thay thế
06/01/15 20
BƯỚC 3: SỬ DỤNG 2 NHÓM THUỐC
BƯỚC 3: SỬ DỤNG 2 NHÓM THUỐC
Khi nào dùng kết hợp 2 nhóm thuốc ?
Ngay khi tiếp cận với người bệnh mà:
HbA1c 9% - 11%
Đường máu đói: 201 – 300mg/dl (11,2 –
16,7mmol/L)
Đường máu sau ăn: 301 – 350 mg/dl (16,8-
19,5mmol/L)
Sau 3 tháng dùng 1 nhóm thuốc, không đạt mục
tiêu đường máu (sau khi đã điều chỉnh liều
nhằm đạt hiệu quả lâm sàng)
06/01/15 21
Phối hợp thuốc như thế nào?
Metformin + sulfonylureas
Metformin + khiếm khuyết incretin (ức chế
DPP-4 hoặc đồng vận GLP-1)
Metformin + TZD (pioglitazone)
Metformin + Insulin
06/01/15 22
Insulin hiệu quả nhất điều trị bệnh đái
tháo đường
Adapted from Nathan DM. N Engl J Med. 2007;356:437-40
and Nathan et al. Diabetes Care. 2009;32:193-203
0.5-1.01.5 1.5 1.0-1.5 0.5-1.0 0.8-1.0
≥2.5
Sulfonylureas
Biguanides
(metformin)
Glinides
DPP-IV
inhibitors
TZDs Insulin
0.0
0.5
1.0
1.5
2.0
2.5
3.0
Giảm HbA
1c
(%)
Hiệu quả đơn
trị liệu
Các thuốc
hạ đường
huyết
GLP-1
agonists
Tại sao sử dụng insulin?
Giảm các biến chứng bệnh đái tháo đường:
Bệnh tim mạch
Bệnh võng mạc
Bệnh thần kinh
Bệnh thận
Lựa chọn hiệu quả điều trị
Khi tế bào beta của tuyến tụy suy giảm và không còn bài
tiết insulin
Insulin giảm glucose hiệu quả nhất
Insulin có lợi ích lâu dài
Insulin giảm nguy cơ im mạch bệnh đái tháo đường
1
-14%
nguy cơ
-37%
nguy cơ
-21%
nguy cơ
Nhồi máu cơ tim
Biến chứng mạch máu nhỏ
Tử vong liên quan đến đái tháo đường
Mỗi
% HbA
1c
giảm
3
HbA
1c
-1%
1. Holman, et al.
NEJM
2008;359:1577–89
2. UKPDS 6.
Diabetes Res
1990;13(1):1-11
3. Stratton, et al.
BMJ
2000;321(7258):405-12
50% bệnh nhân đái tháo đường đã có biến chứng tại
thời điểm chẩn đoán
2