BDA benh tui thua dai trang
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (549.58 KB, 8 trang )
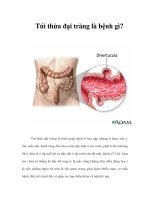
B NH TÚI TH A
I TRÀNG
1.D ch t
ph
ng Tây, túi th a
T xích ma và
T xu ng chi m 90%, trong đó túi th a
T
xích ma chi m 65%. H u h t là túi th a gi . Gia t ng theo tu i (5% trong đ tu i 30-39T , 60%
đ tu i >80)
châu Á, túi th a
T ph i chi m 76-83% và đa s là túi th a đ n đ c (69%). T l
D
ÂN
m c b nh không t ng theo tu i, tu i m c b nh trung bình th p h n
Các th b nh c a VTT T
N
H
2.Túi th a đ i tràng không tri u ch ng
70% b nh nhân có túi th a đ i tràng nh ng không bi u hi n b t kì tri u ch ng nào trong su t
BÌ
cu c đ i. 10-25% b nh nhân có túi th a đ i tràng s ti n tri n thành VTT T, và 5-10% b nh
nhân còn l i có bi n ch ng ch y máu túi th a đ i tràng
BV
3.Viêm túi th a đ i tràng
VTT T g m 2 th lâm sàng là VTT T đ n gi n (không bi n ch ng) và VTT T ph c t p (hay
VTT T có bi n ch ng).
Di n bi n c a viêm túi th a đ i tràng
H
NG D N CH N OÁN VÀ I U TR - B NH VI N BÌNH DÂN
1
4.Xu t huy t túi th a đ i tràng
Xu t huy t túi th a đ i tràng chi m kho ng 5-10% b nh nhân có túi th a đ i tràng.
Xu t huy t túi th a đ i tràng chi m t l 40% trong các nguyên nhân gây xu t huy t tiêu hóa
d
i và đ
c xem là m t nguyên nhân chính gây xu t huy t tiêu hóa d
i.
T ng
huy t
áp, béo phì, thi u máu c tim và s d ng ch t ch ng đông máu là y u t thu n l i. Xu t huy t
túi th a th
ng x y ra
túi th a đ i tràng ph i và 90% tr
ng h p s t c m máu. Sau đó, 25-
35% b nh nhân s có đ t xu t huy t tái phát. Ch n đoán xác đ nh xu t huy t túi th a đ i tràng
c n vai trò c a n i soi
T. H u h t các tr
thành công qua n i soi. Kho ng 38% tr
T. Ngoài n i soi, các ph
ng h p không t c m máu đ u có th c m máu
ng h p s ch y máu l i sau khi c m máu qua n i soi
ng ti n c m máu khác là can thi p qua m ch máu và ph u thu t.
N u n i soi và can thi p qua m ch máu không c m máu thành công, hai ph
có vai trò quan tr ng là xác đ nh đ
c v trí ch y máu tr
29%.
VIÊM TÚI TH A
I TRÀNG
a) Khám LS
C n ng
•
Th c th
T v i t l VPM là 57% và t vong là
BV
BÌ
N
H
•
c khi ph u thu t. Ph u thu t mù
D
ÂN
(không bi t v trí ch y máu) có th d n đ n c t toàn b
ng ti n trên v n
au v trí 1/4 d
i trái c a b ng v i các m c đ khác nhau x y ra
nhân có th đau b ng 1/4 d
i ph i n u túi th a n m
T ph i ho c
93%-100%. B nh
T xích ma nh ng n m
l n qua ph i đ
ng gi a. Nh ng tri u ch ng c a VPM toàn th xu t hi n n u túi th a viêm b
v và không đ
c khu trú.
H
NG D N CH N OÁN VÀ I U TR - B NH VI N BÌNH DÂN
2
b) CLS
− CTM:
B ch c u th
Ch p đ i tràng c n quang: Ch p T cho ít thông tin và không giúp ích nhi u trong vi c
đ nh h
ng ch t ng nh . 45% b nh nhân có b ch c u bình th
ng
ng đi u tr khi túi th a đang viêm. Tuy nhiên, sau giai đo n viêm c p kho ng
4-6 tu n, ch p T đ i quang kép b ng barium có giá tr trong vi c đánh giá v trí và s
phân b c a túi th a
− Ch p c t l p đi n toán: CT có đ nh y và đ đ c hi u cao (97% và 100%), t l d
ng
gi th p. Theo H i các ph u thu t viên đ i tr c tràng Hoa K , CT b ng ch u là ph
ng
ti n thích h p nh t đ kh o sát nh ng tr
ng h p nghi ng VTT T
− Siêu âm: Siêu âm trong VTT T có đ nh y là 77-85% và đ đ c hi u là 80-99%. V i
VTT T đ n gi n, đ nh y c a siêu âm lên đ n 96%. Nhìn chung, đ nh y và đ c hi u
c)
3.Ch p c ng h
ng t (MRI)
Ch p MRI đ i tràng c ng là m t ph
D
ÂN
c a siêu âm không b ng CT
ng ti n hình nh t t đ đánh giá b nh VTT T. Ph
ng
ti n này h u d ng trong ch n đoán VTT T ph i và là m t l a ch n an toàn thay th cho CT
b nh nhân tr tu i ho c mang thai.
N
H
trong ch n đoán và đánh giá VTT T
d) 4.Phân đ
Phân nhóm
Mô t
I
VTT T
BÌ
Phân đ VTT T c a h i PTNS Châu Âu
không
bi n
ch ng S t, đau b ng âm , có b ng ch ng
viêm túi th a trên CT
BV
(VTT T đ n gi n)
II
VTT T
không
bi n
ch ng B nh nhân thu c nhóm I tái phát
tri u ch ng
tái phát
II
VTT T
có
bi n
ch ng Áp xe, m ng m , VPM, rò tiêu
(VTT T ph c t p)
I
H
Tri u ch ng
hóa, t c ru t, chít h p lòng ru t
Phân đ Hinchey c i biên cho VTT T v
Áp xe nh quanh đ i tràng
IIa
Áp xe xa d d n l u
IIb
Áp xe ph c t p có/không kèm rò
III
VPM toàn th do m
IV
VPM toàn th do phân
NG D N CH N OÁN VÀ I U TR - B NH VI N BÌNH DÂN
3
5. i u tr b o t n
Kháng sinh đi u tr VTT T
Kháng sinh đ ng u ng (ngo i trú)
Metronidazole k t h p
+ Fluoroquinolon ho c
+ Trimethoprim-sulfamethoxazole
Amoxicillin-clavulanate
háng sinh đ
ng t nh m ch (n m vi n)
Nhóm đi u tr k t h p
+ Metronidazole ho c
+ Clindamycin
+Aminoglycosid
+ Fluoroquinolon
D
ÂN
K th pv i
+Cephalosporin th h ba
Cephalosprin th h II
−
i u tr b o t n
N
H
Betalactam + c ch men betalactamase
nh ng b nh nhân VTT T l n đ u tiên và không có bi n ch ng (phân
BÌ
nhóm I theo H i ph u thu t n i soi châu Âu) có t l thành công t 70-100%. Nh ng
b nh nhân không có s t cao, không nôn ói nhi u, không có d u hi u c a VPM và có
BV
đi u ki n theo dõi có th đi u tr ngo i trú.
− Vi c theo dõi sát nh ng b nh nhân ngo i trú r t quan tr ng, tri u ch ng s c i thi n
trong 2 – 3 ngày. B nh nhân ti p t c s d ng kháng sinh trong 7-10 ngày. Trong tr
ng
h p tri u ch ng không c i thi n ho c có nh ng di n bi n x u khác, b nh nhân c n đ
c
nh p vi n.
Ch đ nh nh p vi n c a VTT T
Phân nhóm I (theo h i PTNS châu Âu) và:
+ Không c i thi n/có tri u ch ng x u khác khi đi u tr ngo i trú
+ Không th u ng, nôn ói nhi u
+ Có kèm suy gi m mi n d ch
+ Có tri u ch ng n ng
Phân nhóm II
Phân nhóm III
H
NG D N CH N OÁN VÀ I U TR - B NH VI N BÌNH DÂN
4
Ch đ đi u tr n i khoa cho b nh nhân có ch đ nh nh p vi n bao g m cho ru t ngh
ng i (ng ng n đ
ng mi ng), nuôi n và s d ng kháng sinh qua đ
ng t nh m ch. B nh nhân
có th s d ng thu c gi m đau, k c thu c ng , nh ng không s d ng nhóm morphin vì có th
làm t ng co th t c vòng và gi m nhu đ ng ru t. Thông th
ng, b nh s c i thi n sau 24-48
gi , bi u hi n b i b nh nhân gi m đau b ng, gi m s t, n b ng ít đau và s l
ng b ch c u
gi m. Khi đó, b nh nhân đ
ng đ
ch đ
n bình th
Trong tr
ch đ nh m đ
ng đ
c chuy n sang s d ng kháng sinh đ
ng u ng t
ng và
c l p l i d n t l ng đ n đ c.
ng h p tri u ch ng v n ti p t c không c i thi n ho c có di n ti n x u h n,
c đ t ra. Ch p CT c ng c n đ
c th c hi n khi b nh nhân nh p vi n.
Nh ng b nh nhân sau khi đi u tr thành công c n ki m tra và đánh giá l i toàn b
T
b ng ch p T v i thu c c n quang và n i soi T đ xác đ nh l i ch n đoán và lo i tr các b nh
khác nh ung th đ i tr c tràng, viêm đ i tràng. Th i gian thích h p là 6 tu n sau khi đi u tr
c c th thu x p.
D
ÂN
n i khoa đ quá trình viêm đ
Kho ng 1/3 b nh nhân sau khi đi u tr n i khoa thành công s có đ t viêm túi th a tái
phát, th
c tái phát trong 5 n m. Các nghiên c u
n giàu ch t x giúp 70% b nh nhân tránh
Ý ch ra r ng s d ng mesalazine ho c rifaximin
N
H
đ
ng xu t hi n trong n m đ u tiên. Ch đ
làm gi m tri u ch ng và gi m t l tái phát.
T l b nh nhân c n ph u thu t
nhóm b nh nhân l n đ u nh p vi n vì VTT T là 15-
BÌ
30%, đa s là thu c nhóm b nh nhân VTT T có bi n ch ng. V i nhóm VTT T đ n gi n, c n
chú ý nh ng b nh nhân có tình tr ng suy gi m mi n d ch, nhóm b nh nhân này có t l đi u tr
BV
n i khoa th t b i và t l có bi n ch ng cao h n.
i v i nh ng b nh nhân có đ t viêm túi th a l n hai, vi c đi u tr n i khoa còn nhi u
tranh cãi. Quan đi m c cho r ng c n can thi p ngo i khoa
nh ng b nh nhân có đ t viêm túi
th a l n hai, lí do đ a ra là t l bi n ch ng t ng lên 60% và t l t vong t ng g p đôi (so v i
VTT T l n đ u)
nhóm b nh nhân này. H i các ph u thu t viên đ i tr c tràng Hoa K hi n
nay khuy n cáo vi c đ a ra ch đ nh m c n xét theo t ng tr
ng h p c th .
Kho ng 15% b nh nhân VTT T có bi n ch ng áp xe. Ch n đoán áp xe đ
trên lâm sàng (trong tr
ng h p ch a ch p CT) khi b nh nhân c i thi n tri u ch ng ch m ch p
v i đi u tr n i khoa ho c s b ng th y đ
bi n ch ng áp xe này c n đ
tr d a vào kích th
c và đ ph c t p c a
nhi m trùng đ
áp xe. H u h t
ng pháp đi u
áp xe nh (≤ 2cm) có th gi i
áp xe l n h n có ch đ nh d n l u qua da d
ih
ng
c gi i quy t s giúp c i thi n nhanh các tri u ch ng trong vòng
72 gi và giúp b nh nhân tránh đ
H
c m t kh i m m, đau. Nh ng b nh nhân VTT T có
c nh p vi n và s d ng kháng sinh t nh m ch. Ph
quy t ch b ng đi u tr n i khoa. Nh ng
d n c a CT.
c ngh đ n
c m t cu c m c p c u.
NG D N CH N OÁN VÀ I U TR - B NH VI N BÌNH DÂN
nh ng b nh nhân có ch ng ch
5
đ nh m do các b nh n ng đi kèm, d n l u c ng có th làm gi m b t các tri u ch ng và giúp
chu n b b nh nhân t t h n cho m t đi u tr đ y đ sau đó [. N u ng d n l u (ODL) ra h n
500ml d ch trong 24 gi đ u, ch n đoán rò tiêu hóa nên đ
c ngh đ n.
khi ch còn ít h n 10ml d ch trong 24 gi . Th i gian đ đ t đ
ng d n l u đ
c rút
c m c tiêu nh trên có th m t
30 ngày. Ch p CT l i v i thu c b m c n quang b m qua ODL tr
c khi rút có th giúp đánh
giá k t qu đi u tr và phát hi n đ
ng thông n i v i ng tiêu hóa. V trí d n l u th
l a ch n là thành b ng tr
áp xe n m sâu vùng ch u, trong quá trình đi u tr d n l u,
c. V i
ng đ
c
b nh nhân có th ph i n m s p ho c nghiêng đ thoát m ho c ph i d n l u qua ngã tr c tràng
ho c âm đ o. D n l u ch đ
c xem là 1 giai đo n c a quá trình đi u tr . Giai đo n k ti p đ
th c hi n 3-4 tu n sau khi d n l u thành công, b nh nhân đ
ph
ng pháp c t đo n
T và n i m t thì. V i ph
c lên ch
c
ng trình m v i
ng pháp đi u tr nh trên, b nh nhân đ
c
r t nhi u l i ích:
Không ph i m c p c u
-
Không ph i mang HMNT
-
Ch ph i tr i qua m t cu c m (thay vì hai cu c) nên gi m t l bi n ch ng và t
vong.
Gi m th i gian và chi phí đi u tr .
T l thành công cho ph
N
H
-
D
ÂN
-
ng pháp d n l u và m ch
ng trình nh trên là 74-80%. Kho ng 20-
25% b nh nhân có bi n ch ng áp xe ph i đi u tr ph u thu t. Ch đ nh ph u thu t cho nhóm
BÌ
VTT T có bi n ch ng áp xe là áp xe nhi u ng n ho c nhi u , không th d n l u, ho c tri u
ch ng không c i thi n sau khi d n l u. Ph u thu t c t đo n
c khuy n cáo, nh ng không ph i lúc nào c ng th c hi n đ
BV
nhân này đ
T và n i m t thì cho nhóm b nh
c.
6. i u tr ngo i khoa
Ch đ nh m trong VTT T
Ch đ nh m c p c u
Viêm túi th a không bi n ch ng
- i u tr n i khoa th t b i
Viêm túi th a có bi n ch ng
- VPM
- Áp xe đa , không th hay d n l u th t b i
- T c ru t (đi u tr b o t n th t b i)
Ch đ nh m ch
ng trình
Viêm túi th a kèm:
- Suy gi m mi n d ch
- Tái phát >2 l n
Viêm túi th a có bi n ch ng
- Áp xe d n l u thành công
- Chít h p lòng ru t
- Rò tiêu hóa
Không lo i tr đ
H
NG D N CH N OÁN VÀ I U TR - B NH VI N BÌNH DÂN
c carcinoma
6
T l chung VTT T c n can thi t ph u thu t kho ng 10 - 20%. Ch đ nh m đa s thu c
phân nhóm II và III theo h i PTNS châu Âu và thu c phân đ III và IV theo Hinchey. Ch m t
t l nh VTT T đ n gi n c n ph u thu t là nh ng b nh nhân không đáp ng v i đi u tr n i
(không c i thi n ho c tri u ch ng x u h n) sau 3 ngày đi u tr .
M c tiêu c a ph u thu t là gi i quy t
nhi m trùng (c t túi th a, c t đo n
T, d n l u
áp xe, r a b ng …), đi u tr bi n ch ng liên quan nh t c ru t, rò tiêu hóa và ph c h i l u
thông c a ru t v i t l bi n ch ng và t vong th p nh t.
Ph
ng pháp m có th th c hi n m t thì ho c hai thì v i các bi n th khác nhau tùy
vào m c p c u hay ch
nhân c ng c n đ
ng trình và đ n ng c a b nh.
i v i ph u thu t Hartmann, b nh
c c nh báo kh n ng đóng HMNT ch đ t 60%.
V i ph u thu t c p c u, m m v i đ
nh ng tiêu chí nh tình tr ng nhi m trùng
ng m gi a là m t l a ch n thích h p. ánh giá
b ng, m c đ và v trí t c ru t, l
ng phân còn l i
D
ÂN
trong lòng T trong lúc m giúp xác đ nh kh n ng th c hi n mi ng n i ngay trong m (n i thì
1).
B nh nhân m c p c u có phân đ Hinchey I và II v n có th làm mi ng n i ngay thì
đ un u
áp xe có th bóc đ
c tr n v n cùng v i đo n
c khu trú t t và có th d n l u đ
ng ho c n u
áp xe n m
c mà không dây b n xung
N
H
cách xa v trí làm mi ng n i, đ
T t n th
quanh. PTNS c p c u c ng có th áp d ng cho b nh nhân có phân đ Hinchey I, II.
V i b nh nhân có VPM (phân đ III và IV), ph u thu t Hartmann t ng đ
c xem là tiêu
cu c m thì hai n i
T-tr c tràng th c hi n r t khó kh n do hi n t
ng viêm dính và khó tìm
c m m tr c tràng. Do đó t l bi n ch ng và t vong s cao h n và h n 30% b nh nhân s
BV
đ
BÌ
chu n vàng. Tuy nhiên, ph u thu t Hartmann có nhi u khuy t đi m. Sau ph u thu t Hartmann,
ph i mang HMNT su t đ i.
Hi n nay k thu t đ
c các ph u thu t viên khuy n khích th c hi n là: c t đo n
T và
làm mi ng n i thì đ u, đ ng th i m h i tràng ra da đ b o v mi ng n i. M t k thu t kèm
theo là r a ru t trong m cho phép t l n i l i
thì đ u cao h n. Tuy nhiên, k thu t này đòi
h i ph i ch n l a b nh nhân và ph u thu t Hartmann v n đ
tr
c xem là l a ch n t t cho nh ng
ng h p khoang b ng b nhi m b n n ng. B ng ch ng khuy n cáo cho vi c th c hi n mi ng
n i thì đ u
b nh nhân có phân đ III, IV v n ch a cao do thi u nghiên c u ng u nhiên có đ i
ch ng.
i v i m ch
tr ng viêm nhi m đ
ng trình, c t đo n T và n i ngay thì đ u đa s có th th c hi n vì tình
c khu trú và thu x p t t. Ch ng ch đ nh t
đ u là b nh nhân dinh d
ng kém, t
ng đ i c a làm mi ng n i thì
i máu không t t và b nh nhân suy gi m mi n d ch.
nh ng b nh nhân này n u làm mi ng n i thì đ u nên m h i tràng ra da.
H
NG D N CH N OÁN VÀ I U TR - B NH VI N BÌNH DÂN
7
Xu h
ng c a th gi i hi n nay là PTNS. PTNS c ng có vai trò trong VTT T.
u
đi m không tranh cãi c a PTNS so v i m m là ít đau, gi m t l nhi m trùng v t m , th i
gian ph c h i nhanh h n. T l tái phát, bi n ch ng và t vong ngang b ng ho c th p h n.
PTNS c p c u phù h p v i phân đ Hinchey I và II. Trong m ch
ng trình, PTNS có ch đ nh
r ng rãi h n.
Bi n ch ng t c ru t do VTT T có th gây tình tr ng tr m tr ng và có th c n ph i ph u
thu t c p c u. V trí t c ru t có th là
lòng. Tuy nhiên, đa s tr
và m ch
kháng
đ i tràng do chít h p
ng h p là t c ru t không hoàn toàn, có th đi u tr n i khoa n đ nh
ng trình sau đó. Trong t c
1/4 d
ru t non do viêm dính ho c
T, đ
ng kính manh tràng l n h n 10cm và có đ
i ph i c a b ng là ch đ nh m c p c u vì b nh nhân có kh n ng b ho i t và
th ng manh tràng . Nh ng tr
ng h p chít h p lòng T sau khi đi u tr n i khoa c n đ
cn i
soi ho c ch p T c n quang đ lo i tr các b nh t ng sinh nh ung th , polyp....
Bi n ch ng VPM do v túi th a viêm là m t ch đ nh m c p c u. Bi n ch ng này ít
Bi n ch ng th
ng x y ra
D
ÂN
x y ra nh ng l i có t l t vong r t cao: kho ng 6% cho phân đ III và 35% cho phân đ IV.
b nh nhân b nh n ng ho c suy gi m mi n d ch. Ph u thu t hai thì
là l a ch n h p lý n u tình tr ng VPM n ng ho c t ng tr ng kém. Nh ng b nh nhân có tình
N
H
tr ng nhi m b n ít v n có th r a b ng và n i thì m t. PTNS không nên th c hi n vì kh n ng
thám sát không linh ho t và kh n ng r a s ch
Bi n ch ng rò tiêu hóa th
T-bàng quang th
c gi i quy t b ng can thi p ph u thu t ch
ng trình.
ng g p nh t v i t l 65% và k đ n là rò T-âm đ o v i t l 25%. Rò
ng g p
BÌ
Rò T-bàng quang th
ng đ
b ng h n ch .
nam h n n vì
n có t cung n m gi a
BV
s b nh nhân VTT T có bi n ch ng rò tiêu hóa đ
c m ch
T và bàng quang.
ng trình và làm mi ng n i
a
thì
đ u. Ch r t ít b nh nhân có tình tr ng viêm n ng c n ph u thu t hai thì. PTNS ho c m m đ u
có cách ti p c n gi ng nhau.
th a, ti n hành c t đ
i v i rò
T- bàng quang, sau khi x lý xong t n th
ng túi
ng rò, khâu bàng quang và đ t sonde ti u l u đ bàng quang ngh ng i
trong kho ng 7-10 ngày.
TÀI LI U THAM KH O
1. Lý Minh Tùng (2011), “
c đi m lâm sàng, hình nh và k t qu ph u thu t viêm túi th a
đ i tràng”, Lu n v n th c s y h c,
ih cYD
c Tp HCM.
2. The American Journal of Gastroenterology practice guidelines: diagnosisand management
of diverticular disease of the colon in adults 1999.
3. World Gastroenterology Organisation Practice Guidelines: Diverticular Disease 2007.
H
NG D N CH N OÁN VÀ I U TR - B NH VI N BÌNH DÂN
8