noitiethoc comtiep can hop ly benh nhan nhoi mau st chenh
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (3.61 MB, 38 trang )
CA LÂM SÀNG
TIẾP CẬN HỢP LÝ BỆNH NHÂN NHỒI
MÁU KHÔNG ST CHÊNH
BS. CKII. HUỲNH NGỌC LONG
VIỆN TIM TP.HCM
Tỷ lệ tử vong hội chứng mạnh vành cấp
Tỷ lệ tử vong trong bệnh viện và 6 tháng sau xuất viện của BN HCMVC
- Sổ bộ GRACE (N= 46.829)
Tử vong trong bệnh viện
Tử vong 6 tháng sau xuất viện
10
NMCT ST chênh
8
6
NMCT ST không chênh
4
2
0
Không xác định
0
1
2
3
4
5
6
7
Ngày
GRACE = Global Registry of Acute Coronary Events
Fox KAA, et al. Br Med J 2006;333:1091–1094.
8
9 10
Tỷ lệ tử vong (%)
Tỷ lệ tử vong (%)
10
8
NMCT ST không chênh
6
4
NMCT ST chênh
2
Không xác định
0
0
30
60
90
Ngày
120
150
180
Kết cục sau HCMVC ở BN Châu Á
Phân tích dưới nhóm từ EPICOR (n=13,005)
Đặc biệt trên BN HCMVC
ST không chênh có YTNC
Yong Huo, Stephen W-L Lee, Jitendra PS Sawhney, Hyo-Soo Kim, Rungroj Krittayaphong, Stuart Pocock,
Vo T Nhan, Angeles Alonso, Chee Tang Chin, Jie Jiang, Ana Vega, Yohji Itoh, Tiong K Ong, poster ACC 2015
50% biến cố tái phát không liên quan đến động mạch thủ phạm ban đầu
PROSPECT study
Biến cố tái phát ở bn HCMVC có thể xuất phát từ mảng xơ vữa mới
cũng như từ tổn thương ĐM thủ phạm ban đầu
Cumulative rate of MACE (%)
25
Tất cả biến cố
20
20.4%
15
Biến cố liên quan ĐMV thủ phạm 12.9%
11.6%
10
Biến cố liên quan đến ĐM
không phải là ĐMV thủ phạm
5
Biến cố không xác định
2.7%
0
0
1
2
Time from PCI (years)
ACS, acute coronary syndromes; MACE, major adverse cardiac events; PCI, percutaneous coronary intervention;
PROSPECT, Providing Regional Observations to Study Predictors of Events in the Coronary Tree.
Stone GW, et al. N Engl J Med 2011;364:226–235.
3
Chẩn đoán hội chứng mạch vành cấp
ĐAU NGỰC
1-NMCT ST CHÊNH
2-NMCT KHÔNG ST CHÊNH
3-ĐAU NGỰC KHÔNG ỔN
ĐỊNH
ST/ ECG
MEN TIM
+
Chênh lên
+
+
Không chênh
hoặc
Chênh xuống
Chênh lên
thoáng qua
+
+
Không chênh
hoặc
chênh xuống
(-)
Phân tầng nguy cơTHỜI ĐIỂM CAN THIỆP
NGUY CƠ RẤT CAO CAN THIỆP NGAY < 2 GIỜ CLASS I C
• Huyết động học không ổn định hoặc choáng tim
• Đau ngực không đáp ứng với điều trị nội khoa
• Loạn nhịp đe dọa tính mạng hoặc ngưng tim
• Biến chứng cơ học của NMCT
• Suy tim cấp
• Thay đổi động học ST-T tái diễn, đặc biệt ST chênh lên từng lúc
Phân tầng nguy cơTHỜI ĐIỂM CAN THIỆP
NGUY CƠ CAO CAN THIỆP <24 GCLASS I A (TIMACS Katrisis et al. Navars et al.)
• Tăng hoặc giảm troponin có hiệu giá
• Thay đổi động học ST-T (có hay không có triệu chứng)
• GRACE > 140
NGUY CƠ TRUNG BÌNH CAN THIỆP < 72GCLASS I A (Bavry et al. Fox et al.)
• Đái tháo đường
• Đau ngực sau nhồi
máu xuất hiện sớm
• Suy thận (eGFR <60 mL/ph/1,73m2)
• Tiền sử PCI hoặc CABG
• LVEF <40% hoặc suy tim sung huyết
• 109< GRACE <140
NGUY CƠ THẤPTEST GẮNG SỨC TRƯỚC KHI CAN THIỆP CLASS I A (Nyman et al.)
• Không có yếu tố nào được đề cập ở trên
GRACE SCORE
8 parameters:
Age
Heart rate
≤ 100: Low risk
in hospital death <1%
Systolic blood pressure
Killip class
Serum creatinine level
Cardiac arrest at hospital
admission
ST segment deviation in ECG
Elevated cardiac marker
101-170: Medium risk
in hospital death 1-9%
≥ 171: High risk
in hospital death >9%
Bước
3 đông cho BN NSTE-ACS
Kháng
Khuyến cáo điều trị kháng đông ở BN NSTE-ACS
Khuyến cáo
NGUY
CƠđông
TRUNG
BÌNH
Kháng
dạng tiêm
được khuyến cáo tại thời điểm chẩn đoán dựa theo nguy
cơ thiếu máu và chảy máu
• Đái tháo đường
Bivalirudin (0,75mg/kg i.v bolus, sau đó 1,75 mg/kg/giờ đến 4 giờ sau thủ thuật)
được khuyến cáo như liệu pháp thay thế UFH + ức chế GPIIb/IIIa trong thời gian
PCI
• Suy thận (eGFR <60 mL/ph/1,73m2)
Fondaparinux (2,5 mg tiêm dưới da mỗi ngày) được khuyến cáo như là liệu
pháp an toàn- hiệu quả nhất bất kể chiến lược điều trị
• LVEF <40% hoặc suy tim sung huyết
UFH 70-100 IU/kg i.v. (50-70 IU/kg nếu kết hợp với ức chế GPIIb/IIIa) được
khuyến cáo ở BN PCI không sử dụng bất kỳ kháng đông nào trước đó
Ở BN đang sử dụng fondaparinux (2,5 mg tiêm dưới da mỗi ngày), 1 liều duy
nhất i.v. bolux UFH (70-85 IU/kg, hoặc 50-60 IU/kg trong trường hợp dùng kèm
với ức chế GPIIb/IIIa) được khuyến cáo sử dụng trong thời gian PCI
Kháng đông cho BN NSTE-ACS (2)
Enoxaparin (1 mg/kg tiêm dưới da 2 lần/ngày) hoặc UFH được khuyến cáo
khi không có fondaparinux
Enoxaparin nên được xem xét sử dụng cho BN PCI nếu đã sử dụng dạng
tiêm dưới da trước đó
Liều UFH i.v. bolus sau liều đầu tiên nên dựa vào thời gian hoạt hóa cục
máu đông (ACT)
Xem xét ngưng kháng đông sau PCI nếu không có chỉ định khác
Bắt chéo giữa UFH và LMWH không được khuyến cáo
Ở BN NSTEMI không có tiền sử đột quỵ/TIA và nguy cơ thiếu máu cao cũng
như nguy cơ chảy máu thấp đang được điều trị aspririn và clopidogrel, liều
thấp rivaroxaban (2,5 mg x 2 lần/ngày trong 1 năm) có thể xem xét sau khi
ngưng kháng đông đường tiêm
Bước 3
Kháng kết tập tiểu cầu cho BN NSTE-ACS
NSTEACS
PLATelet inhibition and Patient Outcomes study
New England Journal of Medicine
(September 10, 2009; 361: 1045–1057)
Hiệu quả giảm BIẾN CỐ TIM MẠCH
NSTEACS
Hiệu quả giảm biến cố tim mạch trong phân nhóm PLATO – NSTEACS
đồng nhất với kết quả chung nghiên cứu PLATO
BIẾN CỐ TIM MẠCH
trong nghiên cứu PLATO
(N=18.624)
Clopidogrel 11.7%
12
9.8%
10
8
Ticagrelor
6
Giảm
16%
4
2
HR 0.84 (95% CI 0.77–0.92),
P<0.001
0
0
2
4
6
Tháng
8
10
12.3%
10
Tần suất cộng dồn (%)
Tần suất cộng dồn (%)
12
BIẾN CỐ TIM MẠCH
trong phân nhóm PLATO – NSTEACS
(N=11.080)
Clopidogrel
10.0%
Ticagrelor
8
Giảm
17%
6
4
HR (95% CI) = 0.83 (0.74–0.93)
P=0.0013
2
0
12
0
2
4
6
Tháng
8
10
12
Biến cố tim mạch: Tử von tim mạch, NMCT & đột quỵ
Wallentin L et al. N Engl J Med 2009;361:1045–1057
Lindholm D, et al. J Am Coll Cardiol 2013;61(suppl 10):Abstract 901–903.
14
Hiệu quả giảm tử vong chung
NSTEACS
TỬ VONG CHUNG
trong phân nhóm PLATO – NSTEACS (N=11.080)
7
Clopidogrel
Ticagrelor
Tần suất cộng dồn(%)
6
5.8
5
4.3
4
3
Giảm
24%
2
1
HR 0.76 (95% CI 0.64–0.90), P=0.0020
0
0
60
120
180
240
300
360
Ngày
Number at risk
Clopidogrel
5499
5521
5200
5078
4207
3225
2591
Ticagrelor
5581
5343
5283
5165
4307
3328
2651
Lindholm D, et al. J Am Coll Cardiol 2013;61(suppl 10):Abstract 901–903.
15
Nguy cơ xuất huyết nặng
NSTEACS
Xuất huyết nặng chung theo PLATO
trong nghiên cứu PLATO
Xuất huyết nặng chung theo PLATO
trong phân nhóm PLATO – NSTEACS
16
Ticagrelor 11.6%
10
Clopidogrel
5
11.2%
HR: 1.04 (95% CI, 0.95–1.13)
0
60
120
180
Ngày
Cả hai nhóm đã bao gồm aspirin.
240
300
12
Clopidogrel12.6%
10
P= 0,43
không có ý nghĩa thống kê
0
Ticagrelor13.4%
14
Xuất huyết nặng chung (%)
Xuất huyết nặng chung (%)
15
360
8
6
P= 0,26
không có ý nghĩa thống kê
4
2
HR: 1.07 (95% CI 0.95–1.19
0
0
60
120
180
Ngày
1. Lindholm D, et al. J Am Coll Cardiol 2013;61(suppl 10):Abstract 901–903.
2. Wallentin L et al. N Engl J Med 2009;361:1045–1057
240
300
360
Một số thuốc chống thiếu máu cục bộ khác
Khuyến cáo cho các thuốc chống thiếu máu
cục bộ trong giai đoạn cấp ở BN HCMVC ST
không chênh
Khởi đầu sớm ức chế beta cho mọi
BN có triệu chứng đau ngực diễn tiến
và không có CCĐ
Khuyến cáo sử dụng ức chế beta lâu
dài trừ khi BN Killip III hoặc IV
Nitrate ngậm dưới lưỡi hoặc tiêm
được sử dụng để giảm đau ngực,
dạng tiêm được khuyến cáo cho BN
đau ngực tái diễn, tăng huyết áp
không kiểm soát được hoặc có dấu
hiệu suy tim
Ở BN nghi ngờ hoặc xác định có đau
thắt ngực do co thắt mạch vành, chẹn
kênh canci và nitrates nên được sử
dụng, tránh chẹn beta
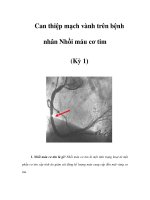
Chụp mạch vành
Chụp mạch vành giữ vai trò trung tâm trong chiến
lược điều trị BN HCMVC ST không chênh
Lợi ích:
• Xác định mạch vành thủ phạm
• Xác định phương thức tái tưới máu (PCI/CABG)
• Phân tầng nguy cơ ngắn hạn và dài hạn
Lựa chọn chiến lược tái tưới máu NSTE-ACS
Ở BN bệnh nhiều nhánh mạch vành, chiến lược tái tưới máu
được khuyến cáo dựa trên tình trạng lâm sàng, các bệnh đi kèm
cũng như mức độ trầm trọng của bệnh (bao gồm đặc điểm tổn
thương mạch vành, SYNTAX score)
Ở BN PCI, khuyến cáo sử dụng stent phủ thuốc thế hệ mới
Ở BN dự kiến sử dụng DAPT ngắn hạn (30 ngày) vì tăng nguy cơ chảy
máu, stent phủ thuốc thế hệ mới có thể xem xét hơn stent thường
Điều trị sau xuất viện
Thuốc ức chế P2Y12 kết hợp aspirin được khuyến cáo
sử dụng ít nhất 12 tháng nếu không có CCĐ bất kể
chiến lược tái tưới máu
Nên cân nhắc nguy cơ chảy máu và thiếu máu cục bộ
khi quyết định thời điểm CABG cũng như sử dụng
DAPT
Nên tiến hành CABG không chậm trễ ở những BN có
huyết động học không ổn định, thiếu máu tiến triển
hoặc giải phẫu mạch vành nguy cơ rất cao, bất kể
chiến lược điều trị kháng kết tập tiểu cầu
Khuyến cáo sử dụng aspirin 6-24 giờ sau CABG nếu
không có biến cố chảy máu tiến triển
Các thuốc khác điều trị sau NSTE-ACS
Khuyến cáo điều trị lâu dài sau HCMVC không ST
chênh lên
Khuyến cáo
Thay đổi lối sống (bao gồm ngưng thuốc
lá, hoạt động thể lực điều độ, chế độ ăn
hợp lý): khuyến cáo cho tất cả BN
Sử dụng statin liều cao càng sớm càng tốt
nếu không có CCĐ và duy trì lâu dài
UCMC được khuyến cáo ở BN có LVEF
≤40% hoặc suy tim, tăng huyết áp hoặc
đái tháo đường nếu không có CCĐ. UCTT
là liệu pháp thay thế khi không dung nạp
UCMC
Ức chế beta được khuyến cáo ở BN có
LVEF ≤40% nếu không có CCĐ.
UCTT mineralocorticoid, ưu tiên
epleronone, được khuyến cáo ở BN có
LVEF ≤35%, và suy tim hoặc đái tháo
đường sau HCMVC không ST chênh lên
nhưng không có suy chức năng thận hoặc
tăng K máu
Huyết áp tâm trương mục tiêu được
khuyến cáo <90 mmHg (<85 mmHg ở BN
đái tháo đường)
Ở BN có LDL ≥70mg/dL (≥1,8
mmoL/L) dù đã dùng liều statin tối
đa, nên sử dụng thêm một thuốc
không phải statin để làm giảm LDL
Huyết áp tâm thu mục tiêu nên
<140 mmHg
CA LÂM SÀNG
1- Nguyễn Văn M Nam 45 tuổi
2- Hút thuốc lá 10 năm
3- Cao huyết áp 10 năm.
4- Chiều cao 1m75. Cân nặng: 80 kg. BMI=26
Ngày 1: NHẬP CẤP CỨU VÌ ĐAU NGỰC 5 NGÀY
1-Tỉnh táo, không khó thở.
2- Mạch 76 lp. Huyết áp 150/90 mmHg.
3- ECHO FE=35%
4- ECG:
a-q/DII, DIII, aVF.
b- ST chênh xuống D1, aVL, V4,V5,V6
5- Troponin hs=275,4 ng/L ( N<14 ng/L)
q/DII,DIII,aVF
ST chênh xuống DI,aVL, V4,V5,V6
PHÂN TẦNG NGUY CƠ: TRUNG BÌNH
1-FE=35% (<40%)
2-GRACE SCORE=107. (nguy
cơ tử vong trong BV 5%)
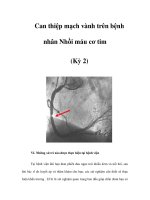
HỘI CHẨN: NHỒI MÁU CƠ TIM KHÔNG ST CHÊNH LÊN
CHỤP MẠCH VÀNH NGÀY THỨ 2