ĐIỆN tâm đồ TRONG một số rối LOẠN NHỊP TIM bẩm SINH
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (1.5 MB, 22 trang )
PGS.TS. TRƯƠNG THANH HƯƠNG
BSNT. KIM NGỌC THANH
Viện Tim mạch Quốc gia Việt Nam
Bộ môn Tim mạch, Đại học Y Hà Nội
> 80% đột biến gây hạn chế mở
kênh K+, Na+
Đột biến thường gặp:
Bệnh Jervell-Lange-Nielsen: 90% có
đột biến gen KCNQ1 (NST 11) và 10%
có đột biến gen KCNE1 (NST 21), di
truyền trội và điếc bẩm sinh
Bệnh Romano-Ward: đột biến gen
ANK2 (NST 4), KCNH2 (NST 7),
SCN5A (NST 3), di truyền trội và
không điếc
Điện tâm đồ:
Khoảng QT kéo dài
Nhịp nhanh thất
Xoắn đỉnh
Rung thất
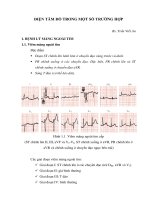
Hội chứng Jervell- Large- Neilsen với
khoảng QT 900ms và sóng T lớn,
giãn rộng (dấu hiệu sóng T
Himalayan)
Khoảng QT được tính từ đầu
QRS đến cuối sóng T (thời gian
hoạt hóa và hồi phục tâm thất)
Khoảng QT giảm khi nhịp tim
tăng cần phải điều chỉnh
khoảng QT theo nhịp tim (QTc)
Công thức Bazett tính QTc:
Tính tổng điểm
Điểm ≤1 ít có khả
năng mắc hội chứng QT
kéo dài
Điểm 1 - 3.5 có khả
năng mắc LQTC
Điểm >4 nhiều khả
năng mắc LQTS
Bệnh lý di truyền do đột biến gen mã hóa tiểu đơn vị
α của kênh Na tim (genSCN5A), NST số 3 (NST
thường, tính trội)
Rối loạn quá trình tái cực: giảm mức độ bộc lộ
kênh Na, giảm dòng ion Na, gia tăng sự bất hoạt
của kênh Na
Lâm sàng: đột tử hoặc nhịp nhanh thất/rung thất
Không có bằng chứng của bệnh tim thực tổn
ĐTĐ có dạng block
nhánh phải và ST chênh
lên từ V1-V3
QTc bình thường
Đặc điểm ĐTĐ
(V1, V2)
Type 1
Type 2
Type 3
Biên độ sóng J
≥ 2mm
≥ 2mm
≥ 2mm
Sóng T
Âm
Dương hoặc 2
pha
Dương
Hình dạng ST-T
Dạng vòm
Dạng yên ngựa
Dạng yên ngựa
Kiểu chênh đoạn ST
Dốc dần
xuống
Chênh lên > 1mm
Chênh lên < 1
mm
> 60% các trường hợp có đột biến gen RyR2 (NST số 1,
vị trí 1q43, liên quan đến cardiac ryanodine receptor) và
đột biến gen CASQ2 (NST số 1, vị trí 1p13.1, liên quan
đến cardiac calsequestrin)
rối loạn chức năng kênh Ca++
Điện tâm đồ khi nghỉ bình thường
Khởi phát do ngoại tâm thu thất, thường khi gắng sức
Hậu quả: gây nhịp nhanh thất hai chiều và nhịp nhanh
thất đa hình đột tử
Phức bộ QRS thay đổi hình dạng
• Điện tâm đồ có luân
phiên thay đổi trục QRS
• Có thể luân phiên bloc
nhánh phải và bloc
nhánh trái
Điện tâm đồ gắng sức ở bệnh nhân CPVT
Nhịp nhanh thất hai chiều điển hình phát triển
sau 1 phút gắng sức.
Thường gặp ở những bệnh nhân trẻ tuổi khỏe mạnh
(15 - 40 tuổi, 60 - 80% nam)
Đột biến gen CALM1 (NST 14) tổng hợp calmodulin,
gây co cơ tim bất thường
Hầu hết các cơn nhịp nhanh xảy ra khi nghỉ ngơi hoặc
khi gắng sức, stress, dùng chất chủ vận beta.
75% nhịp nhanh thất vô căn phát sinh từ tâm thất phải
VT vô căn phát sinh từ tâm thất trái: Nhịp nhanh thất bó
nhánh là loại phổ biến nhất
QRS hẹp 100 - 140 ms
Khoảng RS 60-80 ms
Nhịp nhanh thất bó nhánh
trái sau: Bloc nhánh phải +
trục trái
Nhịp nhanh thất bó nhánh
trái trước: Bloc nhánh phải
+ Trục phải
Nhịp nhanh thất bó nhánh
trên vách ngăn: QRS hẹp,
trục bình thường
Nhịp nhanh thất bó nhánh trái sau
với QRS hẹp, bloc nhánh phải, trục trái
Đột biến di truyền trội, thường gặp
gen KCNH2, KCNQ1
Hậu quả: tăng hoạt động kênh K+,
có thể giảm hoạt động kênh Ca++
ngắn thời gian tái cực
nhịp nhanh thất, rung thất
Chẩn đoán: QTc ≤ 330 ms
Chẩn đoán: QTc < 360 ms kèm
một trong các dấu hiệu: đột biến
gen, tiền sử gia đình SQTS, tiền sử
đột tử < 40 tuổi, nhịp nhanh
thất/rung thất không có bệnh tim
mạch.
8 ô = 320ms
o
o
o
o
Phát hiện trong bào thai hoặc sau
sinh.
Liên quan đến nồng độ anti-Ro và
anti-La từ mẹ qua rau thai.
Nhiều trường hợp bloc nhĩ thất
hoàn toàn ở bào thai có mẹ mắc
lupus
Đặc điểm ĐTĐ:
Bloc ngay tại nút nhĩ thất
(vị trí cao)
Sóng P: hình dạng bình thường,
đều, tần số 60-100ck/phút
QRS: thanh mảnh <120ms, tần số
>40 ck/phút.
Phân ly nhĩ thất hoàn toàn (nhịp
nhĩ và nhịp thất đều, nhịp nhĩ
nhanh hơn nhịp thất)
oSiêu âm thai
Hình ảnh BAV III (trẻ sơ sinh)