Ung thư vòm hầu di căn tuyến vú: Nhân một trường hợp lâm sàng và đối chiếu y văn
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (468.51 KB, 5 trang )
Nghiên cứu Y học
Y Học TP. Hồ Chí Minh * Tập 17 * Phụ bản của Số 3 * 2013
UNG THƯ VÒM HẦU DI CĂN TUYẾN VÚ:
NHÂN MỘT TRƯỜNG HỢP LÂM SÀNG VÀ ĐỐI CHIẾU Y VĂN
Võ Kim Điền*, Farnault Bertrand*, Trần Thị Phương Thảo*, Trần Vương Thảo Nghi*,
Shanop Shuangshoti**, Voranuch Thanakit**
TÓM TẮT
Ung thư vú và ung thư vòm hầu là 2 ung thư thường gặp ở phụ nữ Việt Nam. Di căn vú của ung thư vòm
hầu rất hiếm gặp. Bệnh nhân nữ 34 tuổi được chẩn đoán là ung thư vòm hầu di căn xương và có một khối bướu
vú phải. Bác sĩ chẩn đoán hình ảnh và lâm sàng gặp khó khăn trong chẩn đoán và quyết định điều trị. Giải phẫu
bệnh hình thái không thể chẩn đoán phân biệt ung thư nguyên phát hay thứ phát ở vú. Phương pháp hóa – mô
miễn dịch được thực hiện sau đó đã phân biệt và cho phép xác định ung thư vòm hầu di căn vào vú. Tóm lại, di
căn vú từ ung thư vòm hầu rất hiếm gặp, các xét nghiệm GCDFP – 15 và EBER rất hữu ích trong việc chẩn
đoán xác định.
Từ khóa: vú, di căn vú, ung thư vòm, GCDFP – 15, EBER
ABSTRACT
BREAST METASTASIS FROM RHINOPHARYNGEAL CARCINOMA: A CASE REPORT
AND LITERATURE REVIEW.
Vo Kim Dien, Farnault Bertrand, Tran Thi Phuong Thao, Tran Vuong Thao Nghi
Shanop Shuangshoti, Voranuch Thanakit
* Y Hoc TP. Ho Chi Minh * Vol. 17 ‐ Supplement of No 3 ‐ 2013: 206 ‐ 210
Breast and Nasopharyngeal Carcinoma (NPC) are two most frequent cancers in vietnamese women. Breast
metastasis from NPC is an uncommon presentation. A 34 year olds female was diagnosed with bone metastatic
NPC and developed a right unilateral breast mass. Diagnosis and management of metastases to the breast can
present with difficulties to the radiologist and the clinician. The morphological pathology couldn’t differentially
diagnosed a primary or a secondary breast carcinoma. Subsequent immuno – histochemistry was distinguished,
establishing the true diagnosis of NPC metastasis to the breast. In summary, breast metastasis from NPC is an
uncommon presentation and GCDFP – 15, EBER testing are demonstrated for confirmation of the diagnosis and
exclusion of primary breast cancer.
Key words: Breast, Breast Metastasis, Nasopharyngeal Carcinoma
trường hợp rất hiếm gặp. Từ năm 1991 đến nay,
Giới thiệu
chỉ có 6 trường hợp (5 nữ, 1 nam) được ghi nhận
Ung thư vú đứng thứ 3 và ung thư vòm hầu
và đăng tải trong y văn:
đứng thứ 10 là trong 10 loại ung thư thường gặp
‐ 1991: 2 nữ bệnh nhân ở Hong Kong(20).
nhất ở phụ nữ Việt Nam với xuất độ lần lượt là
‐ 2003: 1 nữ bệnh nhân ở Taiwan(18).
6830 và 1440 trên 100000 dân(17). Cả 2 loại ung
‐ 2007: 1 nam bệnh nhân ở Tunisia(12).
thư này đều có khuynh hướng diễn tiến toàn
thân với các di căn xa vào xương, phổi, não, gan.
‐ 2008: 1 nữ bệnh nhân ở Italia(21).
Rất hiếm khi chúng cho di căn vào nơi
‐ 2013: 1 nữ bệnh nhân người việt ở Los
khác(1,10,11). Di căn vú của ung thư vòm hầu là
Angeles, Hoa Kỳ(3).
*Khoa Ung bướu, bệnh viện FV, **Hi – Tech LAB, Thái Lan.
Tác giả liên lạc: Bs Võ Kim Điền
ĐT: 0989100392
Email:
206
Chuyên Đề Giải Phẫu Bệnh
Y Học TP. Hồ Chí Minh * Tập 17 * Phụ bản của Số 3 * 2013
Chẩn đoán và quyết định điều trị còn gặp
khó khăn. Chúng tôi ghi nhận một trường
hợp lâm sàng để góp phần giải quyết các
khó khăn này.
Nghiên cứu Y học
Estrogen receptor (ER) âm tính, Progesterone
receptor (PR) âm tính, Ki67: 70%, Human
Epidermal Growth Factor Receptor 2 (HER2) âm
tính (0 điểm).
TRƯỜNG HỢP LÂM SÀNG
Bệnh sử
Bệnh nhân nữ, 34 tuổi, được chẩn đoán xác
định là carcinôm không biệt hóa của vòm hầu,
T2b N1 M0 vào tháng 10 năm 2009. Bệnh nhân
đã được điều trị bằng xạ trị kết hợp hóa trị đồng
thời từ tháng 10/2009 đến 1/2010: 70 Gy vào vòm
hầu và hạch cổ, kết hợp hóa trị bằng Cisplatin
mỗi tuần. Sau đó, bệnh nhân được theo dõi định
kỳ từ tháng 2/2010 đến 4/2011. Như vậy, thời
gian bệnh ổn định, không tiến triển là 14 tháng.
Diễn tiến và điều trị
Vào tháng 5/2011, bệnh nhân có triệu chứng
đau ở nhiều xương. Kết quả xạ hình xương và
PET scan được tiến hành vào tháng 6/2011 cho
thấy có di căn xương nhiều nơi, di căn hạch dọc
động mạch chủ bụng và hạch chậu hai bên.
Ngoài ra, PET scan còn cho thấy có “U tăng
quang ở ¼ trên – ngoài vú trái, có vôi hoá bên
trong, kích thước 1,4cm và không tăng hấp thu”.
Khám lâm sàng và chụp nhũ ảnh 2 bên hoàn
toàn bình thường. Từ 6/2011 đến 8/2011, bệnh
nhân được xạ trị giảm đau và điều trị chống di
căn xương bằng Zoledronic acid. Sau đó, kết quả
xạ hình xương kiểm tra cho thấy có sự tiến triển
của các di căn xương. Từ 8/2011 đến 11/2011,
bệnh nhân được hóa trị triệu chứng với 4 chu kỳ
Cisplatin – 5FU. Các triệu chứng đau được kiểm
soát. Từ 12/2011 đến 10/2012, bệnh nhân được
điều trị duy trì bằng Zoledronic acid và xạ trị
giảm đau vào vị trí di căn xương gây đau. Vào
tháng 11/2012, xuất hiện bướu vú phải lớn
nhanh và gây đau nhức. Khám lâm sàng cho
thấy bệnh nhân có 1 khối bướu ở ¼ trên – ngoài
vú phải, giới hạn rõ, mật độ cứng, kích thước
4cm, không xâm lấn da – cơ ngực và không có
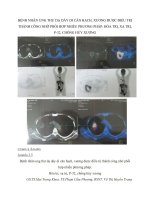
hạch nách. Trên phim chụp cắt lớp điện toán
(CT scan), bướu có giới hạn rất rõ (hình 1). Kết
quả sinh thiết là carcinôm biệt hóa vừa (hình 2),
Chuyên Đề Giải Phẫu Bệnh
Bệnh nhân được đoạn nhũ và nạo hạch nách
phải ngày 12/12/2012. Về đại thể, bướu màu
trắng xám ở ¼ trên – ngoài vú phải, có kích
thước 5cm x 3,8cm x 3,2cm và có giới hạn rất rõ
so với mô tuyến vú xung quanh (hình 3).
Kết quả vi thể là carcinôm không biệt hóa
(hình 4), không có xâm lấn mạch máu và bạch
207
Nghiên cứu Y học
Y Học TP. Hồ Chí Minh * Tập 17 * Phụ bản của Số 3 * 2013
huyết, di căn 1 trong số 23 hạch được khảo sát.
Và các kết quả hóa – mô miễn dịch như sau :
‐ ER và PR âm tính (hình 5).
‐ Ki67: 70%.
‐ HER2 âm tính: 1 điểm (hình 6).
(GCDFP – 15) âm tính (hình 7).
‐ In situ hybridization (ISH) dương tính với
EBV‐ encoded small nonpolyadenylated RNA
(EBER) cho thấy có Epstein – Barr virus (EBV)
kết hợp với carcinôm (hình 8).
‐ Gross Cystic Disease Fluid Protein – 15
Hình 8: Các tế bào u dương tính mạnh với EBER ISH chứng tỏ có sự hiện diện của EBV kết hợp với
carcinôm
từ đó, bệnh nhân chỉ điều trị nội khoa triệu
Chẩn đoán xác định sau cùng là “Di căn vú
chứng.
phải của ung thư vòm hầu”. Từ tháng 1/2013,
bệnh nhân tiếp tục điều trị duy trì bằng
Zoledronic acid để chống đau do các di căn
xương. Vào tháng 4/2013, trên PET scan kiểm
tra, bệnh tiến triển với các di căn gan và phổi. Kể
208
BÀN LUẬN
Di căn của một ung thư nguyên phát từ nơi
khác đến vú rất hiếm gặp: từ 1,7 đến 6,6% khi tử
Chuyên Đề Giải Phẫu Bệnh
Y Học TP. Hồ Chí Minh * Tập 17 * Phụ bản của Số 3 * 2013
thiết các bệnh nhân ung thư, từ 1,2 đến 2% được
ghi nhận lâm sàng và chỉ có 2,7% được xác nhận
bằng tế bào học(1). Không kể các di căn từ ung
thư vú đối bên, mêlanôm và lymphôm là 2 loại
ung thư cho di căn vào vú nhiều nhất(15,22). Các
ung thư khác cũng có thể cho di căn vào vú
nhưng ít hơn như phổi, buồng trứng, carcinoid,
bệnh bạch cầu, sarcôm cơ vân. Di căn vú từ ung
thư vòm hầu rất hiếm gặp. Sham and Choy ghi
nhận trường hợp đầu tiên vào năm 1991(20).
Trong trường hợp này, chúng tôi đã xác
định không có tổn thương vú trên lâm sàng và
cả cận lâm sàng ở thời điểm phát hiện di căn
xương: tháng 6/2011. Sau đó 1 năm, khối bướu
vú xuất hiện với các đặc tính :
‐ Khối bướu đặc duy nhất, mật độ rất chắc.
‐ Giới hạn rất rõ so với mô xung quanh.
‐ Không xâm lấn mô sâu và da dù kích thước
khá to.
‐ Phát triển rất nhanh trong thời gian ngắn.
Bohman LG có cùng ghi nhận như chúng tôi
về các đặc tính lâm sàng của bướu di căn vào
vú(5). Bên cạnh đó, Bohman LG và Derchi LE còn
nêu ra 2 đặc tính gợi ý của siêu âm: không có vi
vôi hóa và không có bóng lưng(5,9). Đây là 2 triệu
chứng siêu âm khá thường gặp trong ung thư
vú nguyên phát. Tuy nhiên, ở một nữ bệnh nhân
người việt sống ở Los Angeles, Ben I. Leach mô
tả các triệu chứng lâm sàng và chẩn đoán hình
ảnh phù hợp với một ung thư vú nguyên phát(3).
Cả 6 trường hợp trong y văn đều có chẩn
đoán xác định bằng sinh thiết bướu vú và giải
phẫu bệnh. 4 trường hợp được chẩn đoán bằng
giải phẫu bệnh hình thái với kỹ thuật nhuộm
Hematoxylin – Eosin (HE)(12,21,20). 1 trường hợp
được chẩn đoán nhờ hóa – mô miễn dịch ISH
EBER dương tính(17). 1 trường hợp được chẩn
đoán dựa trên kết quả hóa – mô miễn dịch: ER
âm tính, PR âm tính và EBER dương tính(3).
Trong trường hợp bệnh nhân của chúng tôi,
ngoài kết quả nhuộm HE là carcinôm không biệt
hóa, các kết quả hóa – mô miễn dịch như sau: ER
và PR âm tính, HER2 âm tính, GCDFP – 15 âm
Chuyên Đề Giải Phẫu Bệnh
Nghiên cứu Y học
tính, EBER dương tính.
Nhuộm HE vẫn có giá trị nhất định trong
chẩn đoán giải phẫu bệnh. Tuy nhiên, khảo sát
về hình thái sẽ gặp khó khăn trong một số
trường hợp và không đủ để xác định nguồn gốc
tế bào. Bệnh nhân của Federica Tomao có kết
quả giải phẫu bệnh sau sinh thiết là carcinôm
giống như trong ống tuyến (Intraductal – like
Carcinoma) dẫn đến quyết định phải đoạn nhũ
– nạo hạch nách(21). Bệnh nhân của chúng tôi có
kết quả sinh thiết là carcinôm biệt hóa vừa. Bác
sĩ giải phẫu bệnh không thể phân biệt được
nguồn gốc tế bào. Hơn nữa, bệnh nhân bị đau
nhức nhiều nên chúng tôi quyết định đoạn nhũ
– nạo hạch nách. Trong trường hợp khó khăn
trong chẩn đoán, phương pháp hoá – mô miễn
dịch có thể giúp ích trong chẩn đoán giải phẫu
bệnh. ER, PR và HER2 dương tính sẽ có giá trị
chẩn đoán xác định ung thư vú. Tuy nhiên, khi
ER, PR và HER2 âm tính cũng không thể loại trừ
ung thư vú nguyên phát. Bởi vì ung thư vú với
bộ ba thụ thể âm tính (Triple negative) là một
thực thể lâm sàng hiện hữu. Liên quan giữa ung
thư vú và nhiễm EBV đã được một số tác giả
nghiên cứu. Bonnet M.(6) dùng phương pháp
Polymerase Chain Reaction (PCR) để xác định
bộ gen của EBV (EBV genome). EBV genome
được phát hiện trong 51% tế bào ung thư vú so
với 10% ở tế bào bình thường. Khi PCR dương
tính thì kết quả hóa – mô miễn dịch dương tính
với Epstein – Barr nuclear antigen 1 (EBNA‐1).
Các tế bào bướu có PCR âm tính thì EBV
genome cũng âm tính. Một số tác giả khác cũng
ghi nhận có sự hiện diện của EBV trong 25 –
35,6% ung thư vú(7,25). Ngược lại, trong nghiên
cứu của Glaser SL.(13) và Herrmann K.(16), EBER
âm tính ở các tế bào ung thư vú và chỉ dương
tính ở các tế bào ung thư vòm hầu. Bar – Sela G(2)
ghi nhận EBER dương tính 89% trong ung thư
vòm hầu. Như vậy, EBV hiện diện thường
xuyên trong ung thư vòm hầu hơn là ung thư
vú.
Trong nghiên cứu của mình, Gwen M.(14) và
Tornos C.(23) đã xác định GCDFP – 15 có giá trị
209
Nghiên cứu Y học
Y Học TP. Hồ Chí Minh * Tập 17 * Phụ bản của Số 3 * 2013
trong việc xác định tế bào có nguồn gốc từ vú.
Paulo C.(8) và Satoh F.(19) so sánh GCDFP – 15 với
nhiều kháng thể đơn dòng lẫn đa dòng và đi
đến kết luận là GCDFP – 15 vượt trội hơn cả.
Wick MR.(24) xác định độ đặc hiệu, độ nhạy và
giá trị dự báo (predictive value) lần lượt là 95%,
74% và 74%. Và theo tác giả này, ngoài carcinôm
vú, GCDFP – 15 còn dương tính trong carcinôm
tuyến nước bọt, tuyến mồ hôi và tuyến tiền liệt.
Nếu loại trừ được 3 loại ung thư này thì 99%
nguồn gốc di căn là từ carcinôm vú. Gần đây,
BHARGAVA R.(4) ghi nhận Mammaglobin nhạy
hơn GCDFP – 15: 55,4% tế bào carcinôm vú
dương tính với Mammaglobin so với 23%
dương tính với GCDFP – 15. Trong trường hợp
bệnh nhân của chúng tôi, GCDFP – 15 âm tính
và EBER dương tính mạnh cho phép khẳng định
tổn thương vú là thứ phát từ carcinôm vòm hầu.
KẾT LUẬN
Di căn vú từ Carcinôm vòm hầu rất hiếm
gặp. Việc chẩn đoán phân biệt giữa ung thư vú
nguyên phát và thứ phát rất quan trọng. Chẩn
đoán xác định sẽ giúp chúng ta có quyết định
điều trị thích hợp. Để có thể chẩn đoán xác định,
cần phải dựa vào triệu chứng lâm sàng, chẩn
đoán hình ảnh và giải phẫu bệnh, đặc biệt là
phương pháp hóa – mô miễn dịch. Trong đó,
GCDFP – 15, EBER và Mammaglobin là những
xét nghiệm rất hữu ích.
TÀI LIỆU THAM KHẢO
1.
2.
3.
4.
5.
6.
7.
210
Amichetti M (1990). Metastases to the breast from
extramammary malignancies. Oncology, 47: 257 – 260.
Bar‐Sela G, Kuten A, Minkov I, Gov‐Ari E, Ben‐Izhak O
(2004). Prevalence and relevance of EBV latency in
nasopharyngeal carcinoma in Israel. J Clin Pathol 57: 290 –
293.
Leach BI (2013). Breast metastasis from nasopharyngeal
carcinoma: A case report and review of the literature.
Oncology letters, 5: 1859 – 1861.
Bhargava R et al (2007). Mammaglobin vs GCDFP‐15: An
Immunohistologic Validation Survey for Sensitivity and
Specificity. Am J Clin Pathol, 127:103 – 113.
Bohman LG (1982). Breast metastases from extramammary
malignancies. Radiology, 144: 309 – 312.
Bonnet M (1999). Detection of Epstein – Barr Virus in Invasive
Breast Cancers. J Natl Cancer Inst, Vol. 91, No. 16: 1376 – 1381.
Chu PU et al (2001). No Significant Association of Epstein‐
Barr Virus Infection with Invasive Breast Carcinoma.
American Journal of Pathology, Vol. 159, No. 2: 571 – 578.
8.
9.
10.
11.
12.
13.
14.
15.
16.
17.
18.
19.
20.
21.
22.
23.
24.
25.
de Almeida PC, Pestana CB (1992). Immunohistochemical
markers in the identification of metastatic breast cancer.
Breast Cancer Research and Treatment, Vol 21, Issue 3: 201 –
210.
Derchi LE et al(1985). Metastatic tumors in the breast:
sonographic findings. J Ultrasound Med, Feb 4(2): 69 – 74.
Devita VT (2005). Malignant Tumors of the Breast. In: Cancer,
Principles & Practice of Oncology, 7th edition. Lippincott
Williams & Wilkins, Philadelphia, 1415 – 1487.
Devita VT (2005). Treatment of Head and Neck Cancer. In:
Cancer, Principles & Practice of Oncology, 7th edition.
Lippincott Williams & Wilkins, Philadelphia, 662 – 732.
Driss M (2007). Breast metastases from undifferentiated
nasopharyngeal carcinoma. Pathologica, 99: 428 – 430.
Glaser SL (1998). Absence of Epstein‐Barr virus EBER‐1
transcripts in an epidemiologically diverse group of breast
cancers. Int J Cancer, Feb 9, 75(4): 555 – 558.
MAZOUJIAN G (1983). Immunohistochemistry of a Gross
Cystic Disease Fluid Protein (GCDFP‐15) of the Breast: A
Marker Of Apocrine Epithelium and Breast Carcinomas With
Apocrine Features. Am J Pathol, 110:105 – 112.
HAJDU SI (1972). Cancers metastatic to the breast. Cancer, 29:
1691 – 1696.
Herrmann K et al (2002). Lack of evidence for an association
of Epstein–Barr virus infection with breast carcinoma. Breast
Cancer Research, Vol 5, No 1: 13 – 17.
International Agency For Research On Cancer (2008).
Globocan: Estimated cancer Incidence, Mortality, Prevalence
and Disability‐adjusted life years (DALYs) Worldwide in
2008.
Que J (2003). Breast Metastases from Nasopharyngeal
Carcinoma: a case report and literature review. Chin J Radiol,
28: 323 – 327.
Satoh F (2000). Immunohistochemical analysis of GCDFP‐15
and GCDFP‐24 in mammary and non‐mammary tissue.
Breast Cancer, 7(1): 49 – 55.
Sham JS (1991). Breast metastasis from nasopharyngeal
carcinoma. Eur J Surg Oncol, 17: 91 – 93.
Tomao F et al (2008). Axillary and Subcutaneous Breast
Metastases from Rhinopharyngeal Carcinoma: A Case Report
and Literature Review. Anticancer Research, 28: 419 – 424.
Toombs BD (1977). Metastatic disease to the breast: clinical,
pathologic and radiographic features. Am J Roentgenol, 129:
673 – 676.
Tornos C (2005). Expression of WT1, CA 125, and GCDFP‐15
as useful markers in the differential diagnosis of primary
ovarian carcinomas versus metastatic breast cancer to the
ovary. Am J Surg Pathol, 29(11):1482 – 1489.
Wick MR (1989). Gross cystic disease fluid protein‐15 as a
marker for breast cancer: immunohistochemical analysis of
690 human neoplasms and comparison with alpha –
lactalbumin. Hum Pathol, 20(3): 281 – 287.
Zekri AR, Bahnassy AA, Mohamed WS, et al (2012). Epstein‐
Barr virus and breast cancer: Epidemiological and Molecular
study on Egyptian and Iraqi women. Journal of the Egyptian
National Cancer Institute, 24: 123 – 131.
Ngày nhận bài báo
Ngày phản biện nhận xét bài báo:
Ngày bài báo được đăng:
16‐06‐2012
20‐06‐2013
17–07‐2013
Chuyên Đề Giải Phẫu Bệnh