Con ong dong mach.doc
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (185.93 KB, 9 trang )
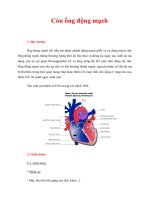
Còn ống động mạch
Còn ống động mạch (COĐM) (TBS) chiếm khoảng 10%
các bệnh tim bẩm sinh (1 trong 2000 đến 5000 trẻ sơ sinh).
Dòng shunt thờng nhỏ và ít triệu chứng lâm sàng, trừ khi đã có
biến chứng.
Diễn biến tự nhiên của bệnh phụ thuộc vào kích thớc của
ống động mạch và mức độ dòng shunt tráiphải. Nếu không đ-
ợc điều trị có thể dẫn đến suy tim ứ huyết do quá tải buồng tim
trái. Trong thực tế rất ít gặp ống động mạch tự đóng sau khi trẻ
ra đời (trừ các trờng hợp rất sớm) mà thờng phải đóng ống bằng
phẫu thuật hay đóng qua da bằng dụng cụ. Nếu ống động mạch
để quá muộn mà cha đợc can thiệp nh ở ngời trởng thành thì có
thể gặp các rối loạn nhịp nh cuồng nhĩ hoặc rung nhĩ, viêm nội
tâm mạc nhiễm khuẩn, tăng sức cản mạch phổi cố định (hội
chứng Eisenmenger).
239
I. Giải phẫu bệnh
A. Thông thờng ống động mạch sẽ tự đóng từ giờ thứ 15 đến
giờ thứ 16 sau khi sinh. Các yếu tố thúc đẩy việc đóng
ống động mạch là áp lực riêng phần của ôxy trong mao
mạch phổi tăng, giảm nồng độ prostaglandine lu hành
trong máu do tăng chuyển hóa ở tuần hoàn phổi và do
các hiệu ứng nhau thai gây ra. Các yếu tố này có thể kéo
dài tác dụng đến ngày thứ 21 sau khi sinh nhng nếu còn
thấy tồn tại ống động mạch sau 3 tháng tuổi thì gần nh
chắc chắn ống động mạch không thể tự đóng, trừ một số
rất hiếm các trờng hợp tự đóng ống động mạch do phình
ống ở bệnh nhân có tuổi và thờng sau viêm nội tâm mạc
nhiễm khuẩn.
B. Về giải phẫu, ống động mạch nằm ở quai ĐMC ngay chỗ
chia ra của động mạch dới đòn trái và đợc đổ vào thân
hoặc ĐMP trái. ống động mạch thờng có chiều dài thay
đổi và có thể phối hợp với giãn ĐMC khi ĐMC quay
phải, ống động mạch có thể xuất phát từ phía trớc nơi
hình ảnh soi gơng của thân động mạch không tên trái
hoặc từ phía sau ở động mạch dới đòn trái bất thờng hoặc
hiếm gặp hơn là từ quai ĐMC bên trái.
II. Sinh lý bệnh
A. Luồng thông của ống động mạch thờng nhỏ, nhng đôi
khi luồng thông lớn có thể gây quá tải phổi và tăng gánh
nhĩ trái, thất trái. Cuối cùng có thể dẫn đến ứ huyết phổi
và suy tim ứ huyết, tăng áp ĐMP, hội chứng
Eisenmenger.
B. Rất hay gặp hiện tợng ứ huyết phổi, dễ dẫn đến viêm
phổi và có thể gây Osler ở bất kỳ loại ống động mạch
nào. Nó còn làm giảm áp lực tâm trơng của động mạch
chủ do hiệu ứng của dòng phụt ngợc tâm trơng.
240
C. Tổn thơng phối hợp hay gặp là: Hẹp ĐMC bẩm sinh, hẹp
eo ĐMC. Nếu có TLT phối hợp: có thể che lấp tiếng tâm
trơng của tiếng thổi liên tục do thổi tâm thu của TLT quá
to. Khi hẹp eo ĐMC phối hợp hẹp ĐMP: hội chứng
Rubella.
III. Triệu chứng lâm sàng
A. Triệu chứng cơ năng: Cũng nh các bệnh tim bẩm
sinh không tím khác, ống động mạch rất ít các triệu
chứng cơ năng đặc hiệu. Các dấu hiệu có thể gặp là giảm
khả năng gắng sức, khó thở...
B. Triệu chứng thực thể
1. Nghe tim là dấu hiệu chủ yếu để chẩn đoán:
a. Nghe thấy có tiếng thổi liên tục cờng độ lớn ở d-
ới xơng đòn bên trái. Tiếng thổi này có thể chỉ có
trong thì tâm thu, hơi kéo dài ra trong thì tâm tr-
ơng trong các trờng hợp ống lớn và có tăng áp
ĐMP nhiều. Ngoài ra có thể nghe thấy tiếng thổi
nhẹ trong các trờng hợp ống nhỏ. ở trẻ sơ sinh,
tiếng thổi thờng ở vị trí thấp và thờng chỉ có ở thì
tâm thu.
b. Có thể nghe thấy tiếng rung tâm trơng do tăng lu
lợng máu qua van hai lá.
c. Nếu luồng shunt lớn gây tăng áp ĐMP thì có thể
thấy tiếng thổi nhỏ đi, không kéo dài và có tiếng
thứ hai mạnh lên.
2. Mạch ngoại biên nảy mạnh và chìm sâu, hay gặp
dấu hiệu này khi dòng shunt trái phải lớn.
3. Mỏm tim xuống thấp và sang trái do giãn buồng tim
trái. Nếu ở bệnh nhân có tăng áp ĐMP, thất phải sẽ
giãn với mỏm tim sang phải.
241
C. Chẩn đoán phân biệt: với dò động-tĩnh mạch phổi,
dò động mạch vành vào các buồng tim bên phải, dò động
tĩnh mạch hệ thống, vỡ túi phình xoang Valsalva, thông
liên thất với hở van động mạch chủ phối hợp, tuần hoàn
bàng hệ chủ-phổi ở các bệnh nhân thông liên thất với
thiểu sản van động mạch phổi...
IV. Các xét nghiệm chẩn đoán
A. Điện tâm đồ (ĐTĐ): thờng không đặc hiệu, có thể thấy
hình ảnh tăng gánh buồng tim trái với trục trái và dày
thất trái. Phì đại thất phải có thể thấy ở giai đoạn muộn
với tăng áp ĐMP nhiều.
B. Chụp Xquang tim phổi: tim to vừa phải với giãn cung
dới trái. Đôi khi thấy dấu hiệu giãn cung ĐMP. Có thể
thấy giãn nhĩ trái với hình ảnh hai bờ. Hình ảnh tăng tới
máu phổi cũng hay gặp. Phim Xquang có thể cho ta thấy
sơ bộ mức độ ảnh hởng đến huyết động của bệnh.
C. Siêu âm Doppler tim
1. Hình ảnh trực tiếp của ống động mạch trên siêu âm
2D thấy đợc ở mặt cắt trên ức và qua các gốc động
mạch lớn. Đo đờng kính và đánh giá hình thái của
ống. Siêu âm Doppler mầu xác định chính xác vị trí
đổ vào ĐMP của ống động mạch. Đánh giá chênh áp
qua ống động mạch bằng siêu âm Doppler, từ đó xác
định một cách gián tiếp áp lực động mạch phổi (cần
đo huyết áp động mạch khi làm siêu âm tim). Quan
sát quai ĐMC để tìm các tổn thơng phối hợp.
2. Hình ảnh gián tiếp: Giãn buồng tim trái và ĐMP có
thể gặp ở trờng hợp ống động mạch có shunt lớn.
242
Hình 29-1. Hình ảnh ống động mạch: mặt cắt cạnh ức
trục ngắn (hình trái) và mặt cắt hõm trên ức (hình phải).
3. Đánh giá mức độ của dòng shunt: dòng shunt
trái phải lớn khi thấy giãn buồng nhĩ trái, thất trái
và thân ĐMP. Cần đánh giá áp lực ĐMP đã tăng cố
định cha, độ dầy của thành thất phải, dòng chảy qua
ống động mạch yếu hoặc hai chiều, áp lực ĐMP tăng
nhiều gần bằng hay đã vợt áp lực đại tuần hoàn.
D. Thông tim
1. Chỉ định thông tim: Khi không thấy ống động mạch
trên siêu âm tim ở một bệnh nhân có tiếng thổi liên
tục hoặc còn ống động mạch nhng áp lực ĐMP tăng
nhiều trên siêu âm Doppler tim. Ngoài ra thông tim
còn để đóng ống động mạch qua da bằng dụng cụ
(Coil, Amplatzer...).
2. Các bớc tiến hành thông tim:
243
Hình 29-2. Dòng
chảy qua ống động
mạch trên siêu âm
Doppler mầu.