đại cương siêu âm động mạch cảnh đốt sống- bệnh viện chợ rẫy
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (951.42 KB, 16 trang )
SIÊU ÂM HỆ ĐỘNG MẠCH CẢNH - ĐỐT SỐNG
BS.Bùi Phú Quang – Khoa Siêu âm Bệnh viện Chợ Rẫy
I. ĐẠI CƯƠNG
- Kỹ thuật siêu âm khảo sát các động mạch cung cấp máu cho não - động mạch
cảnh và động mạch đốt sống ở đoạn đi ngoài sọ.
- Siêu âm phát hiện tổn thương xơ vữa trên hệ thống động mạch cảnh – đốt
sống có vai trò quan trọng góp phần trong đánh giám, phòng ngừa tiên phát
bệnh lý tai biến mạch máu não
- Siêu âm phát đo độ dày trung – nội mạc của thành động mạch giúp cung cấp
thông tin hệ thống động mạch trong cơ thể. Là 1 giá trị nhằm đánh giá yếu tố
nguy cơ trong một số bệnh lý, vd: bệnh lý mạch vành.
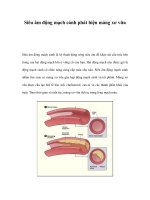
II. GIẢI PHẪU HỆ ĐỘNG MẠCH CẢNH – ĐỐT SỐNG
Mỗi bên cổ có 1 động mạch cảnh chung, chia đôi thành động mạch cảnh
ngoài và động mạch cảnh trong. Động mạch cảnh trong cung cấp máu cho hầu hết
các thành phần đựng trong hợp sọ và ổ mắt.
Hình 1: Sơ đồ hệ động mạch cảnh – đốt sống
1
Kích thước bình thường:
- Động mạch cảnh chung: 5-6mm.
- Động mạch cảnh trong: 4-5mm
- Động mạch cảnh ngoài: 3-4mm.
- Động mạch cảnh đốt sống: 2-3mm.
1. Động mạch cảnh chung :
Động mạch cảnh chung trái phát xuất từ cung động mạch chủ, động mạch cảnh
chung phải xuất phát từ thân tay đầu ở phía sau khớp ức đòn. Do đó động mạch cảnh
chung trái có thêm 1 đoạn ở ngực.
Hình 2: Hệ động mạch cảnh
2
Khi vào trong cổ đường đi của cả 2 động mạch giống nhau. Động mạch cảnh
chung phân đôi ở ngang bờ trên sụn giáp thành động mạch cảnh ngoài và động mạch
cảnh trong .
Cơ ức đòn chủm là cơ tuỳ hành của động mạch cảnh chung vì bờ trước của cơ
là mốc tìm động mạch.
Động mạch cảnh trong nằm trong một rãnh tạo bởi phía trong là cột sống cổ và
cơ cạnh cột sống, hầu, thực quản , thanh quản và khí quản. Phía ngoài là cơ ức đòn
chủm và cơ trên móng, dưới móng. Ở trong rãnh, động mạch cùng với tĩnh mạch
cảnh trong và thần kinh X nằm trong bao cảnh; động mạch nằm phía trong, tĩnh
mạch nằm phía ngoài.
2. Động mạch cảnh trong :
Động mạch cảnh trong là 1 trong 2 nhánh tận của động mạch cảnh chung bắt
đầu từ bờ trên sụn giáp đi phía trên vùng cổ chui vào lỗ động mạch cảnh ở phía sau
xương đá rồi vào ống cảnh ở trong xương đá , cuối cùng chui khỏi xương đá ở đỉnh
xương, đổ vào trong hộp sọ đi trong xoang tĩnh mạch xoang hang và tận hết ở mỏm
yên trước bằng cách chia thành 4 nhánh để cung cấp máu cho não.
Ở đoạn ngoài sọ , động mạch cảnh trong đi trong khoang hàm hầu , phía trước
các cơ trước sống và các mỏm ngang đốt sống cổ và 4 dây thần kinh sọ cuối cùng .
Ở đoạn này động mạch cảnh trong không cho nhánh bên.
3. Động mạch đốt sống:
Động mạch đốt sống thường là nhánh đầu tiên của động mạch dưới đòn. Tuy
nhiên, thường gặp các thay đổi tại nơi phát sinh của động mạch đốt sống. Trong 6-
8% trường hợp, động mạch đốt sống bên trái xuất phát trực tiếp từ cung động mạch
chủ gần với động mạch dưới đòn trái.
Đoạn gần động mạch đốt sống chạy hướng lên trên-trong, qua phía trước của
mỏm ngang của C7 và đi vào lỗ mỏm ngang của C6, số ít hơn động mạch đốt sống
vào lỗ mỏm ngang C5 hoặc C7 và hiếm khi C4.
3
Bẩm sinh có thể chỉ có một động mạch đốt sống.
2 động mạch đốt sống hợp lại với nhau thành động mạch thân nền.
Hình 3: Động mạch đốt sống
4. Vòng động mạch não – Đa giác Willis:
Hình 4: Đa giác Willis
4
Hệ động mạch đốt sống – thân nền (vertebrobasilar system) được nối với hệ
động mạch cảnh bởi một vòng nối động mạch. Các động mạch thông trước và thông
sau liên kết các tuần hoàn bán cầu đại não trước-sau và trái-phải.
4 động mạch tạo nên vòng động mạch Willis : động mạch thông sau, động
mạch não sau ở hai bên, động mạch thông trước và động mạch não trước ở hai bên.
III. KHẢO SÁT ĐỘNG MẠCH CẢNH – ĐỐT SỐNG BẰNG SIÊU ÂM
1. Dụng cụ
Máy siêu âm doppler màu có đầu dò Linear với tần số từ 7Mhz trở trên
2. Tư thế bệnh nhân
- Bệnh nhân nằm ngửa
- Bác sĩ và máy có thể bố trí ở bên cạnh bệnh nhân hay ở phía đầu bệnh nhân
Hình 5: Tư thế khảo sát
3. Các mắt cắt thông dụng
- Sử dụng các mặt cắt ngang các động mạch
Hình 6: Mặt cắt ngang động mạch cảnh
5
- Sử dụng các mặt cắt dọc động mạch
Hình 7: Mặt cắt dọc động mạch cảnh
Động mạch cảnh
Động mạch đốt sống
Hình 8: Hình siêu âm mặt cắt dọc động mạch
IV. HÌNH ẢNH – DOPPLER BÌNH THƯỜNG HỆ ĐỘNG MẠCH CẢNH –
ĐỐT SỐNG
1. Siêu âm 2D
- Cấu trúc thành động mạch bình thườngvà hình ảnh trên siêu âm.
Thành động mạch bao gồm 3 lớp phân biệt, bao gồm:
o Lớp nội mạc hay còn gọi là lớp biểu mô động mạch: echo dày
o Lớp trung mạc hay còn gọi là lớp cơ của thành động mạch giúp cho
thành động mạch chắc và có tính đàn hồi: echo trống.
o Lớp ngoài cùng là ngoại mạc chỉ bao gồm mô liên kết: echo dày, echo
gain cao hơn lớp nội mạc. Đây là thành phần có độ sinh echo cao nhât
trong 3 lớp của thành mạch.
- Cả 3 lớp áo thành động mạch đều có thể quan sát trên siêu âm: lớp nội mạc
và ngoại mạc tạo ra những đường sinh echo chạy song song nhau. Lớp nội
mạc có hình ảnh là 1 lớp mỏng, thẳng và chạy song song với lớp ngoại mạc
.
6
Hỡnh 9: Hỡnh nh 2D ng mch bỡnh thng
- dy trung ni mc ca thnh ng mch (IMT: Intima Media
Thickness):
o Thay i theo la tui: cng ln tui IMT cng dy.
o Theo gii tớnh: cựng la tui, IMT nam dy hn n.
o Theo v trớ: cú mt s v trớ IMT dy hn cỏc v trớ khỏc, vd: ni chia
ụi ca ng mch cnh chung.
o Bỡnh thng: IMT < 1mm.
o L 1 ch s mang tớnh cht c ti ch v h thng.
2. Doppler ph
- Phng phỏp kho sỏt:
o Khaỷo saựt doppler phoồ theo hng dn ca doppler maứu.
o Chỳ ý gúc kho sỏt doppler l kt hp vi trc ng i ca mch
mỏu v kớch thc ca s kho sỏt doppler. Lý tng l bng 0, giỏ tr
chp nhn c l t 30 n 60 trong siờu õm Doppler ph ng
mch cnh. Khi gúc ny vt quỏ 60 ti 70 , tớnh chớnh xỏc ca s
liu v chờnh lch tn s hay vn tc gim rừ rt, nu gúc bng 90
s tng ng vi khụng ghi nhn dũng chy.
o Cn kho sỏt ton b ng mch cnh chung v ng mch cnh trong;
ng mch cnh ngoi ch cn kho sỏt on gc.
o Ph bỡnh thng, ca s kho sỏt nh hn lũng mch mỏu thỡ cũn ca
s ca ph. Cho ta bit õy l dũng chy lp.
- Ph bỡnh thng:
o ng mch cnh chung: cú dng khỏng lc trung bỡnh
o ng mch cnh trong v ng mch t sng: cú dng khỏng lc thp
7
o ng mch cnh ngoi: cú dng khỏng lc cao
Động mạch cảnh chung Động mạch cảnh trong
- Động mạch đốt sống
Động mạch cảnh ngoài
Hình 10: Dạng phổ doppler động mạch cảnh
3. Doppler màu
Hình 11: Doppler màu động mạch cảnh, tĩnh mạch cảnh
4. Power Doppler
Hình 12: Power doppler động mạch cảnh
8
5. Phân biệt động mạch cảnh trong và động mạch cảnh ngoài
Động mạch cảnh ngoài Động mạch cảnh trong
Kích cỡ
Nhỏ hơn Lớn hơn
Vị trí (gần nơi chia đôi)
Trong Ngoài
Phân nhánh
Có Không
Liên quan đường đi với
tĩnh mạch cảnh
Song hành Không
Phổ Doppler
Dạng kháng lực cao Dạng kháng lực thấp
Gõ ĐM thái dương
Có những sóng lệch hướng Không có sóng lệch hướng
V. SANG THƯƠNG ĐỘNG MẠCH
1. Tổn thương xơ vữa động mạch
Những sang thương xơ xữa mạch được chia thành:
1.1 Vết mỡ
Hay mảng xơ mỡ, là sang thương sớm nhất của xơ vữa động mạch. Nó đặc
trưng bở sự tích tụ các tế bào cơ trơn chứa dày lipid, các đại thực bào và mô sợi ở
những vùng khu trú của lớp nội mạc.
Trên siêu âm là sang thương có đặc tính sinh echo kém – kém hơn hay bằng cơ
ức đòn chũm, cấu trúc đồng nhất.
Hình 13: Mảng xơ mỡ
9
1.2 Mảng xơ
Là sang thương đặc trưng nhất của xơ vữa động mạch. Mảng xơ vữa có dạng
hình vòm nhô vào trong lòng mạch. Mảng xơ bao gồm ở trung tâm là lipid tế bào và
các mảnh vụn của tế bào hoại tử , được bao phủ bởi 1 lớp sợi cơ . Lớp sợ cơ này bao
gồm số lượng lớn tế bào cơ trơn, đại thực bào và sợi collagen.
Trên siêu âm là sang thương có đặc tính sinh echo trung bình – kém hơn lớp áo
ngoài và nhiều hơn cơ ức đòn chũm, cấu trúc không đồng nhất.
Hình 14: Mảng xơ vữa
1.3 Mảng xơ vữa có biến chứng
Là những mảng xơ vữa có tổn thương:
− Mảng xơ vữa vôi hoá với mức độ khác nhau
Hình 15: Mảng xơ vữa vôi hóa
10
− Mảng xơ vữa xuất huyết
Hình 16: Mảng xơ vữa xuất huyết
− Loét trong mảng xơ vữa: gồm 2 tiêu chuẩn
o Bề mặt ổ loét > 2mm
o Bề sâu ổ loét > 2mm
Hình 17: Loét của mảng xơ vữa
11
2. Một số tổn thương khác
2.1 Phình động mạch
Đoạn động mạch có đường kính trên 150% so với bình thường (có thể dựa
vào đường kính động mạch ở ngay trước nơi phình). Có thể kém theo các tổn
thương: bóc tách, huyết khối trong lòng đoạn phình.
Hình 18: Dòng máu xoáy trong lòng đoạn phình
2.2 Bóc tách động mạch
Hình 19: Bóc tách động mạch
Tổn thương bóc tách chia lòng động mạch thành 2 đườ
ng:
- Đường thật: có dòng máu chảy.
- Đường giả: không có dòng máu chảy.
12
2.3 Viêm động mạch Takayashu
Viêm động mạch Takayasu là bệnh lý viêm động mạch chủ và các nhánh lớn
của nó, chưa rõ nguyên nhân. 80-90% trường hợp là nữ. Trong giai đoạn cấp, có sự
thay đổi dạng u hạt ở lớp nội mạc, trung mạc và ngoại mạc của những động mạch
lớn, với sự hiện diện của tế bào khổng lồ. Giai đoạn muộn có sự thoái hoá lớp trung
mạc, xơ hóa lớp nội mạc và ngoại mạc.
Siêu âm thất thành động mạch cảnh dày, dày tất cả các lớp của thành mạch.
Gây hẹp lòng động mạch.
Hình 20: Thành động mạch dày của bệnh Takayasu
2.4 Dò động tĩnh mạch
Tổn thương thông nối giữa động mạch và tĩnh mạch: vị trí thông nối tạo hiện
tượng sliasing trên doppler màu, dùng doppler phổ ghi nhận phổ có vận tốc cao : 3-5
m/giây và có dạng đơn pha kháng lực thấp.
Hình 21: Phổ dò động – tĩnh mạch có dạng đơn pha, vận tốc cao và kháng lực thấp
13
VI. CHẨN ĐOÁN HẸP ĐỘNG MẠCH
1. Tổn thương hẹp trên siêu âm 2D
Quan sát các tổn thương trên mặt cắt dọc và ngang, đo mức độ hẹp nên thực
hiện trên mặt cắt ngang.
Hình 22: Hẹp động mạch cảnh
2. Siêu âm doppler
- Doppler màu: vị trí hẹp có hiện tượng sliasing trên doppler màu.
Hình 23: Hẹp động mạch cảnh
- Phổ Doppler chẩn đoán hẹp động mạch:
o Vị trí trước hẹp : Tăng kháng lực
o Vị trí tại chỗ hẹp : ` Tăng vận tốc
14
o Vị trí sau hẹp : Giảm kháng lực
Hình 24: Phổ hẹp động mạch cảnh trong
- Tiêu chuẩn chẩn đoán mức độ hẹp dựa trên phân tích phổ doppler với động
mạch cảnh trong.
3. Chẩn đoán mức độ hẹp theo phương trình liên tục
Khảo sát 3 thông số:
- Diện tích lòng mạch bình thường
- Phổ động mạch bình thường, đo bằng doppler xung ngay vị trí đo diện tích
lòng mạch bình thường.
- Phổ động mạch tại vị trí hẹp đo bằng doppler xung hay doppler liên tục.
Đưa vào phương trình liên tục sẽ có diện tích chỗ hẹp, từ đó tính % hẹp
15
Hình 25: Minh họa Phương trình liên tục
4. Phân loại mức độ hẹp
- < 30%: Xem như không hẹp
- 30-50%: Hẹp ít
- 51-75%: Hẹp trung bình
- 76-90%: Hẹp nặng
- > 90%: Tắc không hoàn toàn
16