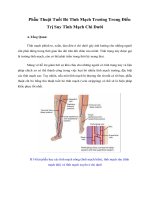
SUY TĨNH MẠCH CHI dưới mạn
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (578.6 KB, 12 trang )
SUY TĨNH MẠCH CHI DƯỚI MẠN
PGS. TS. Nguyễn Hoài Nam
Đại học Y dược TP. HCM
1. Đại cương
Trong điều kiện sinh lý bình thường, máu hệ tĩnh mạch lưu chuyển từ hai chân về tim
theo chiều từ dưới lên trên, ngược theo chiều của trọng lực, dù cơ thể đang ở tư thế
đứng nhờ vào hệ thống van trong lòng tĩnh mạch. Khi các hệ thống van này bị hư
hỏng, suy yếu, ngoài dòng máu sinh lý nói trên, trong lòng tĩnh mạch sẽ xuất hiện các
dòng máu chảy theo chiều ngược lại, gọi là dòng trào ngược. Chính dòng trào ngược
này gây ra các triệu chứng suy tĩnh mạch chân: đau, nặng, mỏi, vọp bẻ, phù chân
Ở các nước tiên tiến như Châu Âu, Mỹ v.v…, bệnh lý tĩnh mạch có một ý nghĩa Y tếXã hội khá quan trọng vì bệnh rất thường gặp. Theo các thống kê ở Pháp, bệnh suy
tĩnh mạch mạn tính chiếm đến 1% ở nam giới và 4,5% nữ giới ở tuổi trưởng thành,
trong đó có hơn 70% là nữ và khoảng 35% ở những người đang làm việc.
Ở Việt Nam, trên thực tế bệnh cũng rất thường gặp nhưng chưa thực sự có được sự
chú ý của cả thầy thuốc và bệnh nhân. Cho đến nay, chưa có một thống kê đầy đủ về
loại bệnh này. Tuy nhiên, theo dự đoán của các chuyên gia Y tế, bệnh sẽ gia tăng cùng
với sự phát triển của nền kinh tế và thay đổi nếp sống ở nước ta.
2. Giải phẫu – sinh lý bệnh
Các tĩnh mạch của chi dưới được phân chia làm 3 hệ thống:
É Hệ tĩnh mạch sâu là các tĩnh mạch đi kèm với động mạch như tĩnh mạch chày, tĩnh
mạch mác, tĩnh mạch chậu v.v…các tĩnh mạch càng lớn càng có ít van, tĩnh mạch
chủ hầu như không có van và các tĩnh mạch này không bao giờ bị giãn, bệnh chủ
yếu của hệ thống tĩnh mạch này là viêm tắc tĩnh mạch.
É Hệ tĩnh mạch nông ở chi dưới có hai nhóm: tĩnh mạch hiển ngoài và tĩnh mạch
hiển trong. Tĩnh mạch hiển trong lớn và ở mặt trong của đùi đi từ mặt trước của mắt
cá trong đến chỗ nối tĩnh mạch đùi-chậu (ngay nếp bẹn). Tĩnh mạch hiển ngoài nhỏ
và nằm ở phía ngoài đi từ mặt trước mắt cá ngoài lên đến khoeo chân và đổ vào tĩnh
mạch khoeo. Ngoài ra, nó còn bao gồm cả các tĩnh mạch dưới da. Bệnh lý suy tĩnh
mạch mạn tính thường hay xảy ra ở hệ thống này.
É Hệ tĩnh mạch xuyên có nhiệm vụ đưa máu từ hệ thống tĩnh mạch nông vào hệ tĩnh
mạch sâu bao gồm nhiều nhóm.
Các val ở TM có tác dụng làm cho máu không chảy ngược. TM càng nhỏ càng có
nhiều van
Máu di chuyển trong lòng tĩnh mạch theo chiều từ nông vào sâu và từ dưới lên trên
nhờ hệ thống van mở ra khi máu đi về trung tâm đóng lại không cho máu chảy ngược
và lực hút do hoạt động của cơ hoành, sức hút của tim, áp lực âm vùng trung thất cùng
lực đẩy do hoạt động của hệ thống cơ.
Tùy theo vị trí và nguyên nhân của tổn thương bệnh giãn tĩnh mạch chi dưới được chia
làm 4 nhóm:
É Nhóm giãn tĩnh mạch tiên phát hay còn gọi là giãn tĩnh mạch vô căn: trong nhóm
này, ban đầu các tĩnh mạch bị giãn và dài ra sau đó các van tĩnh mạch mất dần chức
năng. Nguyên nhân thường từ hệ TM nông
·
Khiếm khuyết về cấu trúc, chức năng van trong TM hiển
·
Thành TM yếu : các sợi collagen nhiều hơn sợi đàn hồi
·
Thông ĐTM rất nhỏ (bẩm sinh) → sung huyết TM → Giãn TM
É Nhóm giãn tĩnh mạch thứ phát, thường do viêm tĩnh mạch: Ở nhóm này các van
tĩnh mạch bị mất chức năng trước, sau đó các tĩnh mạch mới bị giãn và dài ra.
Nguyên nhân thường từ hệ TM sâu → tổn thương hệ van các TM sâu và xuyên →
giãn TM nông
É Giãn tĩnh mạch ở người có thai, do tác dụng của nội tiết tố sinh dục nữ và chèn ép
của tử cung bị to ra khi có thai.
É Giãn tĩnh mạch bẩm sinh, nguyên nhân do bất thường của thành tĩnh mạch làm
nghẹt tĩnh mạch sâu và dò động tĩnh mạch (dạng u máu hỗn hợp).
Các ĐTB giải phóng các chất gây viêm dẫn tới quá trình viêm
É Các hóa chất trung gian gây viêm, các hóa chất tự do gây độc tế bào. Các hóa chất
này có tính chất gây đau (đau, nóng, dị cảm về đêm)
É Tiêu hủy các sợi collagen, tiêu hủy lớp áo giữa của TM → TM càng trở nên suy
yếu và giãn
É Về lâu về dài các TM càng giãn ứ càng gây viêm đau, hậu quả thiếu oxy tế bào,
tổn thương suy yếu thành mạch
Biến chứng của giãn tĩnh mạch:
É Trước tiên là các biến chứng về rối loạn huyết động học: cẳng chân bệnh nhân bị
sưng to, có triệu chứng đau buốt mặt sau cẳng chân, chuột rút về đêm.
É Nặng hơn bệnh nhân có thể bị viêm tắc tĩnh mạch, chân nóng, sưng đỏ, các tĩnh
mạch nông nổi rõ và viêm cứng.
É Giai đoạn cuối cùng có thể diễn tiến đến tình trạng giãn to toàn bộ hệ tĩnh mạch,
các tĩnh giãn rất lớn, ứ trệ tuần hoàn và rối loạn dinh dưỡng của da chân phía dưới
gây viêm loét, nhiễm trùng rất khó điều trị.
É Cục thuyên tắc có thể tách rời khỏi thành tĩnh mạch, đi về tim và gây thuyên tắc
động mạch phổi, một biến chứng rất nặng có thể đưa đến tử vong nếu không cấp
cứu kịp thời.
3. Các yếu tố nguy cơ
Trên thực tế không phải người nào cũng có khả năng bị bệnh này, chỉ có một số người
thuộc nhóm có nguy cơ cao là hay mắc bệnh. Di truyền là mẫu số chung cho những
bệnh nhân này, trong thực hành bệnh viện hàng ngày chúng tôi nhận thấy có một số
người về di truyền dễ bị mắc bệnh hơn những người khác, nguyên nhân do những thay
đổi về enzyme trong mô liên kết. Nữ thường bị nhiều hơn nam do ảnh hưởng của nội
tiết tố nữ, thai nghén lên thành tĩnh mạch, do phải đứng lâu trong một số ngành nghề
đặc biệt như bán hàng, thợ dệt, do khối lượng cơ thấp hoặc dùng giày không thích hợp.
Tăng trọng quá mức cũng là một yếu tố nguy cơ vì lực tác động từ phía trước để hút
máu về bị giảm và các dòng trào ngược ly tâm phát sinh do gia tăng áp lực từ ổ bụng.
Chủng tộc có ít nhiều ảnh hưởng đến bệnh này, trừ khi chúng được kết hợp với sự phát
triển về kinh tế và thay đổi cách sống. Tại Pháp, cộng đồng người dân di cư đến từ các
nước vùng bắc Phi rất hay bị bệnh giãn tĩnh mạch, đa số họ đều là những người dân
nghèo, sống trong những điều kiện vật chất thiếu kém và phải làm những việc nặng
nhọc, đứng lâu, nhiệt độ cao ở vùng chân: nội trợ, giặt quần áo, thợ dệt, tài xế v.v…
Thuốc ngừa thai do sử dụng nội tiết tố nên cũng là một yếu tố nguy cơ như thai nghén.
Phẫu thuật có thể gây ra biến chứng huyết khối tĩnh mạch và viêm tĩnh mạch nhất là
những phẫu thuật vùng tiểu khung như phẫu thuật trong sản khoa và niệu khoa các thủ
thuật khác như bó bột, bất động lâu trong gãy xương v.v… Tuy nhiên, gần đây tầm
quan trọng của yếu tố nguy cơ này đã giảm bớt.
Những bệnh do theo chế độ ăn kiêng có nhiều chất bột, ít chất xơ hay bị táo bón cũng
rất dễ bị giãn tĩnh mạch.
4. Các triệu chứng chính và chẩn đoán
Theo một thống kê nghiên cứu đa trung tâm do Trường Đại Học Y Dược Thành Phố
Hồ Chí Minh chủ xướng: Đa số bệnh nhân 77,6% không hề biết về bệnh tĩnh mạch
trước đó. Điều này nói lên thực trạng về bệnh lý tĩnh mạch ở nước ta, trong đó chủ yếu
là bệnh nhân ít quan tâm, ngại đi khám, thầy thuốc coi nhẹ và bỏ sót các triệu chứng.
Trong đó, 91,3% bệnh nhân không được điều trị và 8,7% được điều trị không đúng
phương pháp chủ yếu là sử dụng các loại thuốc chữa triệu chứng như Aspirin, lợi tiểu
hoặc các loại thuốc ĐôngY.
4.1. Triệu chứng
Cơ năng: nặng, tê, chuột rút. Các triệu chứng này thường giảm vào buối sáng và tăng
lên vào buổi chiều, chuột rút hay xảy ra về đêm. Các triệu chứng này sẽ bớt khi bệnh
nhân kê chân cao buổi tối khi đi ngủ.
Thực thể: thường gặp nhất trong giai đoạn đầu là phù hai chi dưới Về sau, các triệu
chứng nặng dần và xuất hiện các mảng rối loạn dinh dưỡng trên da và các tĩnh mạch
giãn dần, nổi ngoằn nghoèo, có thể có những đợt viêm tắc tĩnh mạch với các triệu
chứng nhiễm trùng toàn thân như sốt cao, môi khô lưỡi dơ và tại chỗ tĩnh mạch bị
viêm đỏ, bên trong lòng xuất hiện những cục thuyên tắc cứng v.v…
Sờ để biết được độ cứng của phần mềm, đặc biệt là vùng trước xương chày, so sánh cả
hai bên. Ngoài ra, có thể sờ thấy cả một đoạn tĩnh mạch cứng, phù nề, các cục thuyên
tắc và xác định nhiệt độ của da.
Các thủ thuật để đánh giá tình trạng của các van tĩnh mạch hiển trong như: thủ thuật
Schwarz, thủ thuật ho, thủ thuật Trendelenburg và thủ thuật Perthe.
É Thủ thuật Schwatz: gõ trên chỗ TM giãn với một tay và xem kết quả sóng truyền
trong TM với tay kia, nếu sóng truyền thấp dần là van bị suy
É Thủ thuật ho: Sự nẩy lên tĩnh mạch phản hồi sau ho tạo ra do yếu van tĩnh mạch
hiển trong tại lỗ đổ ở tĩnh mạch hiển, tĩnh mạch đùi.
É Thủ thuật Trendelenburg: Bảo bệnh nhân nằm ngửa, đưa chân cao để cho các đoạn
TM giãn không còn máu nữa, buộc dây thun ngang qua phần trên đùi rồi bảo người
bệnh đứng lên; nếu những đoạn TM trên không giãn ra và chỉ giãn ra khi mở dây
thun, đó là van ở chỗ đổ vào TM sâu bị suy.
É Thủ thuật Perthe : ở người bệnh đứng, buộc dây thun quanh qua đùi, trên đầu gối
và bảo người bệnh bước đi hay đứng trên đầu ngón chân, nếu các đoạn TM giãn
không xuất hiện thì các mạch nối nông – sâu bình thường và TM sâu hoạt động tốt.
Siêu âm Doppler màu mạch máu, với phương pháp này cho phép chúng ta xác định
được những rối loạn huyết động học (máu trào ngược), tình trạng của các van tĩnh
mạch, mức độ giãn của tĩnh mạch và các cục thuyên tắc trong lòng mạch.SA Doppler
TM hiển, TM sâu, TM xuyên có thể đánh giá trình trạng dòng máu trào ngược, tình
trạng các van, có hay không các huyết khối.
4.2. Chẩn đoán
Chẩn đoán xác định
É Lâm sàng: thấy những đoạn tĩnh mạch bị giãn, ngoằn ngoèo, da đổi màu, rối loạn
dinh dưỡng, loét và sự xuất hiện của các u máu.
É SA Doppler là tiêu chuẩn vàng để chẩn đoán
Chẩn đoán phân biệt:
É Phù chân voi: thường chỉ bị 1 bên
É Phù mỡ: 2 chân quá to do người quá béo
É Loét do động mạch: chân khô thiểu dưỡng, loét các đầu ngón chân, chân teo.
É Loét do dò động tĩnh mạch: có sẹo ở thượng lưu, vùng hạ lưu bị thiểu dưỡng nên
bị loét, sờ thấy lạnh.
Phân chia giai đoạn
É GĐ 1: không triệu chứng thực thể, chỉ có hội chứng cơ năng
É GĐ2 : suy TM nhẹ, phù nề mắt cá, giãn TM nhẹ khu trú hình lưới, mạng.
É GĐ 3: suy TM trung bình, phù nề xơ bì hóa, da sạm, giãn TM nặng.
É GĐ 4: suy TM nặng, phù nề rõ, loét loạn dưỡng.
Phân loại theo CEAP (Clinique Etiologie Anatomie Physiopathologie)
É Độ 0: Chỉ có triệu chứng cơ năng , chưa có ST thực thể
É Độ 1: Giãn TM. xa , TM. dạng lưới , sưng mắc cá chân
É Độ 2: Phình giãn TM. ( varicose veins )
É Độ 3: Phù nhưng không thay đổi da
É Độ 4: Da sạm , chàm , xơ mỡ bì
É Độ 5: như độ 4 kèm loét đã lành
É Độ 6: như độ 4 kèm loét tiến triển.
5. Điều trị
Các phương pháp điều trị
É Tuân thủ nếp sinh hoạt ngừa bệnh.
É Băng thun hoặc vớ thun lúc đứng.
É Uống thuốc tăng trương lực mạch máu ngăn cản ứ trệ, viêm, đau, bảo vệ vi tuần
hoàn.
É Chích xơ hoá TM.
É Phẫu thuật : rút bỏ TM. giãn lớn, lấy máu đông, sửa van.
É Laser
Phòng ngừa
Phương pháp này nhằm chặn đứng sự trào ngược và làm cho các lực tác động lên dòng
chảy của tĩnh mạch được tốt hơn. Bao gồm: Để chân cao khi nằm nghỉ, tập cơ mạnh
hơn, tránh đứng hay ngồi lâu, mang vớ thun hay quấn chân bằng băng thun, sửa lại vị
trí bàn chân đối với các dị tật, tránh béo phì, tập hít thở sâu, ăn chế độ có nhiều chất xơ
để tránh táo bón v.v…
Băp ép chi
Băng ép nhằm phục hồi áp suất chênh lệch giữa hai hệ thống tĩnh mạch nông và sâu
thông qua hệ thống xuyên, giảm đường kính của lòng tĩnh mạch để tăng khả năng vận
chuyển khi nghỉ ngơi cũng như khi gắng sức.
Điều trị thuốc
Điều trị nội khoa với các thuốc làm bền thành mạch nhưng phần lớn chỉ có tác dụng
trong giai đoạn đầu của giãn tĩnh mạch. Tác dụng chính:
É Tăng trương lực TM, chống đông.
É Cải thiện dẫn lưu bạch huyết, bảo vệ hệ vi tuần hoàn.
É Cải thiện sự trao đổi chất giữa máu và mô tế bào
Các thuốc
É Daflon
É Rutin C
É Veinamitol
Tiêm xơ hóa TM
Tiêm gây xơ tại chỗ với các thuốc làm xơ hóa lòng mạch máu.
Chỉ định:
É Tĩnh mạch giãn nhỏ (Reticular và Telangiectases)
É TM giãn đơn độc.
É TM giãn dưới gối.
É TM giãn còn lại sau rút bỏ TM hư.
Chống chỉ định: dị ứng thuốc
Tác dụng phụ: chích xơ TM
É Dị ứng
É Viêm tắc TM.
É Hoại tử dưới da.
É Sắc tố da.
Thuốc chích xơ: có thể pha loãng hay đậm đặc tuỳ TM được chích có kích thước nhỏ
hay lớn dần ( 0,4 mm → 2 mm → 5 mm )
É Polidocanol (Aethoxysclerol).
É Iodine.
É Sodium tétradecyl sulfate.
É Hypertonic saline.
Laser nội mạch
RFA (Radiofrequency Ablation) là phương pháp hủy mô bằng nhiệt gây ra do bởi sự
ma sát của các ion trong mô dưới tác động của dòng điện xoay chiều có tần số nằm
trong khoảng sóng âm thanh (200 - 1.200 MHz). Dòng điện từ máy được truyền vào
mô cơ thể qua một điện cực dạng kim (needle electrode), dòng sóng radio được truyền
vào đầu kim và sinh nhiệt. Nhiệt do ma sát làm khô mô xung quanh dẫn đến làm mất
nước trong tế bào và hoại tử đông phần mô cần hủy.
RFA nhằm mục đích loại bỏ dòng máu trào ngược trong tĩnh mạch hiển lớn, thường
được thực hiện cho những bệnh nhân giãn tĩnh mạch chân độ 2 trở lên theo phân độ
CEAP. Bệnh nhân suy tĩnh mạch đã điều trị nội khoa tích cực bằng thuốc và mang vớ
áp lực hơn 1 tháng nhưng chưa thuyên giảm triệu chứng hay không cải thiện điểm độ
nặng lâm sàng, siêu âm có dòng trào ngược trong hệ tĩnh mạch, cũng có thể điều trị
bằng RFA.
Cơ chế:
É Làm tắc TM bằng Laser đưa vào trong lòng TM.
É Phương pháp ít xâm hại.
É Tỉ lệ tắc mạch > 90%.
Laser gây tổn thương nhiệt cho lớp nội mạch, thành mạch đến áo ngoài (có thể gây hư
tắc mạch).
Thuận lợi: không cần nằm viện, phục hồi nhanh, giá thành rẻ.
Sau khi đốt Laser thì băng thun 1 ngày, đeo tất khoảng 1 tháng và phải đi bộ để tránh
huyết khối
Phẫu thuật
Phẫu thuật với hai phương pháp chính: Lấy bỏ các tĩnh mạch nông bị giãn gọi là
phương pháp Stripping bằng một dụng cụ chuyên dùng cho phép rút các tĩnh mạch
như chúng ta làm lòng gà và phương pháp Chivas lấy các đoạn tĩnh mạch bị giãn của
hệ thống xuyên, đây là phương pháp điều trị khá triệt để có tỷ lệ tái phát thấp nhất.
Ngoài ra, hiện nay người ta còn áp dụng phương pháp làm lạnh với Nitơ lỏng âm 90oC
để làm nghẹt lòng tĩnh mạch qua một ống thông trong lòng tĩnh mạch, tuy nhiên
phương pháp này cho tỷ lệ tái phát khá cao đến 30% các trường hợp.