Ứng dụng siêu âm nội mạch trong chẩn đoán và điều trị can thiệp bệnh động mạch vành
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (4.98 MB, 191 trang )
Header Page 1 of 258.
BỘ GIÁO DỤC VÀ ĐÀO TẠO
BỘ Y TẾ
ĐẠI HỌC Y DƢỢC THÀNH PHỐ HỒ CHÍ MINH
HOÀNG VĂN SỸ
ỨNG DỤNG SIÊU ÂM NỘI MẠCH
TRONG CHẨN ĐOÁN VÀ ĐIỀU TRỊ CAN THIỆP
BỆNH ĐỘNG MẠCH VÀNH
Chuyên ngành: NỘI - TIM MẠCH
Mã số: 62.72.20.25
LUẬN ÁN TIẾN SĨ Y HỌC
Ngƣời hƣớng dẫn khoa học: PGS.TS. VÕ THÀNH NHÂN
TP. HỒ CHÍ MINH – NĂM 2014
Footer Page 1 of 258.
Header Page 2 of 258.
LỜI CAM ĐOAN
Tôi xin cam đoan đây là công trình nghiên cứu của riêng tôi.
Các số liệu, kết quả nêu trong luận án là trung thực và chƣa từng
đƣợc ai công bố.
Tác giả
HOÀNG VĂN SỸ
Footer Page 2 of 258.
Header Page 3 of 258.
MỤC LỤC
Nội dung
Trang
Trang phụ bìa
Lời cam đoan
Mục lục
Danh mục các ký hiệu, các chữ viết tắt
Danh mục các bảng
Danh mục các hình
Danh mục các biểu đồ và sơ đồ
ĐẶT VẤN ĐỀ
1
Chƣơng 1: TỔNG QUAN TÀI LIỆU
5
1.1. GIẢI PHẪU HỆ ĐỘNG MẠCH VÀNH
5
1.1.1. Các nhánh của hệ động mạch vành
5
1.1.2. Cách gọi tên theo nghiên cứu phẫu thuật mạch vành
7
1.1.3. Đặc điểm mô học của động mạch vành bình thƣờng
7
1.2. ĐẠI CƢƠNG VỀ BỆNH ĐỘNG MẠCH VÀNH
9
1.2.1. Dịch tễ học bệnh động mạch vành
9
1.2.2. Nguyên nhân bệnh động mạch vành
10
1.2.3. Biểu hiện của bệnh động mạch vành
10
1.2.4. Các xét nghiệm chẩn đoán bệnh động mạch vành
11
1.2.5. Điều trị bệnh động mạch vành
11
1.3. CÁC PHƢƠNG PHÁP ĐÁNH GIÁ HÌNH ẢNH HỌC MẠCH VÀNH
12
1.3.1. Chụp cắt lớp điện toán xoắn ốc đa lát cắt
12
1.3.2. Chụp cộng hƣởng từ
15
1.3.3. Chụp động mạch vành chọn lọc cản quang qua ống thông
16
Footer Page 3 of 258.
Header Page 4 of 258.
1.3.4. Siêu âm nội mạch vành
17
1.3.5. Chụp cắt lớp kết quang
17
1.4. GIỚI THIỆU TỔNG QUÁT VỀ SIÊU ÂM NỘI MẠCH VÀNH
17
1.4.1. Nguyên lý siêu âm nội mạch vành
17
1.4.2. Hệ thống máy siêu âm nội mạch vành
18
1.4.3. Nhiễu ảnh của IVUS
20
1.4.4. Phân tích hình ảnh IVUS
21
1.4.5. IVUS – Một công cụ hỗ trợ chẩn đoán bệnh động mạch vành
27
1.4.6. IVUS – Một công cụ hỗ trợ can thiệp bệnh động mạch vành
33
1.4.7. Hƣớng dẫn của ACC/ AHA/SCAI về siêu âm nội mạch vành
42
1.4.8. Hạn chế của siêu âm nội mạch vành
42
1.4.9. Biến chứng của thủ thuật siêu âm nội mạch vành
43
1.5. TÌNH HÌNH NGHIÊN CỨU TRONG VÀ NGOÀI NƢỚC
43
1.5.1. Tình hình nghiên cứu trên thế giới
43
1.5.2. Tình hình nghiên cứu ở Việt Nam
45
Chƣơng 2: ĐỐI TƢỢNG VÀ PHƢƠNG PHÁP NGHIÊN CỨU
46
2.1. ĐỐI TƢỢNG NGHIÊN CỨU
46
2.1.1. Tiêu chuẩn chọn bệnh
46
2.1.2. Tiêu chuẩn loại trừ
46
2.2. THỜI GIAN VÀ ĐỊA ĐIỂM NGHIÊN CỨU
46
2.3. PHƢƠNG PHÁP TIẾN HÀNH NGHIÊN CỨU
47
2.3.1. Thiết kế nghiên cứu
47
2.3.2. Quy trình nghiên cứu
47
2.3.3. Một số định nghĩa
57
2.3.4. Xử lý thống kê
60
2.3.5. Đạo đức nghiên cứu
61
Footer Page 4 of 258.
Header Page 5 of 258.
Chƣơng 3: KẾT QUẢ
62
3.1. ĐẶC ĐIỂM DÂN SỐ NGHIÊN CỨU
62
3.1.1. Đặc điểm dân số nghiên cứu
62
3.1.2. Yếu tố nguy cơ tim mạch
63
3.1.3. Phân loại mạch máu đƣợc khảo sát
64
3.2. KẾT QUẢ KHẢO SÁT SIÊU ÂM NỘI MẠCH CỦA NHÓM SANG
THƢƠNG HẸP TRUNG BÌNH TRÊN QCA
65
3.2.1. Đặc điểm hình thái mảng xơ vữa
65
3.2.2. Kết quả định lƣợng mảng xơ vữa
66
3.2.3. Mức độ hẹp mạch vành trên IVUS
68
3.2.4. So sánh mức độ hẹp mạch vành giữa phƣơng pháp siêu âm nội mạch
và chụp mạch vành cản quang
3.2.5. Kết quả khảo sát hiện tƣợng tái định dạng mạch vành
68
74
3.3. KẾT QUẢ KHẢO SÁT SIÊU ÂM NỘI MẠCH TRONG CAN THIỆP
MẠCH VÀNH
78
3.3.1. Vai trò của siêu âm nội mạch vành trƣớc đặt stent
78
3.3.2. Kết quả đặt stent đƣợc đánh giá bằng siêu âm nội mạch vành
79
3.3.3. Đánh giá sự biến dạng stent bằng siêu âm nội mạch vành
82
3.4. BIẾN CHỨNG THỦ THUẬT
84
Chƣơng 4: BÀN LUẬN
85
4.1. ĐẶC ĐIỂM DÂN SỐ NGHIÊN CỨU
85
4.2. VAI TRÒ CỦA SIÊU ÂM NỘI MẠCH TRONG ĐÁNH GIÁ TỔN
THƢƠNG ĐỘNG MẠCH VÀNH
89
4.2.1. Đánh giá hình thái mảng xơ vữa
89
4.2.2. Đánh giá kích thƣớc động mạch và lòng mạch tham khảo
91
4.2.3. Định lƣợng chiều dài sang thƣơng bằng siêu âm nội mạch so với
bằng QCA trên chụp mạch vành cản quang
Footer Page 5 of 258.
96
Header Page 6 of 258.
4.2.4. Đánh giá đƣờng kính, diện tích lòng mạch nhỏ nhất và mức độ hẹp
97
4.2.5. Hiện tƣợng tái định dạng mạch vành
109
4.3. ĐÁNH GIÁ KẾT QUẢ ĐẶT STENT
114
4.3.1. Vai trò của siêu âm nội mạch vành trƣớc và sau đặt stent
114
4.3.2. Vai trò của siêu âm nội mạch vành trong đánh giá biến dạng stent
121
4.4. BIẾN CHỨNG THỦ THUẬT
123
4.5. HẠN CHẾ CỦA NGHIÊN CỨU
125
KẾT LUẬN
126
DANH MỤC CÁC CÔNG TRÌNH NGHIÊN CỨU CỦA TÁC GIẢ
TÀI LIỆU THAM KHẢO
PHỤ LỤC
Phụ lục 1: Mẫu bệnh án nghiên cứu
Phụ lục 2: Danh sách bệnh nhân nghiên cứu
Phụ lục 3: Phiếu đồng ý thực hiện thủ thuật siêu âm nội mạch
Footer Page 6 of 258.
Header Page 7 of 258.
DANH MỤC CÁC CHỮ VIẾT TẮT
Chữ viết tắt
Nội dung
Tiếng Việt
BN
Bệnh nhân
CĐTN
Cơn đau thắt ngực
cs.
Cộng sự
ĐK
Đƣờng kính
ĐM
Động mạch
ĐMC
Động mạch chủ
ĐMV
Động vạch vành
DT
Diện tích
ĐTĐ
Điện tâm đồ
ĐTN
Đau thắt ngực
NMCT
Nhồi máu cơ tim
RLLP
Rối loạn lipid
RLVĐ
Rối loạn vận động
SAT
Siêu âm tim
TĐD
Tái định dạng
TMCB
Thiếu máu cục bộ
Footer Page 7 of 258.
Header Page 8 of 258.
Chữ viết tắt
Nội dung
Tiếng Anh
ACC
Hội Trƣờng Môn Tim Hoa Kỳ (American College of Cardiology)
AHA
Hiệp Hội Tim Hoa Kỳ (American Heart Association)
BMI
Chỉ số khối cơ thể (Body Mass Index)
CFR
Dự trữ lƣu lƣợng mạch vành (Coronary Flow Reserve)
Chụp mạch máu kỹ thuật số xóa nền
DSA
(Digital subtraction angiography)
FFR
Phân suất dự trữ lƣu lƣợng mạch vành (Fractional Flow Reserve)
IVUS
Siêu âm nội mạch (Intravascular Ultrasound)
LAD
Động mạch liên thất trƣớc (Left Anterior Descending)
LCx
Động mạch mũ (Left Circumflex)
MSCT
Chụp cắt lớp điện toán xoắn ốc đa lát cắt
(Multislice Spiral Computed Tomography)
PDA
Động mạch liên thất sau (Posterior Descending Artery)
PLA
Động mạch quặt ngƣợc thất (Posterior Lateral Artery )
PTCA
Can thiệp động mạch vành qua da
(Percutaneous Transluminal Coronary Angioplasty)
QCA
Phân tích định lƣợng sang thƣơng mạch vành
(Quantitative Coronary Analysis)
RCA
Động mạch vành phải (Right Coronary Artery)
SCAI
Hội tim mạch can thiệp
(Society for Cardiovascular Angiography and Interventions)
Footer Page 8 of 258.
Header Page 9 of 258.
DANH MỤC CÁC BẢNG
Nội dung
Trang
Bảng 1.1. Phân đoạn mạch vành theo nghiên cứu phẫu thuật mạch vành
7
Bảng 1.2. Các thử nghiệm đa trung tâm về MSCT-64 hệ động mạch vành
14
Bảng 1.3. Sự liên quan giữa IVUS và mô học thành động mạch vành
29
Bảng 1.4. Độ chính xác của IVUS trong phát hiện bóc tách mảng xơ vữa
30
Bảng 1.5. Độ chính xác của IVUS trong phát hiện huyết khối
30
Bảng 1.6. Tiên lƣợng biến cố tim mạch trong bệnh nhân hẹp thân chung
32
Bảng 2.7. Định nghĩa và phân loại mức độ tăng huyết áp theo JNC VII
57
Bảng 2.8. Định nghĩa và phân loại rối loạn lipid máu theo ATP III
58
Bảng 2.9. Phân loại chỉ số khối cơ thể
59
Bảng 3.10. Đặc điểm dân số nghiên cứu
63
Bảng 3.11. Yếu tố nguy cơ tim mạch
63
Bảng 3.12. Phân loại mạch máu đƣợc khảo sát
65
Bảng 3.13. Hình thái mảng xơ vữa trên siêu âm nội mạch
66
Bảng 3.14. Kết quả định lƣợng sang thƣơng xơ vữa trên IVUS
66
Bảng 3.15. Mức độ hẹp của sang thƣơng đƣợc đánh giá bằng IVUS
68
Bảng 3.16. Định lƣợng sang thƣơng bằng QCA và IVUS
69
Bảng 3.17. Tỉ lệ hẹp quan trọng trên IVUS
74
Bảng 3.18. Đặc trƣng dân số nghiên cứu trong hai nhóm tái định dạng
dƣơng và tái định dạng âm
75
Bảng 3.19. Tái định dạng và biểu hiện lâm sàng của bệnh động mạch vành
76
Footer Page 9 of 258.
Header Page 10 of 258.
Nội dung
Trang
Bảng 3.20. Đặc điểm định tính mảng xơ vữa trong hai nhóm tái định dạng
mạch vành
76
Bảng 3.21. Đặc điểm định lƣợng mảng xơ vữa ở hai nhóm tái định dạng
mạch vành
77
Bảng 3.22. So sánh kích thƣớc stent với kích thƣớc sang thƣơng đƣợc đo
bằng kỹ thuật QCA và IVUS
78
Bảng 3.23. Kết quả đặt stent mạch vành trên chụp mạch cản quang
79
Bảng 3.24. Kết quả đặt stent mạch vành khảo sát bằng IVUS
79
Bảng 3.25. Tỉ lệ đặt stent thành công theo tiêu chuẩn MUSIC
80
Bảng 3.26. Diện tích lòng stent tối thiểu sau can thiệp
80
Bảng 3.27. Mối liên quan giữa tỉ lệ đạt tiêu chuẩn MUSIC và các thông số
IVUS khác
81
Bảng 3.28. Kết quả siêu âm nội mạch sau nong bóng áp lực cao
82
Bảng 3.29. Mức độ bung stent đối xứng tại vị trí hẹp, đầu gần và xa của
stent
83
Bảng 3.30. Chỉ số lệch tâm tại vị trí hẹp, đầu gần và xa stent
83
Bảng 3.31. Kích thƣớc stent trên IVUS
84
Bảng 4.32. Tỉ lệ các yếu tố nguy cơ tim mạch trong một số nghiên cứu
87
Bảng 4.33. Độ chính xác trong chẩn đoán mức độ hẹp nặng chức năng
sang thƣơng mạch vành
102
Bảng 4.34. Độ chính xác trong tiên lƣợng sang thƣơng hẹp nặng chức
104
năng
Footer Page 10 of 258.
Header Page 11 of 258.
DANH MỤC CÁC HÌNH
Nội dung
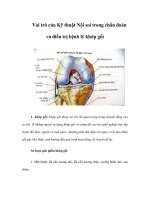
Hình 1.1. Các nhánh và các phân đoạn mạch vành
Trang
5
Hình 1.2. Hình ảnh ba lớp của thành động mạch vành trên siêu âm nội
mạch
8
Hình 1.3. Hình ảnh động mạch vành phải trên MSCT (A) và trên chụp
mạch cản quang (B)
13
Hình 1.4. Hình ảnh chụp cản quang động mạch vành trái (A) và phải (B)
16
Hình 1.5. Ba độ phân giải của IVUS: trục dọc, trục ngang và chu vi
18
Hình 1.6. Cấu tạo đầu dò cơ học
19
Hình 1.7. Cấu tạo đầu dò số
20
Hình 1.8. Hình ảnh mạch vành dƣới dạng các lát cắt theo trục ngang và
đƣợc tái tạo theo trục dọc
21
Hình 1.9. Hình ảnh 3 lớp động mạch vành bình thƣờng
23
Hình 1.10. Hẹp nhẹ chỗ chia đôi thân chung trên chụp mạch cản quang
nhƣng trên IVUS cho thấy mảng xơ vữa vôi hóa đáng kể với diện tích lòng
mạch < 5 mm2
28
Hình 1.11. Phân tích gộp các nghiên cứu IVUS về sự sống còn
33
Hình 1.12. Phân tích gộp các nghiên cứu IVUS về các biến cố tim mạch
34
Hình 1.13. Phân tích gộp các nghiên cứu IVUS về nguy cơ NMCT
34
Hình 1.14. Phân tích gộp các nghiên cứu IVUS về tỉ lệ tái tƣới máu mạch
vành
Footer Page 11 of 258.
35
Header Page 12 of 258.
Nội dung
Trang
Hình 1.15. Phân tích gộp các nghiên cứu IVUS về tỉ lệ tái hẹp trong stent
36
Hình 1.16. Các vấn đề gặp phải trên IVUS khi đặt stent
39
Hình 1.17 Tái hẹp trong stent lan tỏa: IVUS cho thấy sự tăng sản nội mạc
là nguyên nhân gây hẹp lòng mạch
41
Hình 1.18. Hệ thống máy chụp mạch máu kỹ thuật số xóa nền (A) và hệ
48
thống máy siêu âm nội mạch vành (B)
Hình 2.19. Kết quả QCA
49
Hình 2.20. Định nghĩa đoạn tham khảo và sang thƣơng
51
Hình 2.21. Hình ảnh 3 lớp bình thƣờng của động mạch vành
52
Hình 2.22. Phân loại mảng xơ vữa: mảng xơ vữa mềm (a), mảng xơ vữa
vôi hóa (b), mảng xơ vữa cứng hay dạng sợi (c), mảng xơ vữa hỗn hợp (d)
52
Hình 2.23. Hình ảnh huyết khối trƣớc (a) và sau (b) bơm thuốc cản quang
53
Hình 2.24. Mảng xơ vữa nguy hiểm: vỡ (a), loét (b), bao xơ mỏng với lõi
echo trống (c), và lệch tâm (d)
53
Hình 2.25. Các thông số đo trực tiếp trên thiết diện cắt ngang mạch vành
55
Hình 2.26. Mảng xơ vữa đồng tâm và lệch tâm
56
Hình 4.27. Hình ảnh lòng mạch trên chụp mạch cản quang cho kết quả hẹp
nặng ở góc chụp A, cho kết quả hẹp nhẹ ở góc chụp B nếu sang thƣơng
lệch tâm
Footer Page 12 of 258.
101
Header Page 13 of 258.
DANH MỤC CÁC BIỂU ĐỒ VÀ SƠ ĐỒ
Nội dung
Biểu đồ 3.1. Số yếu tố nguy cơ tim mạch trên một bệnh nhân
Trang
64
Biểu đồ 3.2. Sự liên quan về chiều dài sang thƣơng mạch vành giữa
phƣơng pháp IVUS và QCA
69
Biểu đồ 3.3. Sự chênh lệch về chiều dài sang thƣơng giữa phƣơng pháp
IVUS và QCA trên biểu đồ Bland-Altman
70
Biểu đồ 3.4. Sự liên quan về đƣờng kính lòng mạch nhỏ nhất giữa phƣơng
pháp IVUS và QCA
70
Biểu đồ 3.5. Sự chênh lệch về đƣờng kính lòng mạch nhỏ nhất giữa
phƣơng pháp IVUS và QCA trên biểu đồ Bland-Altman
71
Biểu đồ 3.6. Sự liên quan tuyến tính thuận về kích thƣớc động mạch vành
giữa phƣơng pháp IVUS và QCA
72
Biểu đồ 3.7. Sự chênh lệch về đƣờng kính lòng mạch tham khảo giữa
phƣơng pháp IVUS và QCA trên biểu đồ Bland-Altman
72
Biểu đồ 3.8. Sự liên quan về mức độ hẹp theo diện tích giữa phƣơng pháp
IVUS và QCA
73
Biểu đồ 3.9. Sự chệnh lệch về mức độ hẹp theo diện tích giữa phƣơng
pháp IVUS và QCA trên biểu đồ Bland-Altman
73
Sơ đồ 3.1. Sơ đồ các bƣớc tiến hành nghiên cứu
62
Footer Page 13 of 258.
Header Page 14 of 258.
1
ĐẶT VẤN ĐỀ
Ngày nay, bệnh tim mạch vẫn là nguyên nhân gây tử vong và tàn phế hàng
đầu tại các quốc gia phát triển. Tại các nƣớc đang phát triển, bệnh cũng có xu
hƣớng gia tăng. Dù có nhiều phƣơng pháp điều trị hữu hiệu nhƣng tử vong do bệnh
tim mạch vẫn còn cao, chiếm 34,2% số tử vong chung trên toàn thế giới mỗi năm
[119].
Tại Việt Nam, cũng nhƣ các quốc gia đang phát triển khác, tỉ lệ bệnh động
mạch vành đang tăng nhanh cùng với sự phát triển của nền kinh tế - xã hội và đang
trở thành một vấn đề thời sự. Theo thống kê của Viện Tim Mạch Việt Nam, tỉ lệ
bệnh động mạch vành tăng dần trong những năm gần đây. Trong các năm 1994,
1995, 1996, tỉ lệ này lần lƣợt là 3,4%, 5,0% và 6,0%; đến năm 2003 tỉ lệ này là
11,2%, năm 2005 là 18,8% và năm 2007 lên đến 24% [11]. Ở thành phố Hồ Chí
Minh, nếu năm 1988 có 313 trƣờng hợp nhồi máu cơ tim, thì chỉ sau bốn năm con
số này đã tăng lên đến 639 trƣờng hợp. Thống kê của Sở Y tế thành phố Hồ Chí
Minh cho thấy vào năm 2000 có khoảng 3.222 bệnh nhân bị nhồi máu cơ tim cấp
[7]. Theo thống kê của Lê Thị Thanh Thái và cs. tại BV C từ năm 1991 đến năm
1998 có 335 trƣờng hợp nhồi máu cơ tim cấp tử vong, chiếm tỉ lệ tử vong là 21%
[12]. Còn theo thống kê của Võ Quảng và cs. tại BV Thống Nhất Tp. Hồ Chí Minh,
từ năm 1986 đến năm 1996, có 149 trƣờng hợp nhồi máu cơ tim cấp tử vong, chiếm
tỉ lệ tử vong là 18,6% [9].
Nguyên nhân chính của bệnh động mạch vành là xơ vữa động mạch. Mảng xơ
vữa làm dày thành động mạch, xâm lấn dần vào trong lòng mạch gây hẹp khẩu
kính, dẫn đến giảm lƣu lƣợng dòng chảy gây triệu chứng thiếu máu cục bộ cơ tim.
Mảng xơ vữa cũng có thể bị rách, vỡ tạo điều kiện hình thành huyết khối gây bít tắc
lòng mạch, dẫn đến biến chứng nặng nề là nhồi máu cơ tim cấp. Có nhiều phƣơng
pháp đƣợc dùng để chẩn đoán bệnh động mạch vành, từ bệnh sử của cơn đau thắt
ngực, đến các xét nghiệm chẩn đoán không xâm lấn nhƣ điện tâm đồ, siêu âm, xạ
hình tƣới máu cơ tim, chụp cộng hƣởng từ, và các xét nghiệm chẩn đoán xâm lấn
Footer Page 14 of 258.
Header Page 15 of 258.
2
nhƣ chụp mạch cản quang qua da. Mỗi xét nghiệm đều có những ƣu và nhƣợc điểm
riêng. Chụp động mạch vành cản quang qua da đƣợc thực hiện đầu tiên vào năm
1957 và đƣợc xem là “tiêu chuẩn vàng” để chẩn đoán xơ vữa động mạch vành và
cung cấp những thông tin về giải phẫu cần thiết để đƣa ra những hƣớng điều trị phù
hợp nhƣ điều trị nội khoa, can thiệp động mạch vành hay phẫu thuật bắc cầu nối
chủ-vành. Tuy nhiên, chụp mạch vành cản quang có những hạn chế nhất định
[32],[175],[177],[213]. Phƣơng pháp này chỉ cho thấy hình ảnh lòng động mạch
vành khi đƣợc bơm đầy chất cản quang mà không cho thấy đặc điểm của thành
mạch cũng nhƣ đặc điểm của mảng xơ vữa. Trong khi xơ vữa động mạch là bệnh
của thành động mạch. Hơn nữa, chụp mạch vành cản quang có thể đánh giá mức độ
hẹp lòng mạch thấp hơn, nhất là đối với các sang thƣơng lệch tâm, do bản thân đoạn
mạch tham khảo dùng để đánh giá mức độ hẹp của đoạn sang thƣơng cũng không
hoàn toàn bình thƣờng vì xơ vữa động mạch vành thƣờng mang tính chất tổn
thƣơng lan tỏa. Ngoài ra, việc đánh giá mức độ hẹp, nhất là đối với sang thƣơng hẹp
trung bình, thay đổi đáng kể giữa các lần đọc đối với cùng một ngƣời đọc hay giữa
các ngƣời đọc khác nhau. Đối với nhóm sang thƣơng hẹp nhẹ có khuynh hƣớng
điều trị nội khoa; còn đối với sang thƣơng hẹp nặng, hƣớng tái tƣới mạch vành đƣợc
chỉ định. Tuy nhiên, nhóm sang thƣơng hẹp trung bình lại là nhóm gây khó khăn
cho việc quyết định hƣớng điều trị, điều trị nội khoa hay điều trị tái tƣới máu mạch
vành. Do vậy, cần có sự hỗ trợ của những yếu tố khác trên lâm sàng cũng nhƣ trên
chẩn đoán hình ảnh để có một quyết định phù hợp.
Đối với sang thƣơng mạch vành với mức độ hẹp trung bình đƣợc đánh giá trên
chụp mạch cản quang, hai kỹ thuật thƣờng đƣợc sử dụng trên lâm sàng để định
lƣợng chính xác mức độ hẹp có ảnh hƣởng quan trọng tới sự tƣới máu cơ tim hay
không là siêu âm nội mạch vành (IVUS) và đo phân suất dự trữ lƣu lƣợng mạch
vành (FFR). Trong thời điểm nghiên cứu này thực hiện, kỹ thuật đo phân suất dự
trữ lƣu lƣợng mạch vành chƣa đƣợc triển khai tại cơ sở nghiên cứu. Do vậy, chúng
tôi ứng dụng kỹ thuật siêu âm nội mạch để đánh giá các sang thƣơng hẹp trung bình
và ứng dụng kỹ thuật này trong can thiệp đặt stent mạch vành.
Footer Page 15 of 258.
Header Page 16 of 258.
3
Năm 1988, một kỹ thuật mới đƣợc phát triển là siêu âm nội mạch (IVUS:
IntraVascular UltraSound) với nhiều ƣu thế đã trở thành một công cụ hỗ trợ cho
chụp mạch máu trong chẩn đoán và điều trị can thiệp bệnh động mạch vành. Bằng
việc đƣa đầu dò siêu âm vào trong lòng mạch vành, siêu âm nội mạch cho hình ảnh
rõ nét và trung thực về lòng mạch, thành mạch và cấu trúc lân cận của động mạch
vành. Siêu âm nội mạch là một phƣơng pháp mới có độ chính xác cao và có thể tiến
hành lập lại đƣợc nhiều lần trong đánh giá cấu trúc thành động mạch vành và các
bệnh lý liên quan, cũng nhƣ sự thay đổi trƣớc và sau can thiệp bệnh động mạch
vành. Siêu âm nội mạch tái tạo hình ảnh mạch vành dƣới dạng các lát thiết diện cắt
ngang 3600 cũng nhƣ chiều dài đoạn mạch khảo sát nên đánh giá chính xác độ nặng,
chiều dài của sang thƣơng mà không bị giới hạn bởi góc nhìn, mạch máu không bị
chồng ảnh, hay bị rút ngắn nhƣ trong phƣơng pháp chụp mạch vành cản quang qua
da. Ngoài ra, siêu âm nội mạch giúp đánh giá chính xác cấu trúc thành mạch, đặc
điểm mảng xơ vữa. Các lợi ích trên rất hữu ích cho việc tiên lƣợng và lựa chọn giải
pháp điều trị thích hợp [55]. Siêu âm nội mạch với hình ảnh các thiết diện cắt ngang
qua stent mạch vành và mạch máu cho thấy rõ hình ảnh các mắt cáo stent, cũng nhƣ
việc đo đạc chính xác kích thƣớc giúp đánh giá kết quả trƣớc mắt đồng thời theo dõi
sự tái hẹp trong stent chính xác hơn.
Trên thế giới đã có các công trình nghiên cứu khẳng định khả năng vƣợt trội
của siêu âm nội mạch trong hỗ trợ chẩn đoán bệnh động mạch vành và các công
trình nghiên cứu chứng tỏ lợi ích của can thiệp động mạch vành dƣới sự hƣớng dẫn
của siêu âm nội mạch mang lại kết quả tối ƣu hơn can thiệp động mạch vành chỉ với
sự hƣớng dẫn của chụp mạch cản quang.
Tại Việt Nam, siêu âm nội mạch vành lần đầu tiên đƣợc triển khai vào năm
2007. Một vài nghiên cứu về sử dụng kỹ thuật này trong chẩn đoán, cũng nhƣ trong
điều trị bệnh động mạch vành đã đƣợc báo cáo với dân số nghiên cứu còn hạn chế.
Do vậy, chúng tôi tiến hành đề tài: “Ứng dụng siêu âm nội mạch trong chẩn đoán
và điều trị can thiệp bệnh động mạch vành”.
Footer Page 16 of 258.
Header Page 17 of 258.
4
Mục tiêu nghiên cứu
Chúng tôi tiến hành đề tài: “Ứng dụng siêu âm nội mạch trong chẩn đoán và
điều trị can thiệp bệnh động mạch vành” nhằm các mục tiêu sau đây:
I. Mục tiêu tổng quát:
Xác định giá trị của siêu âm nội mạch trong chẩn đoán sang thƣơng hẹp mạch
vành mức độ trung bình trên chụp mạch vành cản quang, cũng nhƣ lợi ích của kỹ
thuật này trong điều trị can thiệp đặt stent động mạch vành.
II. Mục tiêu cụ thể:
1. Phân tích khả năng của siêu âm nội mạch trong chẩn đoán mức độ hẹp và
bản chất của sang thƣơng mạch vành hẹp trung bình trên chụp mạch vành
cản quang bằng ống thông qua da.
2. Xác định vai trò ứng dụng của siêu âm nội mạch trong can thiệp bệnh động
mạch vành.
Footer Page 17 of 258.
Header Page 18 of 258.
5
Chƣơng 1
TỔNG QUAN TÀI LIỆU
1.1. GIẢI PHẪU HỆ ĐỘNG MẠCH VÀNH
1.1.1. Các nhánh của hệ động mạch vành
Hệ thống ĐMV thƣợng tâm mạc gồm ĐMV trái và ĐMV phải xuất phát từ các
lỗ nằm lần lƣợt ở xoang Valsalva trái và phải (Hình 1.1). Khoảng 50% trƣờng hợp
có thêm một ĐMV thứ ba [109].
Hình 1.1. Các nhánh và các phân đoạn mạch vành. LM: thân chung ĐM trái;
LAD: ĐM liên thất trƣớc; LCx: nhánh mũ; và RCA: ĐMV phải. (Nguồn: Austen
W.G. và cs. Circulation, 1975 [27]).
-
Thân chung động mạch vành trái
Thông thƣờng, thân chung ĐMV trái xuất phát từ xoang Valsalva trái với
chiều dài thay đổi từ 1 mm đến 25 mm và đƣờng kính lòng mạch ở ngƣời trƣởng
thành từ 2,0 mm đến 5,5 mm, trung bình là 4 mm. ĐM này đi phía sau của đƣờng ra
thất trái và chia đôi thành ĐMV liên thất trƣớc và ĐMV mũ. Thân chung ĐMV trái
thƣờng không cho nhánh bên. Hiếm khi không có thân chung ĐMV trái và khi đó,
ĐMV liên thất trƣớc và ĐMV mũ xuất phát từ hai lỗ riêng biệt.
-
Động mạch vành liên thất trước
Động mạch vành liên thất trƣớc sau khi đƣợc chia ra từ thân chung ĐMV trái
chạy dọc theo bề mặt thƣợng tâm mạc của rãnh liên thất trƣớc hƣớng về phía
Footer Page 18 of 258.
Header Page 19 of 258.
6
mỏm tim. ĐMV liên thất trƣớc dài từ 100 mm đến 130 mm, với ĐK lòng mạch từ
2,0 mm đến 5,0 mm, trung bình là 3,6 mm. Nói chung, ĐK của ĐMV liên thất trƣớc
nhỏ dần từ đoạn gần ra đến đoạn xa. Các nhánh chính của ĐMV liên thất trƣớc gồm
các nhánh vách và các nhánh chéo. Nhánh thất phải không thƣờng gặp trong tim
bình thƣờng.
-
Động mạch vành mũ
Động mạch vành mũ xuất phát từ thân chung ĐMV trái và đi trong rãnh nhĩ
thất sau trái hƣớng về phía rãnh liên thất sau. ĐMV mũ ƣu thế trong 15% các
trƣờng hợp và cho ra nhánh ĐMV liên thất sau từ đoạn xa của ĐMV mũ. Động
mạch vành mũ không ƣu thế thƣờng dài từ 60 mm đến 80 mm với ĐK lòng mạch từ
1,5 mm đến 5,5 mm, trung bình 3,0 mm. Sau khi cho ra các nhánh bờ tù, đoạn xa
của ĐMV mũ có khuynh hƣớng nhỏ dần. Các nhánh của ĐMV mũ thay đổi, có thể
bao gồm ĐM nút xoang gặp trong 40% đến 50% trƣờng hợp, nhánh mũ nhĩ trái,
nhánh bờ trƣớc bên, đoạn xa nhánh mũ, một hoặc nhiều nhánh bờ sau bên còn gọi là
nhánh bờ tù, và nhánh liên thất sau trong 10% đến 15% trƣờng hợp.
-
Động mạch vành trung gian
Nhánh trung gian xuất phát giữa ĐMV liên thất trƣớc và ĐMV mũ trong 30%
các trƣờng hợp, tạo thành dạng phân ba của thân chung ĐMV trái. ĐMV này tƣơng
tự với hoặc nhánh chéo hoặc nhánh bờ tù phụ thuộc vào đƣờng đi phía trƣớc hoặc
phía sau dọc theo mặt bên của thất trái.
-
Động mạch vành phải
ĐMV liên thất
trươc
Động mạch vành phải xuất phát từ xoang Valsalva phải và đi dọc theo rãnh
nhĩ thất phải, hƣớng về điểm tận của tim. Kích thƣớc của ĐM phải tỉ lệ nghịch với
kích thƣớc của ĐMV mũ. ĐMV phải ƣu thế dài từ 120 mm đến 140 mm trƣớc khi
chia thành ĐMV liên thất sau và nhánh nhĩ thất. Đƣờng kính lòng mạch của ĐMV
phải từ 1,5 mm đến 5,5 mm, trung bình là 3,2 mm và tƣơng đối không thay đổi cho
đến ngay trƣớc chỗ chia ra ĐMV liên thất sau. Nhánh đầu tiên của ĐMV phải
thƣờng là ĐMV chóp. Nhánh thứ hai là ĐM nút xoang nhĩ đến nút xoang. Đoạn
Footer Page 19 of 258.
Header Page 20 of 258.
7
giữa của ĐMV phải thƣờng cho từ một hoặc vài nhánh bờ nhọn có kích thƣớc trung
bình. ĐMV phải đi đến điểm tận của tim chia thành ĐM liên thất sau, ĐM nhĩ thất
và một hoặc nhiều nhánh sau bên phải. ĐM nút nhĩ thất xuất phát từ ĐM nhĩ thất tại
điểm tận của tim và đi lên phía trên.
1.1.2. Cách gọi tên theo nghiên cứu phẫu thuật mạch vành
Hiện nay, giải phẫu hệ ĐMV thƣờng theo phân loại và cách đặt tên của nghiên
cứu CASS (Coronary Artery Surgery Study) và đƣợc điều chỉnh trong nghiên cứu
BARI (Bypass Angioplasty Revascularization Investigator) [49]. Đây là cách phân
loại đƣợc thống nhất sử dụng hiện nay (Bảng 1.1).
Bảng 1.1. Phân đoạn mạch vành theo nghiên cứu phẫu thuật mạch vành
Số thứ tự
Vị trí
Số thứ tự
Vị trí
Số thứ tự
Vị trí
ĐMV phải
Thân chính ĐMV trái
ĐM mũ
1. ĐMV phải đoạn gần
11. Thân chính ĐMV trái
18. ĐM mũ đoạn gần
2. ĐMV phải đoạn giữa
Động mạch liên thất trƣớc
19. ĐM mũ đoạn xa
3. ĐMV phải đoạn xa
12. ĐM liên thất trƣớc đoạn gần
20. ĐM bờ tù một (OM1)
4. ĐM liên thất sau bên phải
13. ĐM liên thất trƣớc đoạn giữa
21. ĐM bờ tù hai (OM2)
5. ĐM rãnh nhĩ thất sau bên phải
14. ĐM liên thất trƣớc đoạn xa
22. ĐM bờ tù ba (OM 3)
6. ĐM sau bên phải, nhánh thứ nhất
15. Nhánh ĐM chéo một
23. ĐM rãnh nhĩ thất bên trái
7. ĐM sau bên phải, nhánh thứ hai
16. Nhánh ĐM chéo hai
24. ĐM sau bên trái, nhánh thứ nhất
8. ĐM sau bên phải, nhánh thứ ba
17. Nhánh vách ĐM liên thất trƣớc
25. ĐM sau bên trái, nhánh thứ hai
9. Nhánh vách của ĐM liên thất sau
26. ĐM sau bên trái, nhánh thứ ba
10. Nhánh bờ nhọn
27. ĐM liên thất sau bên trái
28. ĐM trung gian
29. Nhánh ĐM chéo ba
1.1.3. Đặc điểm mô học của động mạch vành bình thƣờng
Cấu trúc cơ bản của thành ĐMV cũng giống nhƣ tất cả các ĐM khác. Thành
ĐMV gồm 3 lớp đồng tâm riêng biệt: lớp áo trong, lớp áo giữa và lớp áo ngoài
[162].
Footer Page 20 of 258.
Header Page 21 of 258.
-
8
Lớp áo trong
Lớp áo trong bao gồm 1 lớp các tế bào nội mạc, 1 lớp dƣới nội mạc chứa mô
liên kết và các tế bào cơ trơn. Các tế bào nội mạc sắp xếp theo chiều dọc và nối kết
với nhau bởi các chỗ nối kín và các chỗ nối hở. Các tế bào nội mạc có một số chức
năng chuyển hóa và chức năng nội tiết quan trọng ở cả trạng thái bình thƣờng cũng
nhƣ trong các bệnh lý khác nhau.
Hình 1.2. Hình ảnh ba lớp của ĐMV trên siêu âm nội mạch và trên mô học.
Intima: lớp áo trong; Media: lớp áo giữa; Adventitia: lớp áo ngoài; Lumen: lòng
mạch; IVUS: ống thông siêu âm nội mạch. (Nguồn: Chou T.M. và cs. Grossman’s
cardiac catheterization, angiography, and intervention, 2000 [162]).
-
Lớp áo giữa
Lớp áo giữa bao gồm các sợi mô liên kết và nhiều lớp tế bào cơ trơn, lên đến
40 lớp tế bào cơ trơn sắp xếp theo hình vòng tròn hoặc theo hình xoắn ốc. Độ dày
lớp áo giữa từ 125 µm đến 350 µm, trung bình là 200 µm. Lớp áo giữa đƣợc tách ra
với lớp áo ngoài bởi màng đàn hồi ngoài. Màng này đƣợc cấu tạo bởi các lớp elastin
không liên tục và mỏng hơn màng đàn hồi trong. Dính sát với bờ ngoài cùng của
màng đàn hồi ngoài là các sợi trục thần kinh không myelin hóa.
Footer Page 21 of 258.
Header Page 22 of 258.
-
9
Lớp áo ngoài
Lớp áo ngoài bao gồm các mô sợi đƣợc bao quanh bởi mạch của mạch, thần
kinh và các mạch bạch huyết. Các bó collagen bao quanh đƣợc sắp xếp chủ yếu
theo chiều dọc. Hƣớng của các sợi collagen và sự vững chắc lỏng lẻo tƣơng đối của
lớp áo ngoài cho phép thay đổi liên tục ĐK mạch vành. Độ dày của lớp áo ngoài từ
300 µm đến 500 µm.
1.2. ĐẠI CƢƠNG VỀ BỆNH ĐỘNG MẠCH VÀNH
1.2.1. Dịch tễ học bệnh động mạch vành
Mặc dù có sự tiến bộ về kỹ thuật y tế trong việc chẩn đoán cũng nhƣ việc điều
trị bệnh động mạch vành trong hơn 25 năm qua, tỉ lệ tử vong đã giảm nhiều và chất
lƣợng cuộc sống của ngƣời bệnh cũng đƣợc cải thiện, nhƣng bệnh ĐMV vẫn chiếm
một tỉ lệ khá lớn.
Bệnh ĐMV là một trong những nguyên nhân gây tử vong hàng đầu ở các nƣớc
phát triển [119]. Trong năm 2005, cứ 100.000 trƣờng hợp tử vong trên thế giới thì
có 2.879 tử vong do bệnh tim mạch. Tại Mỹ, cứ 2 trong 3 ngƣời nam và 1 trong 2
ngƣời nữ sau 40 tuổi thì có nguy cơ mắc bệnh động mạch vành [119]. Tại Châu Âu,
theo Tổ chức Y tế thế giới, hằng năm có đến 600.000 bệnh nhân tử vong do bệnh
động mạch vành và ƣớc tính tỉ lệ mới mắc bệnh động mạch vành trong dân số từ
3,5% đến 4,1%. Còn ở một số nƣớc Châu Á nhƣ Trung Quốc là 8,6%, Ấn Độ là
12,5% và các nƣớc Châu Á khác là 8,3%.
Tại các nƣớc đang phát triển nhƣ Việt Nam, chƣa có thống kê cụ thể nhƣng
bệnh có xu hƣớng tăng lên rõ rệt do mô hình bệnh tật thay đổi. Bệnh động mạch
vành đang trở thành một gánh nặng cho sức khỏe cộng đồng ở nƣớc ta. Theo thống
kê của Viện Tim Mạch Việt Nam, tỉ lệ bệnh động mạch vành tăng dần trong những
năm gần đây. Trong năm 2003, tỉ lệ này là 11,2%, năm 2005 là 18,8% và năm 2007
lên đến 24% [11]. Ở thành phố Hồ Chí Minh, nếu năm 1988 có 313 trƣờng hợp
nhồi máu cơ tim, thì chỉ sau bốn năm con số này đã tăng lên đến 639 trƣờng hợp.
Footer Page 22 of 258.
Header Page 23 of 258.
10
Thống kê của Sở Y tế thành phố Hồ Chí Minh cho thấy vào năm 2000 có khoảng
3.222 bệnh nhân bị nhồi máu cơ tim cấp [7].
1.2.2. Nguyên nhân bệnh động mạch vành
Có nhiều nguyên nhân bệnh lý tác động lên ĐMV gây thiếu máu cục bộ cơ
tim, trong đó, 90% là do xơ vữa ĐMV với mảng xơ vữa làm bít hẹp lòng ĐMV,
10% còn lại là do một số bệnh lý hiếm gặp không gây xơ vữa ĐMV nhƣ do viêm
ĐMV, do thuyên tắc ĐMV, dị dạng ĐMV, do bóc tách ĐM chủ, do bệnh van ĐM
chủ, do chấn thƣơng ngực hay do co thắt mạch vành [139].
Xơ vữa ĐMV xảy ra rất sớm, bắt đầu từ năm 20 tuổi. Bệnh thƣờng xuất hiện ở
những ĐM có kích thƣớc trung bình nhƣ ĐMV, ĐM cảnh, ĐM thân nền, ĐM cột
sống, ĐM chi dƣới và ở những ĐM lớn hơn nhƣ ĐM chủ, ĐM chậu và ĐM thận.
Thành phần chính của mảng xơ vữa ĐM gồm các tế bào mà chủ yếu là tế bào cơ
trơn thành ĐM và chất béo với đa số ở bên ngoài tế bào hình thành nên bao xơ và
lõi hoại tử.
Sự tiến triển của mảng xơ vữa ĐM nói chung và xơ vữa ĐMV nói riêng,
thƣờng chậm trong nhiều năm. Đây là quá trình thuận nghịch - tích tụ rồi lại tan
biến đi, rồi lại tích tụ, nhƣng nếu tích nhiều hơn tan thì sự tích tụ cứ tăng tiến mãi
theo thời gian đến một ngƣỡng nào đó và gặp điều kiện thuận lợi thì không còn tiềm
tàng nữa mà sẽ gây ra hậu quả trên lâm sàng.
1.2.3. Biểu hiện của bệnh động mạch vành
Phổ lâm sàng của bệnh ĐMV hay tim thiếu máu cục bộ thay đổi rộng, từ cơn
đau thắt ngực ổn định, đến đau thắt ngực không ổn định, hay nhồi máu cơ tim cấp
có ST chênh lên hay không chênh lên [71]. Thậm chí, bệnh có thể không có biểu
hiện lâm sàng gọi là thiếu máu cơ tim yên lặng. Biểu hiện lâm sàng chính của bệnh
là đau ngực, đôi khi một số bệnh nhân không đau ngực mà có các triệu chứng tƣơng
đƣơng đau ngực nhƣ khó thở.
Footer Page 23 of 258.
Header Page 24 of 258.
11
Mảng xơ vữa ĐM lớn dần gây hẹp lòng ĐMV, làm giảm tƣới máu vùng cơ tim
liên quan. Nếu hẹp trên 70% ĐK lòng mạch vành, bệnh nhân sẽ có cơn đau thắt
ngực khi gắng sức, gọi là đau thắt ngực ổn định. Nếu hẹp trên 90% ĐK lòng mạch,
bệnh nhân sẽ đau ngực ngay cả khi nghỉ ngơi, tức gây cơn đau thắt ngực không ổn
định. Và nếu tắc hoàn toàn lòng mạch sẽ gây nhồi máu cơ tim cấp. Tuy nhiên, trên
50% trƣờng hợp hội chứng mạch vành cấp xảy ra trên sang thƣơng hẹp dƣới 50%
ĐK lòng mạch. Trong trƣờng hợp này, mảng xơ vữa ĐM nguy hiểm bị nứt hay vỡ
kích thích tạo cục máu đông gây tắc hoàn toàn hay không hoàn toàn lòng ĐM [114].
Ngoài ra, sự co thắt ĐM trên nền mảng xơ vữa gây hẹp nhẹ đến trung bình lòng
mạch cũng là nguyên nhân tạm thời làm cho lòng mạch hẹp nặng hơn và gây triệu
chứng trên lâm sàng. Đôi khi, sự co thắt này kéo dài đủ gây nhồi máu cơ tim cấp
[36].
1.2.4. Các xét nghiệm chẩn đoán bệnh động mạch vành
Các xét nghiệm để chẩn đoán bệnh ĐMV bao gồm các xét nghiệm không xâm
lấn nhƣ điện tâm đồ, siêu âm tim, xạ hình tim, chụp cắt lớp điện toán cộng hƣởng
từ và các xét nghiệm xâm lấn nhƣ chụp mạch vành, siêu âm nội mạch vành, nội soi
ĐMV [114]. Cho đến ngày nay, chụp mạch vành vẫn đƣợc xem là tiêu chuẩn vàng
để chẩn đoán bệnh động mạch vành. Tuy vậy, để đánh giá chính xác tổn thƣơng
thành mạch, siêu âm nội mạch vành đƣợc xem nhƣ là một phƣơng tiện có vai trò
quan trọng.
1.2.5. Điều trị bệnh động mạch vành
Mục tiêu chính của điều trị bệnh ĐMV là giảm triệu chứng cơ năng để tăng
chất lƣợng cuộc sống và phòng ngừa biến chứng nhồi máu cơ tim và tử vong nhằm
kéo dài đời sống.
Điều trị nội khoa: Các thuốc có hiệu quả giảm triệu chứng đau ngực bao
gồm thuốc chặn thụ thể beta giao cảm, nitrate và ức chế kênh canxi. Các thuốc đã
đƣợc nghiên cứu có khả năng cải thiện tiên lƣợng của bệnh nhân là aspirin, statins
và ức chế men chuyển.
Footer Page 24 of 258.
Header Page 25 of 258.
12
Tái tƣới máu mạch vành: Phẫu thuật bắc cầu ĐMV bằng sử dụng ĐM vú
trong, ĐM quay, hay tĩnh mạch hiển trong để tạo dòng máu từ ĐM chủ vƣợt qua
chỗ nghẽn nối với ĐMV tới nuôi cơ tim.
Can thiệp động mạch vành qua da: Nong ĐMV bằng bóng hay đặt stent
mạch vành là kỹ thuật có biến chứng thủ thuật thấp, thời gian nằm viện ngắn hơn
phẫu thuật bắc cầu mạch vành.
1.3. CÁC PHƢƠNG PHÁP ĐÁNH GIÁ HÌNH ẢNH HỌC MẠCH VÀNH
Các xét nghiệm hình ảnh học có vai trò quan trọng trong việc chẩn đoán xơ
vữa mạch vành. Một số phƣơng pháp hình ảnh dùng để chẩn đoán xơ vữa mạch
vành đã và đang đƣợc ứng dụng với kỹ thuật ngày càng cải tiến về chất lƣợng hình
ảnh cũng nhƣ độ chính xác.
1.3.1. Chụp cắt lớp điện toán xoắn ốc đa lát cắt
Một trong các thách thức trong chẩn đoán hình ảnh mạch vành là sự di động
của tim. Kỹ thuật chụp cắt lớp điện toán đầu tiên với đầu đèn cố định dƣới dạng
chụp cắt lớp bằng chùm tia điện tử đã cho một độ phân giải theo thời gian rất tốt
(50 - 100ms), nhƣng độ phân giải theo không gian kém và thời gian quét còn dài
(> 20 giây). Kỹ thuật này đƣợc sử dụng chủ yếu để đánh giá sự vôi hóa mạch vành
[18]. Ngày nay, hệ thống máy chụp cắt lớp điện toán xoắn ốc 64 lát cắt (MSCT-64)
đã cải thiện chất lƣợng hình ảnh về độ phân giải không gian và thời gian nhƣng vẫn
đòi hỏi phải có một nhịp tim ổn định < 65 nhịp/phút, giữ hơi thở < 10 giây và
khoảng 5 nhịp tim để có thể ghi lại toàn bộ tim. Với hệ thống MSCT mới hơn, toàn
bộ hình ảnh tim có thể đƣợc ghi nhận chỉ trong một chu chuyển tim và không cần
phải khống chế nhịp tim < 65 nhịp/phút (Hình 1.3).
MSCT đã tái tạo hình ảnh ĐMV trong không gian 3 chiều gần giống với hình
ảnh giải phẫu đại thể ĐMV, cung cấp một cách chính xác các mốc giải phẫu trong
trái tim. Nó định vị đƣờng đi của ĐMV trái, ĐMV phải và mối liên hệ với cấu trúc
xung quanh. ĐMV sẽ đƣợc quan sát toàn bộ trong không gian 3 chiều, cũng nhƣ có
thể đƣợc quan sát qua thiết diện cắt ngang.
Footer Page 25 of 258.