KẾT QUẢ điều TRỊ PHẪU THUẬT máu tụ dưới MÀNG CỨNG mạn TÍNH ở NGƯỜI BỆNH TRÊN 70 TUỔI tại BỆNH VIỆN VIỆT đức
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (1.61 MB, 52 trang )
B GIO DC V O TO
B Y T
TRNG I HC Y H NI
PHONEVILAY SIHALATH
KếT QUả ĐIềU TRị PHẫU THUậT MáU Tụ
DƯớI MàNG CứNG MạN TíNH ở NGƯờI BệNH
TRÊN 70 TUổI TạI BệNH VIệN VIệT ĐứC
CNG LUN VN THC S Y HC
H NI 2019
B GIO DC V O TO
B Y T
TRNG I HC Y H NI
PHONEVILAY SIHALATH
KếT QUả ĐIềU TRị PHẫU THUậT MáU Tụ
DƯớI MàNG CứNG MạN TíNH ở NGƯờI BệNH
TRÊN 70 TUổI TạI BệNH VIệN VIệT ĐứC
Chuyờn ngnh : Ngoi khoa
Ma sụ
: 8720104
CNG LUN VN THC S Y HC
Ngi hng dn khoa hc:
PGS.TS. Dng i H
H NI 2019
DANH MỤC CÁC CHỮ VIẾT TẮT
ALTS
: Áp lực trong sọ
CHT
: Cộng hưởng từ
CLVT
: Cắt lớp vi tính
CTSN
: Chấn thương sọ não
DMC
: Dưới màng cứng
DNT
: Dịch não tủy
GCS1
: Glasgow coma scale lúc vào viện
GCS2
: Glasgow coma scale sau mổ
GOSE
: Glasgow outcome scale extended
HSLT
: Hồ sơ lưu trữ
TNGT
: Tai nạn giao thông
TNLD
: Tai nạn lao đông
TNSH
: Tai nạn sinh hoạt
MỤC LỤC
DANH MỤC BẢNG
DANH MỤC HÌNH
7
ĐẶT VẤN ĐỀ
Máu tụ dưới màng cứng (DMC) mạn tính là một tập hợp dịch và máu cũ
có vỏ bọc nằm ở khoang DMC tức là nằm ở giữa màng cứng và màng nhện,
được chẩn đoán từ tuần lễ thứ ba sau chấn thương. Máu tụ dưới màng cứng
mạn tính đã được đề cập đến từ lâu trong các y văn. Năm 1875, Virchow là
người đầu tiên mô tả bệnh này ông cho rằng đó là do bệnh lý của màng
cứng[1]. Năm 1914 Trotter cho rằng chấn thương sọ não là nguyên nhân của
máu tụ dưới màng cứng mạn tính và nguồn gôc của máu tụ là do tổn thương
tĩnh mạch đổ vào xoang tĩnh mạch dọc trên[2].
Nhóm bệnh nhân cao tuổi chiếm tỷ lệ không lớn trong tổng sô bệnh nhân
chấn thương sọ não (phần lớn bệnh nhân chấn thương sọ não ở độ tuổi 18-45).
Tuy nhiên, nhóm bệnh nhân này chiếm tỷ lệ tử vong và di chứng rất cao,
khoảng 1% tử vong ở người cao tuổi là do chấn thương sọ não, bệnh nhân cao
tuổi chiếm khoảng 5-15% bệnh nhân chấn thương sọ não. Tỷ lệ người cao
tuổi bị chấn thương sọ não thấp hơn so với trẻ em và lứa tuổi trưởng thành.
Nguyên nhân chủ yếu gây chấn thương sọ não ở người cao tuổi là ngã, bệnh
nhân ngã tại nhà, ngã khi đi cấu thang, ngã khi đi bộ, trượt chân...[3]. Nhiều
nghiên cứu cho thấy tỷ lệ tử vong và di chứng ở nhóm bệnh nhân cao tuổi lớn
gấp 2 lần ở nhóm bệnh nhân trẻ[4],[5].
Triệu chứng lâm sàng sớm của máu tụ dưới màng cứng mạn tính ở người
cao tuổi, không đặc hiệu, phần lớn có nguyên nhân chấn thương nhẹ, nhiều
khi bệnh nhân không chú ý hoặc không xác định rõ. Chẩn đoán lâm sàng khó,
thầy thuôc đa khoa dễ nhầm với bệnh lý nội thần kinh mà bỏ sót một bệnh
phải mổ như rôi loạn tâm thần, tai biến mạch máu não, u não. Ngày nay máy
chụp cắt lớp vi tính là phương tiện chẩn đoán hình ảnh để chẩn đoán xác định
máu tụ DMC mạn tính rất hiệu quả, hiện đã có ở một sô bệnh viện địa
8
phương, có nhiều thuận lợi hơn cho chẩn đoán. Mổ máu tụ DMC mạn tính ở
người cao tuổi bằng phương pháp dẫn lưu máu tụ qua một hoặc hai lỗ khoan
sọ, bơm rửa đang được ứng dụng phổ biến trong nước cũng như trên thế giới.
Máu tụ DMC mạn tính có kết quả sau mổ thường là rất tôt nhưng nếu không
được chẩn đoán và điều trị kịp thời, khi khôi máu tụ quá lớn gây chèn ép não
sẽ tăng thêm những thương tổn thứ phát, có thể dẫn đến tử vong hoặc để lại di
chứng nặng nề, ảnh hưởng đến sức khỏe sau này của bệnh nhân và đến lao
động xã hội.
Tình hình chấn thương sọ não đang ngày càng gia tăng, bệnh nhân bị
máu tụ DMC mạn tính cũng ngày càng nhiều hơn do nguyên nhân chấn
thương cũng như bệnh lý. Nghiên cứu về đặc điểm lâm sàng, chẩn đoán hình
ảnh và kết quả phẫu thuật máu tụ DMC mạn tính là cần thiết góp phần cho
công tác đào tạo, cũng như làm cơ sở triển khai phẫu thuật này ở tuyến tỉnh,
nơi đã có đủ điều kiện về gây mê hồi sức, có máy chụp CLVT và có bác sỹ
được đào tạo về mổ thần kinh. Đã có những đề tài nghiên cứu về máu tụ
DMC mạn tính, tuy nhiên chưa được đầy đủ và toàn diện vì những lý do đó
chúng tôi thực hiện đề tài:
Đề tài: “Kết quả điều trị phẫu thuật máu tụ dưới màng cứng mạn tính
ở người bệnh trên 70 tuổi tại bệnh viện Việt Đức”
Nhằm 2 mục đích:
1.
Mô tả đặc điểm lâm sàng, chẩn đoán hình ảnh máu tụ dưới màng
2.
cứng mạn tính ở người bệnh trên 70 tuổi.
Kết quả điều trị phẫu thuật máu tụ dưới màng cứng mạn tính ở người
bệnh trên 70 tuổi.
9
Chương 1
TỔNG QUAN TÀI LIỆU
1.1. Vài nét về lịch sử nghiên cứu máu tụ dưới màng cứng mạn tính
1.1.1. Nghiên cứu trên thế giới
Nghiên cứu về chấn thương sọ não đã có lịch sử lâu đời. Hypocrate (460377 trước công nguyên) đã nguyên cứu về chảy máu nội sọ do CTSN[6]. Năm
1857, Virchow đã nghiên cứu máu tụ DMC mạn tính. Ông là người đầu tiên
mô tả bệnh này ông cho rằng đó là do bệnh lý của màng cứng, tồn tại độc lập
và là nguyên nhân duy nhất của máu tụ mạn tính, giả thuyết của Virchow dựa
trên sự quan sát khi phẫu thuật thấy bao máu tụ và màng cứng dày lên từ đó
ông cho rằng căn nguyên của bệnh là do viêm nhiễm và ông gọi đó là bệnh
dày màng não gây chảy máu nội tại[1],[2],[7].
Giả thuyết của Virchow tổn tại gần một thế kỷ, mãi đến thể kỷ XIX các
tác giả nghiên cứu về giải phẫu bệnh của bao máu tụ, qúa trình sinh bệnh và
bệnh nguyên của máu tụ DMC mạn tính như Trotter (1914) [2],[8], Link và
Schleussing (1955), Christensen (1956), gần đây là Ito và cộng sự (1976) [9].
Đến những năm thập kỷ 1960, Wustner, Kraulant và cộng sự nghiên cứu quá
trình chảy máu bằng cách đánh dấu hồng cầu bằng Cr51, phân tích dịch sinh
hóa máu tụ, dùng kính hiển vi điện tử xem xét cấu trúc bao máu tụ đã bác bỏ
hoàn toàn giả thuyết của Virchow [1]. Máu tụ DMC mạn tính ở người lớn có
tiền sử chấn thương theo Fogelholm và Heiskanen (1975) [10] là 71%.
Nguyên nhân chấn thương sọ não ở người cao tuổi là đi bộ chiếm tỷ lệ khá
cao. Nhiều bệnh nhân cao tuổi bị chấn thương sọ não do ngã khi đi bộ, đi cấu
thang trong nhà tắm hoặc đi bộ trên đường nhưng va chạm với xe đạp, xe
máy, ô tô. Một trong những lý do người cao tuổi dễ bị ngã hơn do một sô
bệnh như nhìn mờ (đục thủy tinh thể), tai nghe kém, run chân, Parkison, sa sút
10
trí tuệ...[3]. Cho đến nay về bệnh nguyên và bệnh sinh của máu tụ DMC mạn
tính, các tác giả nghiên cứu bệnh này đều cho là có nguyên nhân chấn thương,
máu tụ DMC mạn tính là hậu quả của sự chảy máu vào khoang dưới màng cứng,
nguồn chảy máu thường là do vết rách của tĩnh mạch đổ vào xoang tĩnh mạch
dọc trên, tĩnh mạch chạy trực tiếp từ vỏ não tới màng cứng (Veins Pont).
Máu tụ DMC mạn tính cũng có thể không có nguyên nhân chấn thương
mà lại là biến chứng bất thường của mạch máu hoặc rôi loạn đông máu. Bret
P và cộng sự (1976) [11] cũng mô tả 22 trường hợp dùng thuôc chông đông
máu kéo dài gây máu tụ DMC mạn tính.
Về lâm sàng của máu tụ DMC mạn tính, Skalyanaman (1996) [2],
Asghar M, Adhiyaman V (2002) [12] cũng như một sô tài liệu y học kinh điển
khác đã mô tả với các triệu chứng rất âm thầm, đa dạng [13],[14],[15]. Các
tác giả nhấn mạnh hội chứng tăng áp lực nội sọ, các triệu chứng của não bị
chèn ép cục bộ do khôi choán chỗ. Đau đầu là dấu hiệu đầu tiên xuất hiện một
thời gian sau chấn thương. Fogelholm và Heiskanen (1975) [10] đã chứng
minh có ảnh hưởng của tuổi người bệnh đến triệu chứng, hội chứng và độ dày
của khôi máu tụ DMC mạn tính.
Về cận lâm sàng. Egas Moniz tìm ra phương pháp chụp động mạch não
năm 1927. Phương pháp này đã sớm được áp dụng trong chẩn đoán máu tụ
DMC mạn tính, Loew (1960), Pirker (1965), Leeds và cộng sự (1968) [16]
đều đã nhấn mạnh giá trị chẩn đoán của phương pháp này dựa vào hình ảnh
của khoảng vô mạch và hình ảnh di lệch của các động mạch não.
Năm 1970 chụp cắt lớp vi tính được đưa vào sử dụng trong chẩn đoán
chấn thương sọ não, chụp cắt lớp vi tính là phương tiện chẩn đoán hình ảnh
hiện đại có giá trị, được chọn để chẩn đoán xác định và theo dõi diễn biến sau
mổ máu tụ DMC mạn tính [17],[18],[19]. Ngày nay cộng hưởng từ cũng được
11
chỉ định rộng rãi trong chẩn đoán xác định và chẩn đoán phân biệt máu tụ
DMC mạn tính với các bệnh lý khác [20],[21].
Về điều trị: Mổ mở rộng hộp sọ, lấy bỏ bao máu tụ là phương pháp đầu
tiên được thực hiện để điều trị máu tụ DMC mạn tính. Năm 1975 Negron và
cộng sự [22] đã báo cáo 5 trường hợp mổ thành công máu tụ DMC mạn tính
bằng phương pháp chọc hút máu tụ qua một lỗ khoan sọ, có dẫn lưu sau mổ.
Các đề tài nghiên cứu gần đây điều trị ngoại khoa máu tụ DMC mạn tính chủ
yếu là mổ dẫn lưu máu tụ [17],[23].
1.1.2. Các nghiên cứu trong nước
Hà Kim Trung (1986) [16] trong luận văn nội trú các bệnh viện "Đánh
giá kết quả chẩn đoán và điều trị máu tụ mạn tính dưới màng cứng trong 10
năm (1976 - 1985)”. Trên 31 bệnh án mô tả lâm sàng từ lúc bệnh nhân vào
viện, đáng lưu ý là các chẩn đoán của tuyến trước đều không chẩn đoán là
máu tụ DMC mạn tính, mà chẩn đoán là u não (10/31 ca), tăng áp lực trong
sọ (6/31 ca). Tác giả cũng đã thông kê phân tích kết quả của 3 phương pháp
phẫu thuật máu tụ DMC mạn tính tại bệnh viện Việt Đức trước năm 1986 một
là mở hộp sọ lấy bỏ bao máu tụ, hai là hút và dẫn lưu máu tụ qua 2 lỗ khoan
sọ, ba là khoan 1 lỗ xương sọ vùng đỉnh bên có máu tụ, gặm rộng lỗ khoan
chừng 2 cm đường kính mở bao ngoài hút máu tụ và mở bao trong cho thông
với khoang dưới nhện.
Trong những năm gần đây, nhiều tác giả nghiên cứu về máu tụ DMC
mạn tính như Kiều Đình Hùng (1998) [24] tại bệnh viện Việt Đức, Nguyễn
Quang Bài và cộng sự (1999) [25] tại bệnh viện Xanh Pôn, Nguyễn Ngọc Bá
và cộng sự (1999) [26] tại bệnh viện ĐÀ Nẵng, Nguyễn Trọng Hiếu và cộng
sự (2002) [27] tại bệnh viện Chợ Rẫy, Đỗ Việt Hằng và cộng sự (2002) [28]
tại bệnh viện Trung ương quân đội 108, Đồng Văn Hệ và Nguyễn Thị Vân
Bình (2009) [29] tại bệnh viện Việt Đức, Đồng Văn Hệ và Hoàng Hoa Quỳnh
12
(2010) [30] tại bệnh viện Việt Đức, đều nghiên cứu đặc điểm lâm sàng, chẩn
đoán xác định bằng kết quả chụp CLVT, có kết quả điều trị gần là tôt, phục
hồi tri giác và vận động hơn 90%. Biến chứng có thể xẩy ra là máu tụ ngoài
màng cứng, máu tụ dưới màng cứng, tràn khí não sau mổ, dò dịch não tuỷ qua
vết mổ. Tái phát sau mổ máu tụ DMC mạn tính, theo các tác giả có tỉ lệ từ 0%
đến 6,4% [31]. Lưu Đình Hùng (2001) [32] đã nghiên cứu đặc điểm hình ảnh
CLVT của máu tụ DMC mạn tính. Kết quả nghiên cứu của các tác giả đã góp
phần vào chẩn đoán và điều trị máu tụ DMC mạn tính có hiệu quả hơn.
1.2. Giải phẫu sọ não
1.2.1. Da và tổ chức dưới da
Bao phủ cả vòm sọ là da và tổ chức dưới da gồm có bôn lớp. Từ trong ra
ngoài bao gồm: màng xương, cân Galea, lớp tổ chức dưới da và da đầu.
Những thành phần này có thể bị tổn thương từng phần hoặc hoàn toàn trong
chấn thương sọ não. Cân Galea rất quan trọng trong phẫu thuật sọ não.
1.2.2. Xương sọ
Xương sọ được chia thành ba phần:
Vòm sọ gồm có: xương trán, xương chẩm, 02 xương đỉnh, 02 xương thái
dương liên kết với nhau bởi các khớp xương, xương vòm sọ có ba bản ngoài
trong và giữa, có lớp xôp nhiều mạch máu. Mặt trong xương đỉnh và xương
thái dương có các rãnh của động mạch màng não giữa.
Nền sọ có ba tầng trước, giữa và sau, cấu trúc không đều chỗ đặc chỗ xôp.
+
Tầng trước: liên quan với hôc mắt nên khi vỡ tầng trước gây ra máu tụ quanh hôc
+
mắt (dấu hiệu đeo kính râm) hoặc là chảy máu, dịch não tủy qua mũi.
Tầng giữa: nền sọ giữa là hô yên, phí trước có rãnh thị giác, hai bên có xoang
hang, hai bên xoang hang là khe bướm và hô thái dương có núm và khe rãnh
của mạch máu đi qua.
13
+
Tầng sau: giữa có loang nền và lỗ chẩm, mào chẩm. Ụ chẩm trong liên quan
với ngã tư Herophile. Hai bên là hô tiểu não, nếu vỡ xương vùng ụ chẩm là
rách tĩnh mạch bên gây chảy máu rất đự đội.
1.2.3. Màng não
Có ba lớp bọc liên tục mặt ngoài não. Từ ngoài vào trong có màng cứng,
màng nhện và màng nuôi tạo nên các khoang màng cứng, dưới màng cứng và
khoang dưới nhện.
Màng cứng: Màng cứng bao phủ mặt trong của hộp sọ, màng cứng dính
liền sát vào côt mạc, nhất là ở các đường khớp, các lỗ hay khe của nền sọ, trừ
vùng Gérard Marchant màng cứng rất dễ bóc tách. Chấn thương thường gây
ra máu tụ màng cứng do chấn thương động mạch não giữa ở vùng dễ bóc
tách nạy. Màng cứng tách ra 05 vách: lều tiểu não, liềm đại não, liềm tiểu
não, lều tuyến yên và lều hành khứu. Liềm đại não ngăn cách hai bán cầu đại
não, lều tiểu não ngăn cách giữa bán cầu đại não và hô sau.
Màng nhện: nằm trong và áp sát với màng cứng, giữa màng cứng và
màng nhện là khoang dưới màng cứng, bình thường cũng là khoang ảo, các
tĩnh mạch thu gom máu từ não về xoang tĩnh mạch có đoạn ngắn phải đi qua
khoang này. Các vách của màng cứng ngăn cách khoang DMC bán cầu đại
não bên phải với bên trái và với khoang DMC thuộc hô sau, nên không có sự
lan tràn máu tụ DMC từ khoang này sang khoang khác.
Hạt Pachionni là các nụ nhỏ của màng nhện đâm xuyên qua màng cứng
vào xoang tĩnh mạch, từ đó dịch não tuỷ đươc hấp thu vào máu. Có những hạt
đào lõm sâu vào xương sọ, chúng thường tập chung thành từng nhóm nhất là
dọc theo tĩnh mạch dọc trên, cho nên khi khoan xương sọ nên cách đường
giữa khoảng 2cm để tránh tổn thương vào xoang tĩnh mạch và hạt Pachionni
gây chảy máu.
14
Màng nuôi: áp sát vỏ não, giữa màng nhện với màng nuôi là khoang
dưới nhện. Khoang dưới nhện chứa dịch não tủy và các mạch máu não, các
tĩnh mạch não vận chuyển máu về các xoang tĩnh mạch.
1.2.4. Não thất và sự lưu thông của dịch não tuỷ
Não thất là những khoảng trông nằm bên trong não bộ chứa dịch não tuỷ, các
não thất thông thương với nhau và thông với khoang dưới nhện. Dịch não tuỷ
được thoát ra từ đám rôi mạch mạc ở các não thất, dịch não tuỷ từ não thất bên
xuông não thất ba qua lỗ Monro, từ não thất ba xuông não thất tư qua công
Sylvius, từ não thất tư ra khoang dưới nhện qua lỗ Luschka, dịch não tuỷ được
hấp thu trở lại máu nơi các hạt pachionni và qua lỗ Magendie để xuông tuỷ sông.
1.2.5. Các động mạch ở màng cứng
Nhánh màng não trước của động mạch sàng trước. Động mạch màng não
giữa là nhánh của động mạch hàm trong thuộc động mạch cảnh ngoài, nó
phân nhánh trán (trước) và nhánh đỉnh (sau) toả gần khắp màng cứng vùng
trán, thái dương, đỉnh. Nhánh trũm của động mạch chẩm. Các nhánh màng
não của đồng mạch đôt sông, các nhánh này nằm ở màng cứng vùng chẩm.
Màng cứng có một mạng lưới mao mạch liên kất nhau rất nhỏ.
1.2.6. Các xoang tĩnh mạch màng não cứng
Gồm có xoang tĩnh mạch dọc trên thu gom phần lớn máu tĩnh mạch của 2
bán cầu đại não, xoang tĩnh mạch dọc dưới, 02 xoang tĩnh mạch bên, hợp lưu
HEROPHILE là nơi hội tụ của 04 xoang tĩnh mạch này. Xoang ngang, xoang
chẩm, xoang xích-ma, xoang hang… các xoang này ở nền sọ. Máu tụ não về
các xoang tĩnh mạch rồi theo tĩnh mạch cảnh trở về tim. Các xoang tĩnh mạch
có đặc điểm chung là thành mạch chỉ có lớp nội mô, lớp ngoài do màng cứng
và côt mạc trong của xương sọ tạo nên.
15
Hình 1.1. Màng cứng, màng mềm, màng nuôi [33].
1.2.7. Não
Gồm có 2 bán cầu đại não, tiểu não, thân não.
Bán cầu đại não
Bán cầu đại não được chia ra thuỳ, tiểu thuỳ, các cuôn não bởi nhiều
rãnh, trong các rãnh có mạch máu não đi kèm.
* Có 02 rãnh não quan trọng cần lưu ý:
Rãnh Sylvius: Phân chia thuỳ trán, đỉnh với thuỳ thái dương, trong có
động mạch não giữa đi qua, vùng này có tên là thung lũng sylvien.
Rãnh Rolando: Phân chia thuỳ trán với thuỳ đỉnh có động mạch
Rolandique đi qua.
16
* Những vùng chức phận quan trọng của vỏ não:
Hồi trán lên: Là trung tâm vận động, nếu thương tổn vùng này sẽ dẫn đến
những rôi loạn vận động từng phần của cơ thể, nếu sâu hơn sẽ thương tổn đến
bó tháp gây liệt nửa người bên đôi diện.
Hồi đỉnh lên: Là vùng cảm giác, nếu thương tổn vùng này dẫn đến mất
cảm giác nông (sơ mó, nóng lạnh, đau…) ở cùng bên, đôi với chi bên đôi diện
thì mất những hiểu biết về cảm giác sâu.
Thuỳ thái dương: Thuỳ thái dương trái (đôi với người thuận tay phải),
thuỳ thái dương phải (đôi với người thuận tay trái) có trung tâm của tiếng nói,
trung tâm này ở nửa sau của thuỳ thái dương. Sự huỷ hoại hoặc thương tổn
vùng này gây rôi loạn ngôn ngữ.
Thuỳ chẩm: Có trung tâm của sự nhìn, khi bị thương tổn sẽ gây nên hiện
tượng bán manh bên đôi diện.
Lưu ý trong thao tác phẫu thuật sọ não phải tránh những vùng vỏ não có
chức phận quan trọng kể trên.
Tiểu não
Gồm hai bán cầu tiểu não và thuỳ giun ở giữa, phần dưới của hai bán cầu
có thuỳ hạnh nhân, thuỳ hạnh nhân dễ tụt vào lỗ chẩm, chèn vào hành tuỷ gây
ngừng hô hấp đột ngột.
Thân não
Là trục của não bộ, nằm giữa hai bán cầu đại não và tiểu não, gồm
hành tuỷ, cầu Varole, cuông não, củ não sinh tư và não trung gian (đồi thị,
vùng dưới đồi…). Thân não là cơ sở của các phản xạ có điều kiện: vùng não
trung gian là trung tâm vận mạch, trung tâm điều hoà nhiệt độ. Hành tuỷ là
trung tâm điều hoà hô hấp và hoạt động tim mạch. Thương tổn ở thân não rất
nguy hiểm cho tính mạng bệnh nhân.
17
1.3. Sinh bệnh học tăng áp lực trong sọ
Nguồn gôc của áp lực trong sọ là do sự xuất tiết DNT từ các đám rôi
mạch mạc và sự hấp thu DNT ở các thể nhú (hạt Pachionni). Lưu lượng xuất
tiết bằng lưu lượng hấp thu là 0,30ml/ph.
Ở não, người ta phân chia ra 3 khu vực:
-
Khu vực DNT với thể tích chứng 150ml.
Khu vực máu trong mạch với thể tích chứng 150ml.
Khu vực nhu mô não tương đương với khu vực tế bào có thể tích
chứng 1300 ml đến 1500ml.
Hộp sọ có thể tích không đổi, khi có sự thay đổi thể tích của một khu vực
này sẽ ảnh hưởng đến hai khu vực kia để tổng thể tích ba khu vực bao giờ
cũng là hằng sow. Theo định nghĩa tăng ALTS là khi áp lực trung bình đo
được trong DNT ở tư thế nằm nghiêng trên 20 cmH 2O. Khôi choán chỗ ngày
càng gia tăng thể tích khi khu vực máu và DNT không còn khả năng bù trừ
dẫn đến tăng ALTS. Khôi choán chỗ đè ép các mạch máu não gây cản trở tuần
hoàn, làm tăng tính thấm thành mạch, làm giảm cung cấp oxy nơi bị chèn ép
gây ra phù não: lúc đầu phù nề tổ chức não quanh khôi choán chỗ, sau đó lan
toả rộng ra các tổ chức lân cận, dần dần gây tăng ALTS. (Máu tụ DMC mạn
tính có quá trình tiến triển từ từ do đó khả năng bù trừ của khu vực máu và
dịch não tuỷ tôt hơn so với máu tụ trong sọ cấp tính, bán cấp tính, phù não
cũng ít hơn, xuất hiện muộn hơn).
Do đặc điểm đàn hồi của tổ chức não, nên khi có sự chênh lệch về ALTS,
nhu mô não có thể di chuyển tụt vào các khe trong hộp sọ.
Hồi thể trai tụt xuông dưới bờ tự do của liềm não: chèn ép động mạch
não trước và tĩnh mạch mặt trong hệ tĩnh mạch vỏ não.
Hồi hải mã tụt vào khe bichat.
Hạnh nhân tiểu não tụt vào lỗ chẩm, gây chèn ép hành tuỷ dẫn đến rôi
loạn hô hấp…
Tụt kẹt trung tâm: do toàn bộ não giữa bị đẩy xuông thấp.
18
Hiện tượng tụt kẹt đặc biệt đe doạ sự sông của bệnh nhân.
Hình 1.2. Sinh lý tuần hoàn dịch não tuỷ [33].
1.4. Nguyên nhân sinh bệnh
Có 2 yếu tô ban đầu gây nên máu tụ DMC mạn tính là chảy máu vào
khoang DMC và dịch viêm dạng tơ tuyết. Chảy máu này do 2 nguyên nhân là
chấn thương và chảy máu tiên phát [1].
1.4.1. Máu tụ dưới màng cứng mạn tính do chấn thương
Đây là nguyên nhân chủ yếu chiếm khoảng 60%. Hầu hết sự chảy máu
xảy ra sau chấn thương trực tiếp hoặc gián tiếp vào hộp sọ này đều làm rách
tính mạch đổ vào xoang hoặc các tĩnh mạch cầu chạy từ vỏ não tới màng
cứng. Những tổn thương này gây ra bởi chuyển động không đều hoặc trái
19
ngược nhau của não và màng não. Loại chảy máu thường gặp hơn là do rách
vỏ não kèm theo tổn thương màng nhện.
1.4.2. Máu tụ dưới màng cứng mạn tính tiên phát
Đây là nguyên nhân chiếm khoảng 40%. Do vỡ các dị dạng mạch, các túi
phồng động mạch, tĩnh mạch ở vỏ não, do cao huyết áp, bệnh ưa chảy máu,
bệnh lý suy giảm chức năng gan, dung thuôc chông đông, đái tháo đường.
Bệnh tăng huyết áp vừa là nguyên nhân vừa là yếu tô thuận lợi trong việc thúc
đẩy quá trình xơ vữa động mạch, làm tăng nguy cơ nhồi máu não gặp nhiều hơn
chảy máu não do sư gia tăng của bệnh xơ vữa động mạch. Lứa tuổi bị tai biến
mạch máu não do tăng huyết áp thường gặp vào khoảng 55-70 tuổi. Tai biến
mạch máu não thường xảy ra đột ngột, có thể có hoặc không có triệu chứng báo
trước, một sô tiền triệu có thể gặp là đau đầu, chóng mặt, tê chân tay…
Tuy nhiên 2 nguyên nhân này nhiều khi phôi hợp với nhau.
1.5. Giải phẫu bệnh và sự hình thành máu tụ dưới màng cứng mạn tính
1.5.1. Giải phẫu bệnh
Máu tụ DMC mạn tính là một bọc dịch ở khoang dưới màng cứng, nằm
giữa màng cứng và màng nhện, nó được ngăn cách với màng cứng bởi màng
dính tạo bởi lúc đầu là một lớp sợi tơ huyết và bạch cầu mỏng xung quanh cục
máu đông, dần dần tạo thành màng do tế bào sợi xâm nhập và có nhiều mạch
máu tân tạo phát triển từ màng cứng. Nó ngăn cách với màng nhện bởi một
lớp màng trong mỏng hơn, dính vào màng nhện và ngăn cách với khoang
dưới nhện, cả 2 màng này nôi tiếp nhau ở góc của khôi máu tụ. Trong bọc
dịch khởi đầu là khôi máu tụ, đến giai đọan được gọi là máu tụ DMC mạn
tính thì khôi máu tụ ban đầu đã hoá lỏng tạo thành hỗn dịch màu nâu đen, thời
gian tồn tại của khôi máu tụ kéo dài hơn nữa thì lớp vỏ bọc dày thêm và dịch
trong bọc chuyển dần sang màu vàng chanh.
20
1.5.2. Sự hình thành máu tụ DMC mạn tính
Nguồn gôc của máu tụ DMC mạn tính là do rách tĩnh mạch từ vỏ não tới
màng cứng (gọi là tĩnh mạch cầu) chảy vào khoang dưới màng cứng, các tĩnh
mạch từ vỏ não qua khoang dưới màng cứng tới xoang tĩnh mạch như dây
chằng treo não và dịch não tuỷ là tổ chức đệm, tại vị trí các tĩnh mạch qua
khoang màng cứng liên tiếp với xoang chính là sự liên tiếp giữa phần động
với phần tĩnh, khi có sự dịch chuyển không đồng thời giữa não và xương sọ
dễ gây tổn thương ở đọan mạch này chảy máu vào khoang dưới màng cứng.
Nhất là ở người có tuổi, vỏ não bị teo phần đệm dịch não tuỷ dày hơn càng dễ
gây nên máu tụ DMC mạn tính khi có sang chấn vào đầu dù nhẹ. Tôc độ chảy
máu thường chậm chạp và loang rộng có trường hợp choán gần hết một bán
cầu não.
Sự chảy máu vào khoang DMC sẽ có hai khả năng tiến triển:
Thứ nhất là khả năng được tổ chức hoá, máu đã chảy ra ở dưới màng
cứng được hấp thu hoàn toàn.
Khả năng thứ hai là quá trình tổ chức hoá và hấp thu máu không hoàn
toàn, dần dần sẽ hình thành khôi máu tụ DMC mạn tính.
Có nhiều tác giả nêu hai quá trình hình thành, phát triển của khôi máu tụ
DMC mạn tính đó là:
-
Rôi loạn đông máu luôn tiềm tàng trong cơ thể làm quá trình đông máu trong
-
khôi máu tụ không bao giờ xảy ra hoàn toàn.
Hoạt động tạo tơ huyết quá mức trong các thành phần bao quanh khôi máu tụ
làm quá trình hoá lỏng ở trung tâm nhanh hơn nhiều so với quá trình xâm
nhập tế bào.
Người ta còn nhận thấy có hiện tượng tăng xuất tiết dịch từ mặt trong của
bao máu tụ làm tăng thể tích khôi máu.
21
1.6. Lâm sàng và cận lâm sàng chẩn đoán máu tụ dưới màng cứng mạn tính
1.6.1. Phân loại máu tụ DMC ở người lớn
Tuỳ thuộc vào thời gian kể từ khi chấn thương cho đến khi xuất hiện các
triệu chứng lâm sàng và cận lâm sàng mà đặc biệt dựa vào tỷ trọng của máu tụ
trên phim CLVT [7]. Người ta phân ra máu tụ dưới màng cứng có thể là cấp
tính, bán cấp hoặc là mạn tính.
• Máu tụ dưới màng cứng cấp tính:
Được chẩn đoán trong thời gian vòng 3 ngày đầu sau chấn thương. Trên
phim CLVT 100% máu tụ có hình ảnh tăng tỷ trọng so với tỷ trọng của nhu
mô não. Máu tụ DMC cấp tính thường nặng, tỷ lệ tử vong cao.
Hình 1.3. Máu tụ dưới màng cứng cấp tính [20]
•
Máu tụ dưới màng cứng bán cấp:
Được chẩn đoán trong khoảng thời gian từ 4-20 ngày sau chấn thương.
Trên phim CLVT 60% máu tụ có hình ảnh đồng tỷ trọng so với tỷ trọng nhu
mô não [34].
22
•
Hình 1.4. Máu tụ dưới màng cứng bán cấp [20]
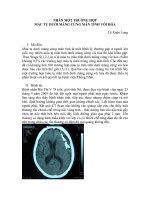
Máu tụ dưới màng cứng mạn tính:
Được chẩn đoán trong thời gian từ tuần lễ thứ ba trở đi sau chấn thương. Trên
phim CLVT máu tụ có hình ảnh giảm tỷ trọng so với tỷ trọng nhu mô não [35].
Vậy máu tụ DMC mạn tính là một tập hợp dịch và máu cũ có vỏ bọc nằm
ở khoang DMC tức là ở giữa màng cứng và màng nhện, từ tuần lễ thứ 3 trở đi.
A
B
Hình 1.5. Máu tụ DMC mạn tính (A); Máu tụ DMC mạn tính có vách (B)[20]
23
1.6.2. Các dấu hiệu lâm sàng của máu tụ DMC mạn tính
-
Đa sô bệnh nhân có tiền sử chấn thương rõ [7],[25],[26], thường bị thương nhẹ
vào đầu như trượt chân té ngã va đầu vào cửa, say rượu đi siêu vẹo ngã, cũng có
thể là tai nạn giao thông, tai nạn lao động. Cũng có trường hợp tiền sử chấn
-
thương không rõ ràng, theo Lưu Đình Hùng (2001) [32] là 17,12%.
Tiền sử cao huyết áp, bệnh ưa chảy máu, đang dùng thuôc chông đông
máu, người nghiện rượu làm tăng nguy cơ máu tụ DMC mạn tính [36]. Các tài
liệu nghiên cứu nước ngoài có nói đến bệnh nhân bị máu tụ DMC mạn tính sau
-
phẫu thuật thần kinh [37].
Tuổi: thường gặp ở tuổi >40 tuổi. Tuổi trung bình theo Hà Kim Trung (1986)
+
là 47 tuổi, theo Lưu Đình Hùng (2001) là 54,8 tuổi.
Giới: phần lớn nam giới mắc bệnh này, khoảng 90%.
Triệu chứng lâm sàng:
Đau dầu là dấu hiệu chủ quan thường gặp từ 91% đến 100% [16],[24],[25],[26].
Bệnh nhân sau chấn thương có thể đã trở lại bình thường, sau vài tuần đau đầu
+
+
+
lại xuất hiện và đau ngày càng tăng hoặc lúc tăng lúc giảm.
Buồn nôn và nôn thường xuất hiện muộn hơn đau đầu.
Nhìn mờ hoặc nhìn đôi (ít gặp).
Rôi loạn tâm thần: y văn nêu triệu chứng rôi loạn tâm thần như khả năng nhớ
giảm, dễ quên, lú lẫn, nói linh tinh, ngủ gà. Theo Đỗ Việt Hằng và cộng sự
+
(2002) [28] có 64/136 trường hợp chiếm 47%.
Rôi loạn tri giác: Để xác định tình trạng tri giác cần dựa vào thang điểm
Glasgow (Glasgow Coma Scale – GCS). Năm 1974, hai thầy thuôc Teasdale
G và Jennett B ở thành phô Glasgow ở miền Bắc nước Anh đã đề xuất cách
lượng giá tình trạng tri giác để theo dõi bệnh nhân chấn thương sọ não. Cho
đến nay toàn thế giới vẫn áp dụng phương pháp này. Những bệnh nhân tỉnh
táo bình thường E + M + V = 15, điểm càng thấp tri giác càng giảm. Glasgow
13-15 điểm là CTSN nhẹ, Glasgow 8-12 điểm là CTSN trung bình, Glasgow
< 8 điểm là CTSN nặng. Bệnh nhân đến sớm thường tỉnh táo, tiếp xúc được,
nhưng cũng có không ít trường hợp rôi loạn tri giác, Có khi hôn mê và hôn
24
mê sâu. Theo Hà Kim Trung (1986) [16] hôn mê là 29%. Nguyễn Quang Bài
(1999) [25] glasgow 12-15 điểm là 86,13%, 9-12 điểm là 5,55%, 6-8 điểm là
2,77%, và Glasgow từ 3-5 điểm là 5,55%.
Bảng 1.1. Thang điểm Glasgow Coma Scale (GCS)
Mở mắt
(Eye opening)
Đáp ứng vận động tôt nhất
(Best motor response)
Trả lời tôt nhất
(Best verbal response)
+
Mở mắt tự nhiền
Gọi mở mắt
Kích thích đau mở mắt
Làm gì cũng không mở mắt
Theo y lệnh
Tại nơi kích thích đau
Co lại khi kích thích đau
Gấp cứng khi kích thích đau
Duỗi cứng khi kích thích đau
Không đáp ứng khi kích thích đau
Trả lời chính xác câu hỏi
Trả lời lẫn lộn
Trả lời không phù hợp
Kêu rên
Không trả lời
4
3
2
1
6
5
4
3
2
1
5
4
3
2
1
Dấu hiệu thần kinh khu trú bệnh nhân có rôi loạn vận động từ từ tăng dần dần
đến liệt một chi hoặc liệt nửa người tiến triển, thường ngay sau chấn thương
bệnh nhân không liệt mà sau quá trình theo dõi liệt xuất hiện từ từ và tăng
dần cũng có những trường hợp liệt ngay sau tai nạn do dập não ở vùng vận
động, sau đó chảy máu to dần gây liệt nặng hơn. Theo Hà Kim Trung (1986)
+
[16] là 71%, theo Nguyễn Quang Bài (1999) [25] là 44,44%.
Các triệu chứng dãn đồng tử cùng bên với khôi máu tụ, lắc mắt, liệt mặt, nói
ngọng, phản xạ gân xương tăng cũng được nhắc đến trong y văn và trong các
đề tài nghiên cứu về máu tụ DMC mạn tính. Dấu hiệu động kinh ít xuất hiện
+
khoảng 5,55% đến 12,5% [16],[25].
Soi đáy mắt phát hiện phù gai thị biểu hiện của tăng áp lực trong sọ kéo dài,
nhưng thường ít xuất hiện, và muộn. Theo Kiều Đình Hùng (1998) [24]
nghiên cứu 31 trường hợp máu tụ DMC mạn tính được mổ từ 2/1991- 8/1996
25
tại khoa ngoại bệnh viện Hữu Nghị, kết quả nghiên cứu có 3/12 bệnh nhân có
phù gai.
Tóm lại lâm sàng máu tụ DMC mạn tính không có các triệu chứng đặc
hiệu, thường chẩn đoán ban đầu nhầm lẫn với bệnh lý nội khoa thần kinh khác
như suy nhược thần kinh, rôi loạn tâm thần nếu bệnh nhân chỉ có đau đầu, rôi
loạn giấc ngủ, lẫn lộn hoặc cũng có thể chẩn đoán u não, viêm não khi có
thêm dấu hiệu rôi loạn vận động. tiền sử chấn thương thường không được đề
cập đến.
Để tránh bỏ sót chẩn đoán máu tụ DMC mạn tính, lưu ý đến những bệnh
nhân cao tuổi có triệu chứng đau đầu kết hợp với dấu hiệu tâm thần kinh khác,
cần khai thác tiền sử chấn thương nếu nghi ngờ phải chụp CLVT sọ não [38].
1.6.3. Chẩn đoán cận lâm sàng
1.6.3.1. Chụp cắt lớp vi tính (CLVT)
Cắt lớp vi tính được chọn là phương tiện chẩn đoán hình ảnh chủ yếu để
chẩn đoán xác định máu tụ trong sọ do chấn thương. Hình ảnh của khôi máu
tụ DMC mạn tính: hình dạng thường là hình liềm, nằm sát xương, giữa mắt trong
xương sọ và mắt ngoài vỏ não, dạng hình thấu kính ít gặp hơn [20],[35].
Máu tụ DMC mạn tính được phân thành 4 loại dựa vào hình ảnh trên phim
chụp CLVT không tiên thuôc: Giảm tỷ trọng, tăng tỷ trọng, đồng tỷ trọng, tăng
giảm tỷ trọng hỗn hợp.
Tỷ trọng so với tổ chức não: giảm là phổ biến, đồng tỷ trọng và hỗn hợp tỷ
trọng ít gặp hơn. Hình ảnh khôi máu tụ đồng tỷ trọng với nhu mô não khó đọc
ranh giới của khôi máu tụ, chụp CLVT sọ não có tiêm thuôc cản quang sẽ làm
tăng tỷ trọng nhu mô não, đặc biệt cho ta hình ảnh tăng tỷ trọng vùng ranh
giới giữa bề mặt vỏ não với vỏ khôi máu tụ DMC mạn tính.
Chụp CLVT đánh giá độ lớn của khôi máu tụ và mức độ chèn ép não dựa
vào: độ dầy của hình ảnh khôi máu tụ, độ dịch chuyển đường giữa, thay đổi