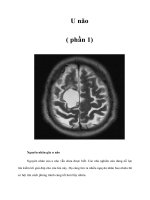
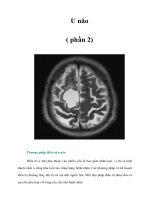
U NÃO
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (385.62 KB, 14 trang )
U NÃO
thầy giảng :
u trong trục : u tb tk đệm, u tb não
u ngoài trục : u tb màng não, xương sọ
u nguyên phát thường có 1 khối
u ác tính thường :
• >3cm
• tăng/giảm tỷ trọng lẫn lộn
• phù não xung quanh
• ranh giới ko rõ
• hiệu ứng khối
đa số U não chỉ cần dựa vào CLVT hay MRI, còn chụp mạch não khi nghi ngờ đó là dị dạng mạch
hay muốn bít tắc mạch nuôi u trước khi làm pt ở u dễ chảy máu
có thể sử dụng CLVT thuốc dựng hình hay chụp qua can thiệp mạch (tùy các trường hợp)
I. ĐẠI CƯƠNG
• U não là một khối u choán chỗ trong hộp sọ, phát triển từ các tế bào não, là u của hệ thần
•
kinh trung ương
U não có thể lành tính hoặc ác tính, xuất phát từ thành phần trong hộp sọ (tiên phát), hoặc di
•
căn từ nơi khác tới (thứ phát) chiếm 1/3
Dựa vào vị trí giải phẫu mà khối u đó nằm người ta chia ra u bán cầu đại não (u trên lều), u
•
•
hố sau (u dưới lều)
Triệu chứng lâm sàng thường liên quan đến kích thước, vị trí, mức độ phát triển của khối u
Chẩn đoán và điều trị u não khó khăn, phát hiện bệnh thường ở giai đoạn muộn, kết quả điều
trị hạn chế
II. PHÂN LOẠI U NÃO
1. Phân loại theo vị trí giải phẫu
• Trên lều – 35.9%
• Dưới lều – 6.5%
• Trong não thất – 1.3 %
• Vùng tuyền yên – 7.2%
• Vùng tuyền tùng – 0.5%
• Vùng khó xác định – 17.6%
• Vị trí khác – 31%
2. phân loaik U theo MBH WHO 2007
nhóm di căn 1/3
nhóm nguyên phát :2/3
• u tk đệm : astrocytoma, oliogodendroglioma(u tb hình sao nhỏ), ependymoma, plexus
•
•
•
•
•
•
•
•
choroid tumors
u dây tk sọ
u màng não và nguồn gốc trung mô
lymphome và các bệnh máu khác
u các neuron :
u tb mầm
các nang và tổn thương giả u
u vùng tuyến yên
u do lan tỏa từ tổn thương lân cận
•
u nguồn gốc phôi: PNET, medulloblastoma(u nguyên tủy bào ở thùy nhộng),
ependymoblastoma
3. Phân loại theo giải phẫu bệnh
• U nguyên bào thần kinh đệm (glioblastoma)
• U màng nào (meningioma)
• U tế bào hình sao (astrocytoma)
• U tế bào Schwann (schwanoma)
(giải phẫu: tb sao ngăn cách mạch máu với noron, cùng với thành mạch tạo
hàng rào máu não.
tb ít nhánh : tạo bao myelin của sợi trục tk TW
tb schwan :tạo bao myelin và bao schwan nhánh trục tk ngoại vi)
4. Phân loại u não theo nguồn gốc tế bào
• U tế bào hình sao
o Là loại u phổ biến nhất, thường lành tính
o Gặp ở bán cầu đại não
o Tuổi hay gặp 30 – 50 tuổi
• U tế bào hình sao nhỏ - hình ảnh trên CT giống u tế bào hình sao, có các điểm vôi hóa
• U nguyên bào thần kinh đệm (u tế bào hình sao độ III – IV)
o Có thể tiên phát, nhưng cũng có thể chuyển biến từ độ I – II
o Đại thể: u có những vùng hoại tử, và những đám xuất huyết – là u ác tính tại chỗ,
không di căn, thường tái phát sau khi đã lấy toàn bộ u, tiến triển xấu từ vài tháng đến
1 năm
o CT:
hình ảnh u có đậm độ nhạt, bờ không rõ ràng,
3 vùng : ngoài ( thâm nhiễm xung quanh, hiện tượng phù não), trong ( vỏ u),
trung tâm ( tế bào u, tb hoại tử)
o Tuổi hay gặp 40 – 50 tuổi
•
U màng não
o Là u phát triển từ tế bào của lớp màng nhện, có ranh giới rõ ràng, có nhiều mạch máu
nuôi dưỡng
o Tuổi hay gặp 40 – 60, nữ nhiều hơn nam.
•
U tuyến yên
o loại u lành tính, gặp 20-40 tuổi, chiếm 10-12%, xuất phát từ mô tuyến yên
o chia ra u chế tiết(prolactin, GH, ACTH) và u ko chế tiết
o gây b/c vô sinh
o cần chụp MRI tiêm thuốc: u tuyến yên sẽ ko bắt thuốc
o
•
•
U tế bào schwann – thường gặp là u lành tính tiến triển chậm của các dây thần kinh VIII, V
U nguyên tủy bào thùy nhộng của tiểu não – thường lan vào não thất IV, u ác tính hay gặp
•
ở trẻ em
U sọ hầu:
o Loại u có bao, mật độ chắc, ngấm chất vôi, bên cạnh có nang chứa dịch đặc quánh
màu nâu sẫm
o U phát sinh từ di tích bào thai của bọc Rathke – là túi cùng ở khoang miệng có liên
•
quan đến hố yên
U di căn não
o Có thể một hoặc nhiều khối u, kích thước khác nhau, từ vài mm đến vài cm
o Về mô học, phản ánh tính chất của khối u tiên phát
o Thường di căn từ
Ung thư phổi, tiền liệt tuyền ở nam giới
Ung thư vú, ung thư phần phụ ở nữ giới
o Hình ảnh trên chụp CT: những khối u nhỏ, tròn, ranh giới rõ, tăng hoặc giảm đậm độ,
đặc biệt có những vùng phù não với kích thước to, nhỏ khác nhau
III. SINH BỆNH HỌC
• Khối u gây ra tình trạng tăng áp lực nội sọ
o Hộp sọ có dung tích nhất định, phân thành nhiều ngăn, cách biệt bởi các vách như
liềm đại não, lều tiểu não
o Khi xuất hiện khối choán chỗ trong hộp sọ thì áp lực trong các ngăn chênh lêch nhau,
•
hậu quả là mô não bị đè đẩy sang bên đối diện để tạo sự cân bằng áp lực
Mô não ở bán cầu có u có thể đẩy lọt qua liềm đại não sang bên đối diện
Cuống não, thùy thái dương lọt qua bờ tự do của lều tiểu não (khe Bichat)
Hạnh nhân tiểu não lọt qua lỗ chẩm gây hiện tượng tụt kẹt
Hiện tượng tụt kẹt não
o Hộp sọ được chia thành các khoang nhờ các vách cứng: liềm não phân cách bán cầu
não phải, trái, lều tiểu não đã tạo nên bán cầu đại não (ở phía trên lều) và hố sau (ở
dưới lều)
o Tụt kẹt não là sự dịch chuyển cơ học của não và mạch máu não từ khoang này sang
khoang khác trong hộp sọ do khối choán chỗ gây nên
o Có các loại tụt kẹt não
Tụt kẹt dưới liềm não – hồi thể trai dịch chuyển dưới bờ tự do của liềm não
để vượt qua đường giữa
Tụt kẹt hồi hải mã vào khe bichat – hồi hải mã (cuống não trong rãnh thùy
thái dương) bị đẩy vào đường giữa, chui vào khe bichat (tạo bởi bờ tự do của
lều tiểu não và cuống não)
Tụt kẹt trung tâm – não giữa và trung tâm não bị đè đẩy và dịch chuyển từ
trên xuống dưới
Tụt kẹt hạnh nhân tiểu não vào lỗ chẩm – chèn ép trực tiếp vào hành não
IV. U BÁN CẦU ĐẠI NÃO
1. Triệu chứng
• Lâm sàng
o Hội chứng tăng áp lực nội sọ:
Đau đầu
– Đau liên tục, tăng dần
– Tăng lên khi đi bộ hoặc vào buổi sáng, khi có động tác gắng sức
– Giảm khi nôn, ngồi dậy
– Không đỡ khi dùng thuốc, cường độ ngày một tăng lên và cố định ở
một vị trí
Nôn buồn nôn:
– Thường kèm theo đau đầu
– Nôn vọt vào buổi sáng, khi thay đổi tư thế, không liên quan đến bữa ăn
Mờ mắt, phù gai thị - do dẫn truyền áp lực tăng dọc bao dưới nhện của thần
kinh thị giác
– Phù gai thị bắt đầu với mờ bờ gai phía mũi kèm theo sự cương tụ mạch
máu, sau đó phù gai thị toàn bộ, cuối cùng là dẫn tới teo gai thị
– Giảm thị lực, nếu không điều trị sẽ dẫn đến teo gai thị, mù
Dấu hiệu khác
– Rối loạn tri giác: ngủ gà, trì trệ, thay đổi tính tình
– Nhìn đôi do dây thần kinh VI bị căng do thân não bị đẩy
– Ở trẻ em theo dõi dấu hiệu thóp phồng
o Cơn động kinh:
30% u não bán cầu có triệu chứng này (nhất là ĐK cục bộ)
Là cơn động kinh cục bộ hoặc toàn thể hoặc động kinh cục bộ dẫn đến toàn
thể
o Triệu chứng rối loạn chức năng não
Các triệu chứng thần kinh
– Rối loạn vận động hoặc rối loạn cảm giác nửa người hoặc khu trú ở
mặt, cánh tay hoặc ở chân nếu là u cạnh đường giữa chèn ép vào hồi
đỉnh trên, hồi trán trên
– Rối loạn ngôn ngữ do u vùng tiếng nói (thường U bán cầu trội)
– Rối loạn tâm thần: thờ ơ, lãnh đạm, chậm chạp
– Bán manh
Thường tiềm tàng, tiến triển từ từ theo kiểu “vết dầu loang”
Tuy nhiên nếu ban đầu có tính chất đột ngột thì nên nghĩ đến chảy máu trong
khối u
Tất cả các triệu chứng này tập hợp thành hội chứng định khu như: triệu
chứng vùng trán, vùng đỉnh, vùng thái dương
– Vùng trán:
+ Yếu chi và mặt bên đối diện
+ Thay đổi tính cách, kém minh mẫn, trì trệ, thờ ơ lãnh đạm với
–
–
–
–
–
sự việc xung quanh
Vùng thái dương:
+ Thất ngôn nếu tổn thương bán cầu ưu thế
+ Bán manh đồng danh ¼ trên
Vùng đỉnh:
+ Rối loạn cảm giác
+ Bán mang đồng danh ¼ dưới
+ Lẫn lộn phải trái (tổn thương bán cầu chiếm ưu thế)
Vùng chẩm: bán manh đồng danh
Vùng thể trai: mất phối hợp động tác
Nền sọ: tổn thương các dây thần kinh I, II, III, VI
–
Vùng dưới đồi và tuyến yên: rối loạn nội tiết
o Thoát vị não:
Thoát vị dưới liềm não: rối loạn tri giác, giãn đồng tử
Thoát vị canh lều tiểu não: rối loạn tri giác, giãn đồng tử, giảm phản xạ ánh
•
sáng, liệt chi cùng bên
Thoát vị qua trung tâm lều: rối loạn tri giác, co đồng tử lúc đầu, lúc sau
giãn, đái tháo nhạt
Thoát vị qua lỗ chẩm: hôn mê, cứng gáy, rối loạn hô hấp
Cận lâm sàng:
o Soi đáy mắt: phù nề gai thị hoặc xuất huyết võng mạc, đáy mắt bình thường cũng
chưa loại bỏ được khả năng có u não
o Chụp X – quang sọ có quy ước:
Tư thể: thẳng, nghiêng, Worms – Bretton
Hình ảnh
– Chủ yếu tìm dấu hiệu tăng áp lực nội sọ, nhưng hiện ít dùng
+ Hình ảnh dấu ngón tay
+ Giãn khớp ở sọ trẻ em
+ Mỏm yên mỏm vẹt, đáy hố rộng và mỏng
– Khuyết (tiêu hủy) xương sọ hoặc xương sọ quá sản
– Các đám ngấm vôi bất thường, tuyến tùng ngấm vôi, lệch khỏi vị trí
bình thường là những dấu hiệ có giá trị
– Loãng xương sọ: hình ảnh bản trong, bản ngoài xương sọ
o Chụp X – quang phổi: ung thư phổi di căn não chiếm tỷ lệ lớn
o Điện não đồ:
Ít có giá trị
Ghi hoạt động điện sinh học của các tế bào não
Tại khối u các hoạt động điện thường không đáng kể, biểu hiện bằng các sóng
chậm β, δ
o Chụp cắt lớp não: là phương pháp có giá trị, giúp đánh giá được:
Cho phép xác định được khối u có kích thước nhỏ 0.5 cm mà ít gây hại
Vị trí, kích thước thương tổn: ngoài não hay trong nhu mô não
Số lượng u: 1 hay nhiều
Giúp chẩn đoán tương đối rõ tính chất khối u
– Tỷ trọng tăng hay giảm
– Mức độ ngấm thuốc cản quang
– Ảnh hưởng đến xương liển kề (quá sản hay hủy xương)
Hình ảnh phù não xung quanh khối u: đánh giá mức độ ác tính, xâm lấn xung
quanh
Dấu hiệu choán chỗ: đè đẩy đường giữa, xẹp não thất cùng bên, giãn não thất
bên đối diện
o Chụp MRI:
Thấy được các tổn thương mà cắt lớp vi tính không phát hiện được những khối
u.
Đánh giá được chính xác liên quan giải phẫu của u với các hồi não, não thất,
liềm não, lều tiểu não, giúp quyết định vị trí mổ khói u
o Chụp động mạch não:
Giúp đánh giá tình trạng mạch máu nuôi u và liên quan khối u với các mạch
máu lớn trước khi phẫu thuật
– Có thể chụp động mạch cảnh gốc qua da
– Chụp động mạch theo phương pháp Seldinger qua động mạch đùi
– Có thể chụp nhiều động mạch cùng lúc
Hiện tại chỉ còn áp dụng cho u màng não lớn
Hình ảnh đặc biệt của một khối choán chỗ trong sọ có nhiều mạch máu tân tạo
hoặc hình ảnh di lệch của các nhóm mạch máu não dó
o Siêu âm qua thóp đối với trẻ em
2. Chẩn đoán xác định:
• Lâm sàng
o Hội chứng tăng áp lực nội sọ
o Các dấu hiệu thần kinh khu trú
o Cơn động kinh
o Biến chứng tụt kẹt não
• Cận lâm sàng: chụp cắt lớp vi tính, MRI sọ não, chụp động mạch não trong một số trường
hợp đặc biệt
3. Chẩn đoán nguyên nhân:
• U tế bào hình sao: lành tính, thường gặp ở u bán cầu đại não, tuổi 30 – 50, vài năm sau có
•
thể chuyển thàng ác tính độ III – IV
U nguyên bào thần kinh đệm: còn gọi là u tế bào hình sao độ III – IV
o Có thể tiên phát, nhưng cũng có thể biến chuyển từ độ I, II
o đa số là u ác tính tại chỗ, không di căn xã, thường tái phát sau khi đã lấy toàn bộ khối
u, tiến triển xấu từ vài tháng đến 1 năm
o chiếm 25% u não NP,Gặp ở tuổi 45 – 65
o thâm nhiễm nhu mô não
o Chụp cắt lớp vi tính: u có tỷ trọng, bờ không rõ, tiêm thuốc cản quang sẽ thấy hình
nhiều thùy, xung quanh có những vùng hoại tử
•
U màng não(meningioma): u có hình ảnh điển hình nhất
o Là những u phát triển từ các tế bào của màng nhện, ranh giới rõ ràng, thường xuất hện
ở tuổi 20 – 60, nữ nhiều hơn nam
o Cắt lớp vi tính: khối u tăng đậm độ, ranh giớ rõ ràng
o Chụp động mạch não: tăng sinh các mạch máu trong khối u có cuống nuôi rõ, đôi khi
liên quan đến những nhánh động mạch cảnh ngoài
o đa số lành tính, tuy nhiêu nếu ở vị trí quan trọng thì cũng gây tiên lượng xấu.
•
U di căn:
o Có thể có 1 u hoặc nhiều u với kích thước từ vái mm đến vài cm
o Về mô học: phản ánh tính chất của u tiên phát, thường di căn từ ung thư phổi (nam),
ung thư vú (nữ)
o Chụp cắt lớp vi tính: nhiều khối u nhỏ, hình tròn, ranh giới rõ, tăng hoặc giảm tỷ
•
trọng, đặc biệt có những vùng phù não với kích thước to nhỏ khác nhau
Các loại u khác
4. Chẩn đoán phân biệt:
• Abces não:
o Hội chứng nhiễm trùng rõ
o Đường vào: ổ nhiễm khuẩn trong có thể như tai, mũi họng, abces ở răng hoặc
•
nhiễm khuẩn ở phổi
o Chụp cắt lớp vi tính để chẩn đoán xác định
Máu tụ trong não:
o Có thể do tai biến mạch não, dị dạng mạch máu não như phình mạch, u mạch
o Lâm sàng thường tiến triển nặng trong vài ngày
o Tiền sử có cao huyết áp, nhất là ở người trẻ
o Cần phải soi đáy mắt, chụp động mạch não theo phương pháp Seldinger, chụp cắt
•
•
lớp vi tính
Máu tụ dưới màng cứng mạn tính:
o Thường tiến triển từ từ ở người có tiền sử chấn thương sọ não kín
o Dấu hiệu bó tháp 1 bên xuất hiện từ từ, đau đầu, giảm trí nhớ, đáy mắt phù nề
o Phát hiện bằng chụp cắt lớp vi tính
Dị dạng mạch máu não:
o Đây là loại phình động mạch hoặc u máu ở mạch máu não
o Bệnh cảnh lâm sàng như một u não, tiến triển từ từ, nhưng cũng khi xuất hiện đột
ngột hôn mê sâu, có tính chất cấp cứu, thường tiên lượng nặng vì tai biến vỡ
phồng động mạch
o Chẩn đoán bằng chụp động mạch não một cách hệ thống ở động mạch cảnh và
•
động mạch đốt sống
U nang màng nhện: thường dễ nhận thấy nếu chụp cắt lớp vi tính: giảm tỷ trọng nhưng bờ
•
rõ, xuất phát từ màng não
U lao, nang kí sinh trùng: khó chẩn đoán, nhưng ít gặp
V. U NÃO HỐ SAU
1. Đại cương:
• U hố sau gồm những u ở dưới lều tiểu não, u não thất IV, I thân não.
• Đa số gặp ở trẻ em, ngưới lớn u hố sau chiếm 20 – 30% trong các u não nói chung
2. Triệu chứng:
• Lâm sàng:
o Hội chứng tăng áp lực nội sọ:
Đau đầu
– Đau liên tục, tăng dần
– Tăng lên khi đi bộ hoặc vào buổi sáng, khi có động tác gắng sức
– Giảm khi nôn, ngồi dậy
– Không đỡ khi dùng thuốc, cường độ ngày một tăng lên và cố định ở
một vị trí
Nôn buồn nôn:
– Thường kèm theo đau đầu
– Nôn vọt vào buổi sáng, khi thay đổi tư thế, không liên quan đến bữa ăn
Mờ mắt, phù gai thị - do dẫn truyền áp lực tăng dọc bao dưới nhện của thần
kinh thị giác
– Phù gai thị bắt đầu với mờ bờ gai phía mũi kèm theo sự cương tụ mạch
máu, sau đó phù gai thị toàn bộ, cuối cùng là dẫn tới teo gai thị
– Giảm thị lực, nếu không điều trị sẽ dẫn đến teo gai thị, mù
Dấu hiệu khác
– Cổ vẹo kiểu torticollis
– Rối loạn tri giác: ngủ gà, trì trệ, thay đổi tính tình
– Nhìn đôi do dây thần kinh VI bị căng do thân não bị đẩy
– Ở trẻ em theo dõi dấu hiệu thóp phồng
o Hội chứng tiểu não:
Đi đổ về một bên, trẻ em thương đi không vững hoặc đổ ra sau
Có khi rối tầm rối hướng, có dấu hiệu múa rối
o Dấu hiệu liệt dây thần kinh sọ:
Dây VIII: liệt dây VIII tiền đình gây hội chứng ngoại biên hay trung tâm, rối
loạn dây VIII ốc tai gây nghe kém
Dây V: giảm cảm giác nửa mặt hoặc một bên nhánh dây V. Khám thấy dấu
hiệu tổn thương dây V như: giảm cảm giác một vùng mặt, phản xạ giác mạc
kém, liệt cơ nhai
Dây VII: liệt mặt, liệt các dây vận nhãn
Có thể phối hợp thêm các tổn thương bó tháp (vận động và cảm giác)
o Thoát vị não qua lỗ chẩm: hôn mê, cứng gáy, rối loạn hô hấp
•
Cận lâm sàng:
o Soi đáy mắt
Phù nền gai thị hoặc xuất huyết võng mạc
Đáy mắt bình thường cũng không thể loại trừ u não
o Chụp X – quang sọ thẳng, nghiêng, tư thế Worm – Bretton: thấy được thương tổn
xương bị ăn mòn hoặc đậm đặc, ít có giá trị
o Điện não đồ: thường ít giá trị với u hố sau nhưng cho biết mức độ của tăng áp lực nội
sọ
o Chụp động mạch sống – nền: bằng phương pháp Seldinger
o Chụp não thất bằng chất cản quang: đánh giá được khối choán chỗ ở hố sau
o Chụp cắt lớp vi tính: là phương tiện chẩn đoán chính xác:
Thấy rõ khối ở các vị trí cụ thể: tiểu não, góc cầu tiểu não, thân não, não thất
IV
Một u hay nhiều u
Đánh giá những ảnh hưởng của khối choán chỗ: dọa tụt hạnh nhân tiểu não,
giãn não thất
Giúp chẩn đoán tương đối rõ tính chất khối u
– Tỷ trọng tăng hay giảm
– Mức độ ngấm thuốc cản quang
– Ảnh hưởng đến xương liển kề (quá sản hay hủy xương)
o MRI: đánh giá tốt hơn chụp cắt lớp vi tính trong một số trường hợp
hố sau
3. Các khối u thường gặp ở
:
• U góc cầu tiểu não:
o U dây thần kinh VIII
Hay gặp nhất, chiếm 6,9% u não, thường liên quan u xơ NF2
Lành tính, tiên lượng tốt nếu mổ sớm
Lâm sàng: nghe kém 1 bên, dấu hiệu tiền đình, nên nghĩ đến u dây VIII nếu
kèm theo dấu hiệu liệt các dây thần kinh V, VI, VII
Tiến triển: dấu hiệu tiểu não 1 bên, dấu hiệu thân não, tăng áp lực nội sọ
Chẩn đoán khó nếu khối u nhỏ và ở trong ống ta, nên chụp lỗ tai trong theo tư
thế Worn – Bretton và so sánh kích thước lỗ tai
Đo thính lực đồ, cũng cho biết sớm u dây VIII, loại u này có thể là nguyên
nhân của bệnh Recklinghausen
o Các loại u khác ở góc cầu tiểu não:
U màng não (Cần phân biệt với u dây 8)
•
Cholesteaom: trong bệnh lý viêm tai xương chũ mạn tính
Hiếm gặp hơn là các di căn hoặc sarcom
U tiểu não
o Thường là u thùy nhộng
Ở trẻ em, là u ác tính
Ở người lớn có thể là loại Astrocytom, u nang nước, u lao: thường ở vị trí bán
cầu tiểu não
o U màng não ở lều tiểu não hay mảnh bốn cạnh: ít gặp
o Di căn tiểu não: so với di căn ở bán cầu đại não thì ít hơn, hay gặp ở bán cầu tiểu não
hơn thùy nhộng
→ Lâm sàng u tiểu não: hội chứng tiểu não, tăng áp lực nội sọ, có khi tháy chèn ép đột ngột
đòi hỏi phải mổ dẫn lưu não thất
•
U thân não:
o Tiến triển từ từ
o Lâm sàng: chủ yếu là các rối loạn dây thần kinh sọ, các đường truyền vận động, cảm
giác, đôi khi tạo ra những bệnh cảnh rất phức tạp thường là thể gliom (ác tính)
o Hội chứng tăng áp lực nội sọ tiến triển từ từ, đặc biệt có hiện tượng bù trừ so với u
•
não ở vị trí khác(bù trừ là cái đéo gì?)
o Giai đoạn nặng thường xuất hiện các rối loạn thực vật
Ngoài ra còn có các loại u khác: u d căn, u não thất IV
VI. ĐIỀU TRỊ
1. Nguyên tắc điều trị:
• Điều trị đặc hiệu: phẫu thuật, xạ trị, hóa chất là các phương pháp điều trị căn bản, mục đích
•
•
•
•
để đều trị các khối u
Điều trị không đặc hiệu: giải quyết triệu chứng, cải thiện chức năng thần kinh:
Chống co giật
Chống phù não
Dẫn lưu não thất: giảm áp lực nội sọ
2. Điều trị cụ thể:
• Điều trị chống phù não:
o Mannitol 20%:
Truyền 100 ml nhanh, 4 – 6h nhắc lại
Chủ yếu trong trường hợp có nguy cơ tụt hạch nhân tiểu não hoặc để chuẩn bị
phẫu thuật, tránh phù não
o Synacthen:
Thường sử dụng trong trường hợp phù não đơn thuần
Liều 1 mg/ 24h hoặc tức thì 1mg * 4 lần/ 24h
o Lasic 20 – 40 mg/24h, tĩnh mạch chậm
o Corticoid: dexamethason 30 – 60 mg hay methylprenisolon 120 – 200 mg chia 4 – 6
•
•
lần trong 24h
o Dung dịch ưu trương
Dự phòng các cơn động kinh
o Điều trị dự phòng bằng phenobarbital hay Gardenal liều 15 µg/ 24h
o Hoặc acid valproique (depakin) liều người lớn 500 mg * 3 lần/ 24h
Phẫu thuật:
o Nguyên tắc: lấy bỏ tối đa tổ chức u nhưng vẫn bảo tồn được chức năng sống còn của
não, hạn chế tối đa di chứng thần kinh do phẫu thuật
o Mục tiêu phẫu thuật:
Lấy được tổ chức u làm giải phẫu bệnh
Giảm thể tích khối khi khối u lớn gây ra hội chứng choán chỗ và phù não
Phục hồi lưu thông dịch não tủy đối với các khối u gây tắc nghẽn não thất
Điều trị triệt căn khi lấy bỏ được toàn bộ tổ chức khối u, đặc biệt khối u có độ
mô học thấp, phẫu thuật có thể bao gồm cắt u rộng rãi (kiểm tra diện cắt bằng
vi thể), hoặc cắt thùy tiểu não (thùy thái dương, thùy trán, thùy chẩm)
o Chỉ định phương pháp phẫu thuật dựa trên:
Vị trí khối u
– Vơi u bãn cầu đại não
+ U lành tính như u mang não, u tế bào hình sao bậc thấp có thể
mổ lấy u toàn bộ
U ở vỏ não – có kết qủa tốt,
U ở sâu – khả năng tái phát khoảng 3 – 4 năm sau
+ U ác dính như u nguyên bào thần kinh đệm, hay u tế bào sao độ
3: thường không lấy được hết u, dễ tái phát nên chỉ định mổ
phụ thuộc vào tuổi, thể trạng, kích thước, vị trí của u
+ Không có chỉ định mổ với nhân di căn xa,nhất là vùng quan
trọng: vùng vận động, tiếng nói
+ Chỉ định mổ nhân di căn khi đó là u di căn duy nhất hoặc
nguyên nhân tiên phát đã biết
–
Với u ở hố sau
+ Nếu lành tính: u dây thần kinh, u màng não góc cầu tiểu não
Nên mổ sớm có kết quả tốt
Có thể để lại di chứng ở dây thần kinh V, VII, VIII
Có thể tái phát sau mổ
+ Nếu ác tính: u nguyên bào tủy thùy nhộng (hay gặp ở trẻ em)
nên mổ kết hợp với tia xạ, hóa chất – kết quả không khả quan
•
lắm
Sự lan rộng của khối u
Tuổi bệnh nhân
Toàn trạng, bệnh nội khoa phối hợp
Các tổn thương thần kinh hiện có
Tiền sử điều trị trước đó, biến chứng trong và sau phẫu thuật
o Biến chứng:
Phù não
Chảy máu
Viêm màng não, viêm não
Rò dịch não tủy
Xạ trị:
o Có vai trò quan trọng cả u não nguyên phát và thứ phát
o Hiệu quả phụ thuộc vào tổng liều và thời gian điều trị
Thường điều trị tia xạ liều 45 – 50 Gy ở vùng hố sau
Liều 40Gy trên toàn bộ bán cầu
Liều 35 – 40 Gy vào tủy sống
o Các phương pháp hiện nay (kỹ thuật chiều nhiều chùm tia) nhằm mục đích:
Hiệu quả cao nhất
Có thể làm sao cho có hiệu quả với vùng bệnh lý nhưng ít gây hại tới tổ chức
lành
Có thể làm tăng hiệu lực và thay đổi tiên lượng các loại u não
o Chỉ định:
có giá trị với U não ác tính: glioblastoma,astrocytoma độ 3-4,u di
căn,medulloblastoma,germinotoma, tia xạ phần u không lấy hết được bằng
phẫu thuật
với các u lành:u màng não, u sọ hầu, u tuyến yên
Hiệu quả rõ rệt với u tế bào hình sao, ít có hiệu quả với u nguyên bào thần
kinh đệm
o Xạ ngoài:
U thần kinh đệm:
– Xạ trị là phương pháp điều trị có hiệu quả nhất đối với khối u thần kinh
đệm ác tính, không phẫu thuật được và cả những u thần kinh đệm có
–
độ mô học thấp
Đối với u thần kinh đệm có độ ác tính cao: xạ trị toàn não tổng liều
60Gy, sau đó tăng liều vào diện u lên 10Gy
U tế bào sao độ ác tính thấp
– Phẫu thuật triệt căn với khối u ở một bên bán cầu đại não
– Xạ trị khi tái phát sau mổ mà không phẫu thuật được
– Sau phẫu thuật không triệt căn
– Tổng liều 50 – 60Gy, phân liều 2Gy/ngày, chiếu vào khối u, khong xạ
toàn não
U ngoài thân não: phẫu thuật là điều trị căn bản, không xạ trị hoàn toàn
U tuyến yến:
– Tổng liều 45Gy trong 25 buổi
– Biến chứng: tổn thương xoang hang, vùng trên xương bướm, suy tuyến
yên xạ trị (phải điều trị bằng hormon thay thế)
U màng não: phẫu thuật có khả năng khỏi hoàn toàn, tuy nhiên với u vùng nền
sọ đã xâm lấn xoang tĩnh mạch thì cần xạ trị sau hậu phẫu. Tổng lều 54Gy với
3Gy/ngày
U thần kinh thính giác (u dây thần kinh VIII): phẫu thuật triệt căn có tỷ lệ tái
phát thấp, xạ trị thay thế chỉ định phẫu thuật
U nguyên bào tủy ở thùy nhộng ở trẻ em: xạ trị và hóa trị phối hợp sau mổ
nhưng không thực sự hiệu quả
o Xạ trị áp sát
Xạ trị trong mổ: có thể dùng dao Gama hoặc xạ trị ngoài bằng máy gia tốc có
•
điều biến liều
Xạ trị toàn thân não: u não đa ổ, u nguyên bào tủy, u màng não rải rác
Biến chứng xạ trị: hoại tử não, hội chứng choán chỗ
o Tác dụng phụ: làm ảnh hưởng tới tổ chức lành xung quanh khối u (phù nề, hoại tử)
Hóa trị:
o Vai trò hạn chế do: thuốc khó qua được hàng rào máu não các tế bào u ít nhạy cảm với
hóa chất
o Các hóa chất thường dùng: nitroso – urea CCNU, DCNU, procarbazin, vincristin phối
hợp presnislon, methotrexat tiêm vào dịch não tủy
o Chỉ định:
U thần kinh đệm ác tính(độ 3,4)
u di căn
Vai trò hạn chế. Tuổi, chỉ số Karnofsky và mô học không có vai trò tiên lượng
đáp ứng khối u với hóa trị
– Khi tái phát, chủ yếu điều trị phẫu thuật, xạ trị và hóa trị lần 2
–
Thalidomide chống tăng sinh mạch vẫn là thuốc duy nhất có hiệu quả
•
trong điều trị u tế bào thần kinh đệm
U tế bào hình sao không biệt hóa
U thần kinh đệm ít nhánh
Điều trị hóa trị bước 1 cho khối u có độ mô học thấp
Cần phối hợp hóa trị và xạ trị ngay từ đầu
o Biến chứng: suy tủy, suy gan, suy thận
Miến dịch: cấy một phần não dưới da, sau một thời gian, lấy tổ chức bạch huyết có chứa
•
lympho bào đã mẫn cảm đặc hiệu, xử lý rồi tiêm vào khoang dưới nhện
Điều trị phục hồi chức năng thần kinh sau phẫu thuật