gmhs bệnh tuyến giáp
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (1.19 MB, 57 trang )
<span class="text_page_counter">Trang 1</span><div class="page_container" data-page="1">
<b>GÂY MÊ HỒI SỨC CHO BỆNH NHÂN CÓ BỆNH LÝ TUYẾN GIÁP </b>
<b>1. ĐẠI CƯƠNG: </b>
Bệnh nhân rối loạn chức năng tuyến giáp nói chung rất thường gặp. Các nghiên cứu báo cáo mức độ phổ biến của các giá trị thyrotropin (TSH) bất thường lên tới 21% ở phụ nữ và 3% ở nam giới. Với vô số tác dụng của hormone tuyến giáp trên toàn cơ thể, nên ảnh hưởng của rối loạn chức năng tuyến giáp rất đa dạng và có thể gây ra các biến chứng trong và sau phẫu thuật.
Do vậy, mặc dù sàng lọc thường quy để phát hiện bệnh lý tuyến giáp không được chỉ định ở những bệnh nhân không có các dấu hiệu nghi ngờ, tuy nhiên việc nhận biết, chẩn đốn và tối ưu hóa các tình trạng tuyến giáp từ trước ở bệnh nhân trải qua phẫu thuật là những cân nhắc quan trọng trong phẫu thuật. Do tác dụng đa dạng của hormone tuyến giáp trên hầu hết tất cả các hệ cơ quan, các biến chứng liên quan đến rối loạn chức năng tuyến giáp rất nhiều và đa dạng. Những đả kích gặp phải trong giai đoạn phẫu thuật có thể làm trầm trọng thêm các rối loạn tuyến giáp tiềm ẩn, có khả năng làm mất bù và thậm chí tử vong. Do đó, điều quan trọng nhất đối với bác sĩ lâm sàng là hiểu được các cơ chế mà bệnh tuyến giáp có thể gây biến chứng trong và sau phẫu thuật, và nắm rõ các phương pháp hiệu quả nhất để tối ưu hóa tình trạng ngộ độc giáp và suy giáp của bệnh nhân giai đoạn chu phẫu. Chuyên đề này mô tả các tác động bất lợi của rối loạn chức năng tuyến giáp cũng như những liên quan của chúng đến bệnh nhân phẫu thuật tuyến giáp và ngoài tuyến giáp, đề xuất phương pháp điều trị nhằm giảm nguy cơ phẫu thuật.
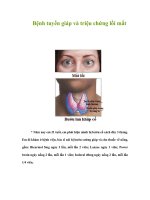
<b>2. GIẢI PHẪU HỌC: 2.1. Tuyến giáp: </b>
</div><span class="text_page_counter">Trang 2</span><div class="page_container" data-page="2">Là tuyến nội tiết lớn nhất của cơ thể, nằm ở phần trước của cổ, ở trước các vịng sụn khí quản trên và hai bên thanh quản, ngang mức các đốt sống cổ C5, C6, C7 và N1. Có hình chữ H hoặc chữ U với hai thùy trái và phải nối nhau ở giữa bằng eo tuyến giáp. Đơi khi cịn có một mẫu tuyến nhỏ, dài, hình tam giác từ bờ trên eo tuyến giáp chạy lên trên, lệch sang trái, gọi là thùy tháp. Nó thường nối với xương móng bằng một dãi xơ, là di tích của ống giáp lưỡi.
Là tuyến có nhiều mạch máu, có màu nâu đỏ, nặng khoảng 30g. Tuyến giáp ở phụ nữ thường to hơn nam giới và to lên trong thời kỳ kinh nguyệt và thai nghén.
Tuyến giáp có một tầm quan trọng về sinh lý cũng như bệnh lý, với chức năng chuyển hoá i-ốt để sản xuất ra các hormon giáp trạng là thyroxin (T4) và triiodothyronin (T3)
<b>2.1.1. Liên quan: </b>
Eo tuyến giáp cao khoảng 1,5cm. Nằm ngang trước các vịng sụn khí quản thứ 2, 3. Trước eo từ nông đến sâu là: da, các mạc cổ và các cơ dưới móng.
Mỗi thuỳ tuyến giáp có hình tam giác cao khoảng 5 - 8cm, nằm 2 bên thanh quản và khí quản.
Mặt ngồi liên quan với bao cảnh, các cơ dưới móng và cơ ức địn chủm. Mặt trong có nhánh ngồi của thần kinh thanh quản trên chạy giữa tuyến giáp và phần dưới thanh quản.
Mặt sau liên quan với thần kinh quặt ngược thanh quản và các tuyến cận giáp. Tuyến giáp nằm trong một bao xơ, bao này dính với bao tạng một cách lỏng lẻo nên dễ bóc tách. Có các dây chằng cố định tuyến giáp vào sụn giáp, sụn nhẫn, sụn khí quản và xương móng làm cho tuyến giáp di động khi nuốt.
</div><span class="text_page_counter">Trang 3</span><div class="page_container" data-page="3"><b>2.1.2. Mạch máu và thần kinh: </b>
2.1.2.1. Động mạch:
Tuyến giáp được ni dưỡng bởi:
• Động mạch giáp trên: là nhánh bên của động mạch cảnh ngoài, đến cực trên của mỗi thuỳ, động mạch chia làm 2, 3 nhánh cho mặt sau, mặt trước ngoài, bờ trên trong của mỗi thuỳ và có thể nối với bên đối diện.
• Động mạch giáp dưới: là nhánh của động mạch thân giáp cổ (là nhánh bên của động mạch dưới đòn), chạy lên trên, vào mặt sau mỗi thuỳ, chia làm 2 nhánh cấp máu cho mặt này. TK thanh quản quặt ngược có thể chạy trước, sau hoặc ở giữa 2 nhánh ĐM này.
• Đơi khi cịn có ĐM giáp dưới cùng xuất phát từ cung ĐM chủ hoặc thân tay đầu đi lên phía trước khí quản vào eo tuyến giáp.
2.1.2.2. Tĩnh mạch: Có các tĩnh mạch sau:
• Tĩnh mạch giáp trên và tĩnh mạch giáp giữa đổ về tĩnh mạch cảnh trong. • Tĩnh mạch giáp dưới đổ về tĩnh mạch tay đầu hoặc tĩnh mạch cảnh trong. • Khi có tĩnh mạch giáp dưới cùng thì nó thường đổ về tĩnh mạch tay đầu trái. 2.1.2.3. Thần kinh
Tuyến giáp nhận các nhánh thần kinh từ hạch giao cảm cổ trên và thần kinh lang thang qua nhánh thần kinh thanh quản trên.
<b>2.2. Tuyến cận giáp </b>
Có từ 2 - 6 tuyến, thường là 4 tuyến nhỏ, to bằng hạt đậu, mỗi bên có 2 tuyến (một trên, một dưới), nằm dọc theo bờ trong mặt sau thùy bên của tuyến giáp, nằm trong các trẻ của bao giáp. Tuyến có kích thước trung bình dài 6 mm, rộng 3-4 mm, dày 1-2 mm nặng khoảng 50mg và được bọc trong một vỏ riêng mầu vàng nâu.
Tuyến cận giáp trên nằm ngang mức sụn nhẫn ở chỗ nối 1/3 trên và giữa mỗi thuỳ bên. Tuyến cận giáp dưới nằm cách cực dưới thùy bên tuyến giáp khoảng 1,5 cm về phía trên. Nhánh nối của hai động mạch giáp trên và dưới nằm dọc theo bờ
</div><span class="text_page_counter">Trang 4</span><div class="page_container" data-page="4">sau thùy bên tuyến giáp có liên quan mật thiết với các tuyến cận giáp và là mốc để tìm tuyến này.
Động mạch cấp máu cho tuyến là các nhánh của động mạch giáp dưới nên một mốc khác để tìm tuyến là các nhánh của động mạch giáp dưới vào các tuyến đó.
Tuyến cận giáp ở người trưởng thành gồm 2 loại tế bào: tế bào chính và tế bào ưa oxy. Trong đó tế bào chính là thành phần cấu tạo chủ yếu của tuyến cận giáp, tế bào ưa oxy chỉ có ở người trưởng thành.
Tế bào chính bài tiết ra parathyroid hormon (PTH), còn chức năng của tế bào ưa oxy đến nay còn chưa biết rõ.
Tuyến cận giáp cũng là tuyến nội tiết điều hoà ion Ca của cơ thể, thiếu kích tố này gây bệnh co cơ và cơn co giật Tetanie (do giảm Ca máu) và bệnh thừa vơi ở
<b>xương (xương dễ gẫy) vì vậy nếu cần phải cắt tuyến giáp nên để lại tuyến cận giáp. </b>
<b>3. SINH TỔNG HỢP HORMON TUYẾN GIÁP: </b>
Tuyến giáp tổng hợp các hormon giáp trạng T3 (Triiodothyronine) và T4 (Tetraiodothyronine) thyroxine từ iod và tyroxine.
Calcitonine (thyrocalcitonine) là hormon do tế bào cạnh nang tuyến (tế bào C) sản xuất. Điều hịa chuyển hóa canxi và phospho.
</div><span class="text_page_counter">Trang 5</span><div class="page_container" data-page="5">3.1. Quá trình tổng hợp:
Iod trong thức ăn phải được biến đổi thành dạng muối vô cơ Iodur mới hấp thu vào ruột sau đó được vận chuyển vào chất keo của tuyến giáp dưới dạng vận chuyển chủ động bởi bơm Iod, bơm Iod hoạt động phụ thuộc vào Na+, K+ ATPase và bị kích thích bởi TSH.
• Khi Iodur vào trong chất keo của tuyến giáp thì sẽ được Oxy hóa trở lại thành Iod.
• Iod gắn vào vị trí thứ 3 của phân tử tyroxine → Monoiodo tyroxine (MIT). • Iod gắn vào vị trí thứ 3 và 5 của phân tử tyroxine → Diiodo tyroxine (DIT). • 2 phân tử DIT kết hợp với nhau → T4
• 1 phân tử MIT kết hợp với 1 phân tử DIT → T3
T4 được sản xuất bởi tuyến giáp khi tuyến yên giải phóng hormon TSH. Chỉ có 1 phần nhỏ T3 được sản xuất trực tiếp từ tuyến giáp phần lớn T3 được sản xuất bởi các mô biến đổi T4 thành T3.
3.2. Quá trình bài tiết và chuyển chổ hormon tuyến giáp:
Sau khi được tổng hợp bởi tuyến giáp T3 T4 được phóng thích vào máu, trong máu các hormon tuyến giáp tồn tại dưới 2 dạng:
- Dạng gắn với protein huyết tương chủ yếu là TBG (thyroxine binding globuline) 75%, các dạng gắn khác gồm TBPA (thyroxine binding prealbumine) 15% và TBA (thyroxine binding albumine) 10%.
- Dạng tự do FT3 (Free Triiodothyroxine) FT4 (Free Thyroxine), chỉ chiếm 1 phần nhỏ của T3 và T4 nhưng thể hiện chức năng sinh lý rõ ràng.
</div><span class="text_page_counter">Trang 6</span><div class="page_container" data-page="6">FT3, FT4 là phần chịu trách nhiệm về hoạt động sinh học của tuyến giáp, như
<b>vậy đo nồng độ FT3, FT4 trong chẩn đốn bệnh tuyến giáp sẽ có độ tin cậy và chính </b>
xác hơn.
3.3. Điều hịa bài tiết hormon tuyến giáp: 3.3.1. Điều hịa xi:
Vùng dưới đồi tiết ra yếu tố giải phóng là TRF,TRH tác dụng lên tuyến yên, tuyến yên tiết ra TSH, TSH tác dụng lên tuyến giáp làm cho tuyến giáp tiết ra T3 T4.
3.3.2. Tác dụng ngược âm tính:
Nếu T3 T4 tăng đến 1 mức nào đó thì có tác dụng ức chế lại tuyến yên hay vùng dưới đồi để không tiết ra TRH hay TSH nữa, như thế thì tuyến giáp khơng bị kích thích tiết ra T3 T4 nữa.
3.3.3. Tác dụng ngược dương tính:
Nếu T3 T4 giảm sẽ kích thích lên tuyến yên hay vùng dưới đồi tăng tiết TRH hay TSH dẫn đến kích thích tuyến giáp tăng tiết T3 T4.
Việc tuyến yên sản xuất TSH hay không là 1 vấn đề quan trọng trong điều hịa để kích thích tuyến giáp sản xuất ra T3 và T4 (điều hịa xi), còn ảnh hưởng của nồng độ T3 T4 tăng hay giảm (điều hịa ngược) thường ít xảy ra hơn.
3.4. Chức năng của hormon tuyến giáp:
Các hormon tuyến giáp hoạt động gần như trên mọi tế bào trong cơ thể. Chúng làm tăng tốc độ chuyển hóa cơ bản; ảnh hưởng đến sự tổng hợp protein; giúp điều
</div><span class="text_page_counter">Trang 7</span><div class="page_container" data-page="7">hòa sự phát triển của xương dài; làm tăng trưởng thần kinh và tăng nhạy cảm của cơ thể với catecholamine (vd như adrenaline).
Các hormon tuyến giáp là rất cần thiết để phát triển đặc trưng và khác biệt của tất cả các tế bào trong cơ thể. Những hormone này cũng điều hịa chuyển hóa của protein, chất béo, và carbohydrate; ảnh hưởng đến cách các tế bào sử dụng các hợp chất năng lượng. Chúng cũng kích thích chuyển hóa vitamine. Nhiều tác nhân kích thích sinh lý và bệnh lý ảnh hưởng đến sinh tổng hợp hormon tuyến giáp.
Hormon tuyến giáp cũng có vai trò quan trọng trong tạo nhiệt và điều hòa thân nhiệt. Tuy nhiên, chức năng của thyronamines thông qua một vài cơ chế chưa được biết để ức chế hoạt động thần kinh; điều này đóng một vai trị quan trọng trong chu kỳ ngủ đơng của động vật có vú và các hành vi thay lông của chim. Một tác dụng phụ khi sử dụng thyronamines là giảm thân nhiệt nghiêm trọng.
Calcitonine là hormon làm hạ canxi máu, có tác dụng ngược với hormon cận giáp, do "tế bào C" của tuyến giáp bài tiết. Tác dụng chính ở ba nơi:
• Xương: ức chế tiêu xương bằng ức chế hoạt tính của các hủy cốt bào, đồng thời làm tăng tạo xương do kích thích tạo cốt bào.
• Thận: gây tăng thải trừ canxi và phosphat qua nước tiểu do tác dụng trực tiếp. Tuy nhiên, do ức chế tiêu xương nên calcitonine làm giảm bài tiết Ca 2+, Mg2+ và hydroxyprolin qua nước tiểu.
• Ống tiêu hóa: làm tăng hấp thu canxi.
<b>4. MỘT SỐ BỆNH LÝ THƯỜNG GẶP: 4.1. Suy giáp </b>
4.1.1. Nguyên nhân:
• Suy giáp nguyên phát (> 90% trường hợp)
• Viêm giáp tế bào lympho mạn tính (bệnh Hashimoto) • Suy giáp do điều trị: do cắt giáp hay điều trị iod phóng xạ
• Suy giáp thoáng qua xảy ra trong viêm giáp sau sanh, viêm giáp bán cấp thường sau cường giáp
</div><span class="text_page_counter">Trang 8</span><div class="page_container" data-page="8">• Thuốc gây suy giáp: thuốc chứa iod, lithium, Interferon α, Interleukin 2, thalidomide
• Suy giáp thứ phát do thiếu TSH 4.1.2. Chẩn đoán:
4.1.2.1. Biểu hiện lâm sàng:
Không đặc hiệu và diễn tiến từ từ, gồm sợ lạnh, mệt mỏi, ngủ gà, giảm trí nhớ, táo bón, rong kinh, đau cơ và khàn tiếng.
4.1.2.2. Bệnh sử:
Suy giáp có thể điều trị và nên được nghi ngờ ở bất kỳ bệnh nhân có các triệu chứng suy giáp nhất là khi có kèm tuyến giáp to lan tỏa hoặc có điều trị iod phóng xạ hoặc phẫu thuật tuyến giáp.
4.1.2.3. Khám lâm sàng: Triệu chứng:
Giảm phản xạ gân xương, nhịp tim chậm, phù mặt và quanh mắt, da khô, và phù niêm (myxedema), tăng cân nhẹ có thể xảy ra, nhưng suy giáp khơng là nguyên nhân gây béo phì. Biểu hiện hiếm gặp bao gồm giảm thơng khí, tràn dịch màng ngoài tim hoặc tràn dịch màng phổi, điếc, và hội chứng ống cổ tay.
Xét nghiệm chẩn đốn:
- Xét nghiệm có thể thấy hạ natri máu và tăng cholesterol, triglyceride, và creatine kinase huyết tương.
- Trong suy giáp nguyên phát, TSH huyết tương là các xét nghiệm ban đầu tốt nhất. • Giá trị TSH bình thường loại trừ suy giáp nguyên phát và một giá trị tăng rõ
rệt (> 20 μU/mL) khẳng định chẩn đốn.
• Tăng nhẹ TSH huyết tương (< 20 μU/mL) có thể là do bệnh ngoài tuyến giáp, nhưng thường chỉ ra suy giáp nguyên phát nhẹ (suy giáp dưới lâm sàng), trong đó chức năng tuyến giáp bị suy yếu nhưng tăng tiết TSH, duy trì nồng độ T4 tự do trong huyết tương bình thường. Những bệnh nhân này có thể có triệu chứng không đặc hiệu suy giáp và tăng nhẹ cholesterol và LDL cholesterol huyết thanh. Chúng phát triển thành suy giáp lâm sàng với tỷ lệ 2,5% mỗi năm.
</div><span class="text_page_counter">Trang 9</span><div class="page_container" data-page="9">- Nếu nghi ngờ suy giáp thứ phát do bệnh tuyến yên, nên đo FT4
• Nồng độ TSH thường trong giới hạn bình thường ở suy giáp thứ phát và không thể sử dụng một mình để chẩn đốn bệnh. Bệnh nhân suy giáp thứ phát nên được đánh giá những nguyên nhân thiếu hormone tuyến yên khác và bướu tuyến yên hoặc vùng dưới đồi
- Trong bệnh ngoài tuyến giáp nặng: chẩn đốn suy giáp có thể khó khăn. Xét nghiệm T4 và FT4 thường quy có thể thấp.
• TSH huyết tương là xét nghiệm chẩn đoán ban đầu tốt nhất. Một giá trị TSH bình thường là bằng chứng mạnh mẽ rằng bệnh nhân là bình giáp, trừ khi có bằng chứng của bệnh tuyến yên hoặc bệnh ở vùng dưới đồi hoặc ở những bệnh nhân điều trị bằng dopamine hoặc liều cao glucocorticoid. TSH huyết tương tăng rõ (> 20 μU/mL) chẩn đốn suy giáp ngun phát
• TăngTSH huyết tương trung bình (< 20 μU/mL) có thể xảy ra ở những bệnh nhân bình giáp với bệnh ngoài tuyến giáp và không đặc hiệu cho suy giáp. FT4 huyết thanh nên được đo nếu TSH tăng trung bình hoặc nếu nghi ngờ suy giáp thứ phát, và bệnh nhân nên được điều trị suy giáp nếu FT4 huyết thanh thấp. chức năng tuyến giáp ở những bệnh nhân này nên được đánh giá lại sau khi hồi phục từ bệnh
4.1.3. Điều trị:
- Thyroxine là thuốc được lựa chọn. Liều thay thế bình quân là 1,6 μg/kg mỗi ngày, và hầu hết bệnh nhân cần liều giữa 75-150 μg/ngày. Ở những bệnh nhân lớn tuổi, liều dùng thay thế bình quân thấp hơn. Sự cần thiết điều trị suốt đời nên được nhấn mạnh. Thyroxine nên được uống 30 phút trước bữa ăn, vì một số loại thực phẩm cản trở hấp thu của nó, và khơng nên dùng cùng với các thuốc có ảnh hưởng đến sự hấp thu của nó.
- Bắt đầu điều trị: thanh niên và trung niên nên được bắt đầu 100 μg mỗi ngày điều chỉnh dần suy giáp, cần vài tuần để đạt được trạng thái ổn định trong huyết tương của T4. Ở những bệnh nhân lớn tuổi khỏe mạnh, liều khởi đầu là 50 μg/ngày. Bệnh nhân bệnh tim nên được bắt đầu 25 – 50 μg/ngày và theo dõi cẩn thận các triệu chứng tim do thuốc làm tăng các chuyển hóa của cơ thể.
</div><span class="text_page_counter">Trang 10</span><div class="page_container" data-page="10"><b>4.2. Cường giáp </b>
4.2.1. Nguyên nhân
• Bệnh Graves gây ra phần lớn các trường hợp cường giáp, đặc biệt là ở những bệnh nhân trẻ tuổi. Rối loạn tự miễn dịch này cũng có thể gây lồi mắt và phù niêm trước xương chày, những biểu hiện này không thấy trong các nguyên nhân khác của cường giáp.
• Bướu giáp đa nhân độc có thể gây cường giáp ở bệnh nhân lớn tuổi.
• Nguyên nhân khác bao gồm cường giáp do iốt (amiodarone hoặc chụp ảnh có chất cản quang), u tuyến giáp, viêm tuyến giáp bán cấp (bướu giáp đau đi kèm với cường giáp thoáng qua), viêm tuyến giáp không đau (bướu giáp không đau với cường giáp thoáng qua, thường được thấy trong thời gian hậu sản), và uống hormone tuyến giáp. Cường giáp do TSH gây ra là vô cùng hiếm.
4.2.2. Chẩn đoán:
4.2.2.1. Biểu hiện lâm sàng:
- Triệu chứng: sợ nóng, mất cân, mệt mỏi, đánh trống ngực, kinh ít và lo lắng.
- Người già, cường giáp có thể biểu hiện với chỉ rung nhĩ, suy tim, suy nhược, hoặc giảm cân.
4.2.2.2. Khám lâm sàng:
- Dấu hiệu bao gồm: tăng phản xạ gân xương, run rẩy, yếu chi gần, nhìn chằm chằm, và mắt long lanh. Bất thường tim có thể nổi bật, bao gồm nhịp nhanh xoang, rung nhĩ, và làm nặng thêm bệnh động mạch vành hoặc suy tim.
- Những điểm chính của khám lâm sàng để chẩn đốn bao gồm:
• Sự hiện diện của mắt lồi hoặc phù niêm trước xương chày, chỉ có trong bệnh Graves (mặc dù nhiều bệnh nhân bị bệnh Graves thiếu các dấu hiệu này) • Một bướu cổ lan tỏa không đau, phù hợp với bệnh Graves hay viêm tuyến giáp
khơng đau.
• Mới mang thai, đau cổ, hoặc vừa mới điều trị bằng iod, cho thấy nguyên nhân khác ngoài bệnh Graves
4.2.2.3. Xét nghiệm chẩn đoán:
</div><span class="text_page_counter">Trang 11</span><div class="page_container" data-page="11">- Trong các trường hợp hiếm, hấp thụ i-ốt phóng xạ 24 giờ (RAIU) là cần thiết để phân biệt bệnh Graves hay bướu giáp đa nhân độc (trong đó RAIU tăng cao) với viêm tuyến giáp sau sinh, cường giáp do iốt gây ra, hoặc cường giáp giả (trong đó RAIU thấp).
- Trong nghi ngờ cường giáp, TSH huyết tương là các xét nghiệm chẩn đoán ban đầu tốt nhất:
• Một mức độ TSH > 0,1 μU/mL loại trừ cường giáp lâm sàng. Nếu TSH huyết thanh < 0,1 μU/mL, FT4 trong huyết thanh nên được đo để xác định mức độ nặng của cường giáp và làm cơ sở cho điều trị. Nếu FT4 huyết thanh tăng, chẩn đốn cường giáp lâm sàng.
• Nếu TSH huyết tương < 0,1 μU/mL nhưng T4 tự do bình thường, bệnh nhân có thể có cường giáp lâm sàng do tăng T3 huyết thanh; và T3 huyết thanh nên được đo trong trường hợp này.
• Cường giáp nhẹ (dưới lâm sàng) có thể gây ra TSH < 0,1 μU/mL, và do đó TSH giảm đơn độc không thể khẳng định các triệu chứng là do cường giáp. • TSH cũng có thể bị giảm bởi bệnh ngoài tuyến giáp nặng.
4.2.2.4. Điều trị:
- Một số dạng cường giáp (viêm tuyến giáp bán cấp hoặc sau sinh) thường thoáng qua và chỉ yêu cầu điều trị triệu chứng.
• Kháng β-adrenergic (như atenolol 25 – 100 mg mỗi ngày) được dùng giảm triệu chứng cường giáp, chẳng hạn như đánh trống ngực, run rẩy và lo lắng, cho đến khi cường giáp được trị bằng điều trị đặc hiệu hoặc cho đến khi những dạng cường giáp thoáng qua giảm bớt. Liều được điều chỉnh để giảm các triệu chứng và nhịp tim nhanh, sau đó giảm dần khi cường giáp được kiểm sốt. • Verapamil 40 – 80 mg uống 3 lần/ngày điều trị mạch nhanh ở bệnh nhân
chống chỉ định kháng β-adrenergic.
- Ba phương pháp có sẵn để điều trị đặc hiệu (khơng kiểm sốt cường giáp nhanh chóng): RAI, thionamides, và cắt tuyến giáp gần trọn.
Trong thời gian điều trị, bệnh nhân được theo dõi bằng đánh giá lâm sàng và đo FT4 trong máu. TSH máu khơng có ích trong việc đánh giá các đáp ứng
</div><span class="text_page_counter">Trang 12</span><div class="page_container" data-page="12">ban đầu của điều trị, bởi vì nó vẫn bị ức chế cho đến sau khi bệnh nhân trở về bình giáp.
Bất kể phương pháp điều trị nào, tất cả các bệnh nhân bị bệnh Graves cần theo dõi lâu dài sự tái phát cường giáp hoặc sự phát triển của suy giáp.
- Lựa chọn điều trị đặc hiệu:
Trong bệnh Graves, điều trị RAI là lựa chọn điều trị cho gần như tất cả các bệnh nhân. Nó đơn giản và có hiệu quả cao nhưng không thể sử dụng trong thai kỳ. Propylthiouracil (PTU) nên được sử dụng để điều trị cường giáp trong thai kỳ. Thionamides đạt được kiểm soát bệnh lâu dài trong ít hơn một nửa bệnh nhân bị bệnh Graves, và chúng có một số nguy cơ nhỏ tác dụng phụ đe dọa tính mạng. Cắt tuyến giáp nên được sử dụng ở những bệnh nhân từ chối điều trị RAI và những bệnh nhân tái phát hoặc gặp các tác dụng phụ với điều trị thionamide.
Các nguyên nhân khác của cường giáp. Bướu giap đa nhân độc và bướu tuyến độc nên được điều trị với RAI (trừ khi có thai). Những dạng thống qua của cường giáp do viêm tuyến giáp nên được điều trị triệu chứng với atenolol. Cường giáp do iốt gây ra nên được điều trị với thionamides và atenolol đến khi bệnh nhân bình giáp. Mặc dù điều trị một số bệnh nhân cường giáp do amiodarone gây ra với glucocorticoid đã được ủng hộ, gần như tất cả các bệnh nhân cường giáp do amiodarone đáp ứng tốt với điều trị thionamide
- Điều trị iod phóng xạ (RAI):
• Một liều duy nhất kiểm soát bệnh lâu dài cường giáp ở 90% bệnh nhân, và nếu cần có thể điều trị thêm.
• Xét nghiệm mang thai được thực hiện ngay trước khi điều trị ở phụ nữ có khả năng sinh sản.
• Hấp thu iod phóng xạ 24 giờ (RAIU) thường được đo và được sử dụng để tính tốn liều lượng.
• Thionamides ảnh hưởng điều trị RAI và phải được dừng ít nhất 3 ngày trước khi điều trị. Nếu điều trị iốt, nó nên được dừng ít nhất 2 tuần trước khi điều trị RAI.
</div><span class="text_page_counter">Trang 13</span><div class="page_container" data-page="13">- Thionamides:
• Methimazole và PTU ức chế tổng hợp hormon tuyến giáp. PTU cũng ức chế T4 thành T3 ngoài tuyến giáp. Một khi dự trữ hormone tuyến giáp giảm (sau vài tuần đến vài tháng), T4 giảm. Những loại thuốc này khơng có hiệu quả lâu dài trên chức năng tuyến giáp. Trong đa số các bệnh nhân với bệnh Graves, cường giáp tái phát trong vòng 6 tháng sau khi ngưng điều trị. Sự thuyên giảm tự phát của bệnh Graves xảy ra trong khoảng một phần ba số bệnh nhân trong khi điều trị thionamide, và trong thiểu số này, không cần điều trị khác. Thuyên giảm nhiều trong những trường hợp cường giáp mới khởi phát và nhẹ và nếu bướu giáp nhỏ. Bởi vì tính an tồn tốt hơn, methimazole nên được sử dụng thay vì PTU, ngoại trừ trong các tình huống cụ thể
• Bắt đầu điều trị. Trước khi bắt đầu điều trị, bệnh nhân phải được cảnh báo về tác dụng phụ và những cẩn trọng. liều khởi đầu thông thường methimazole, 10 – 40 mg uống hàng ngày, hoặc PTU, 100 – 200 mg uống 3 lần ngày; liều ban đầu cao hơn có thể được sử dụng trong cường giáp nặng.
- Cắt tuyến giáp gần trọn:
Thủ thuật này cho phép kiểm soát lâu dài cường giáp trong hầu hết các bệnh nhân. Phẫu thuật có thể làm nặng hơn tình trạng cường giáp chu phẫu, và bệnh nhân cần được chuẩn bị phẫu thuật bởi một trong hai phương pháp:
• Một thionamide được cho đến khi bệnh nhân bình giáp hồn tồn. SSKI 40 – 80 mg (1-2 giọt) uống 2 lần/ ngày, kế đến thêm 1-2 tuần trước khi phẫu thuật. Cả hai loại thuốc được dừng lại sau mổ.
• Atenolol (50 – 100 mg mỗi ngày) được bắt đầu từ 1-2 tuần trước khi phẫu thuật. Liều atenolol được tăng lên, nếu cần thiết, để làm giảm nhịp tim nghỉ ngơi dưới 90 nhịp/phút và được tiếp tục trong 5-7 ngày sau mổ. SSKI cho như trên.
Theo dõi:
o Dấu hiệu lâm sàng và T4 tự do máu và TSH máu nên được đánh giá 4-6 tuần sau phẫu thuật.
</div><span class="text_page_counter">Trang 14</span><div class="page_container" data-page="14">o Nếu chức năng tuyến giáp bình thường, bệnh nhân được tái khám ở 3 và 6 tháng và sau đó hàng năm.
o Nếu suy giáp có triệu chứng phát triển, điều trị thyroxine được bắt đầu. o Cường giáp vẫn tồn tại hoặc tái phát ở 3-7% bệnh nhân.
o Các biến chứng của cắt tuyến giáp bao gồm suy giáp (30-50%) và suy tuyến cận giáp (3%). Biến chứng hiếm bao gồm liệt dây thanh âm vĩnh viễn do chấn thương dây thần kinh quặt ngược thanh quản, và tử vong chu phẫu. Tỷ lệ biến chứng xuất hiện phụ thuộc vào kinh nghiệm của phẫu thuật viên.
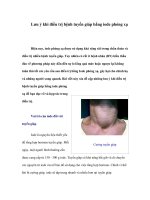
<b>4.3. Phình giáp và bướu giáp đa nhân </b>
- Việc chẩn đốn bệnh phình giáp dựa trên sờ của tuyến giáp và đánh giá chức năng tuyến giáp. Nếu tuyến giáp to, khám xác định xem tuyến giáp to lan toả hoặc đa nhân hoặc sờ thấy một nhân giáp. Tất cả ba hình thức của bệnh phình giáp đơn thuần thường gặp nhất là ở phụ nữ.
- Chụp hình tuyến giáp và siêu âm không cung cấp thêm thông tin hữu ích về phình giáp lan tỏa hoặc đa nhân khi sờ thấy.
- Khoảng 30-50% bệnh nhân có nhân giáp khơng sờ thấy được phát hiện bằng siêu âm. Những nhân này ít quan trọng về mặt lâm sàng, nhưng sự phát hiện ngẫu nhiên của chúng có thể dẫn đến thực hiện xét nghiệm chẩn đoán và điều trị khơng cần thiết.
4.3.1. Phình giáp lan tỏa:
Hầu hết phình giáp lan tỏa tại Hoa Kỳ là bình giáp và do viêm giáp tế bào lympho mãn tính (viêm giáp Hashimoto). Bởi vì viêm giáp Hashimoto cũng có thể gây ra suy giáp, nên đo TSH huyết tương ngay cả khi bệnh nhân có biểu hiện bình giáp về mặt lâm sàng.
Phình giáp lan tỏa thường khơng có triệu chứng, hiếm khi cần điều trị. Bệnh nhân nên được theo dõi thường quy để có thể phát hiện tình trạng suy giáp.
4.3.2. Bướu giáp đa nhân:
• Bướu giáp đa nhân thường ở bệnh nhân lớn tuổi, đặc biệt là phụ nữ. Hầu hết các bệnh nhân khơng có triệu chứng và khơng cần điều trị.
</div><span class="text_page_counter">Trang 15</span><div class="page_container" data-page="15">• Một số ít bệnh nhân có biểu hiện cường giáp (bướu giáp đa nhân độc).
• Rất hiếm trường hợp, tuyến giáp chèn ép khí quản hoặc thực quản, gây khó thở hoặc khó nuốt, do đó cần phải điều trị. Điều trị thyroxine có rất ít hiệu quả trên kích thước của bướu giáp đa nhân. Liệu pháp RAI làm giảm kích thước tuyến giáp và các triệu chứng ở hầu hết các bệnh nhân. Cắt tuyến giáp gần toàn bộ cũng có thể được sử dụng để làm giảm triệu chứng chèn ép.
• Nguy cơ ung thư của bướu giáp đa nhân thấp. Nếu có một nhân giáp nổi trội thì nên sinh thiết kim để loại trừ ung thư tuyến giáp. Ở một vài trung tâm chấp thuận siêu âm tuyến giáp và sinh thiết kim các nhân giáp lớn hơn 1cm ở bệnh nhân có bướu giáp đa nhân.
4.3.3. Nhân giáp đơn độc:
- Những nhân giáp đơn độc sờ thấy thường là lành tính, nhưng khoảng 5% là ung thư.
Những dấu hiệu lâm sàng nghi ngờ ung thư bao gồm sự hiện diện của hạch cổ, bệnh sử có xạ trị vùng đầu hoặc cổ, và tiền sử gia đình có ung thư biểu mơ tuyến giáp dạng tuỷ hoặc hội chứng đa bướu nội tiết. Một nhân giáp cứng, dính, mới xuất hiện, hoặc khàn tiếng do bị liệt dây thanh âm là biểu hiện nghi ngờ khối u ác tính.
- Hầu hết bệnh nhân ung thư tuyến giáp khơng có yếu tố nguy cơ, và tất cả các nhân giáp đơn độc sờ thấy nên được đánh giá bằng sinh thiết chọc hút bằng kim. Bệnh nhân bị ung thư biểu mô tuyến giáp nên được tư vấn với chuyên gia về nội tiết. - Những nhân giáp với tế bào học lành tính nên được đánh giá lại định kỳ bằng cách sờ nắn. Điều trị thyroxine không được chỉ định vì ít hoặc khơng hiệu quả trên kích thước của nhân giáp đơn độc.
- Một số trung tâm sử dụng siêu âm thường quy cho tuyến giáp có nhân giáp sờ được và làm sinh thiết tất cả các nhân có chỉ định về kích thước và hình ảnh.
</div><span class="text_page_counter">Trang 16</span><div class="page_container" data-page="16"><b>5. GÂY MÊ HỒI SỨC CHO BỆNH NHÂN CÓ BỆNH LÝ TUYẾN GIÁP 5.1. Phẫu thuật ngồi tuyến giáp ở bệnh nhân có bệnh tuyến giáp </b>
Mặc dù tỷ lệ tương đối cao của bệnh tuyến giáp trong dân số chung, nhưng không cần thiết phải tầm soát bệnh tuyến giáp trước khi mổ. Tuy nhiên, nếu bệnh sử và khám thực thể gợi ý của bệnh tuyến giáp thì nó là lý do hợp lý để thực hiện chẩn
<b>đoán vì nó có thể ảnh hưởng đến quản lý chu phẫu. 5.1.1. Hội chứng suy giáp: </b>
Tỷ lệ suy giáp phụ thuộc vào mức iốt trong chế độ ăn. Tỷ lệ suy giáp tại các vùng cung cấp đủ iốt là 5/1000 và suy giáp dưới lâm sàng là 15/1000.
Suy giáp có thể dẫn đến giảm chức năng cơ tim, giảm thơng khí, rối loạn chức năng thụ cảm áp, giảm thể tích huyết tương, thiếu máu, hạ đường huyết, hạ natri máu và chuyển hóa thuốc ở gan bị suy yếu.
Bệnh nhân suy giáp nên được trả về bình giáp trước phẫu thuật, và cũng như với các loại phẫu thuật nội tiết khác cần hội chẩn với các bác sĩ nội tiết. Nên nhớ rằng, T4 có thời gian bán hủy là 7 ngày, nó sẽ khơng có hiệu lực trong một thời gian sau khi uống. Thời gian bán hủy của T3 là 1,5 ngày. Sự phối hợp của T3 và T4 tĩnh mạch được khuyến cáo trong việc điều trị tình trạng hơn mê suy giáp trước phẫu thuật (hiếm khi gặp). Việc cho thuốc cần cẩn thận, đặc biệt là ở người già, vì đau thắt ngực có thể xảy ra sớm.
Có một số cuộc tranh luận về việc có nên hay khơng nên hỗn phẫu thuật ở bệnh nhân suy giáp nhẹ hoặc suy giáp dưới lâm sàng. Bệnh nhân suy giáp rõ ràng thì tránh dùng thuốc tiền mê và nên gây tê vùng nếu có thể. T4 có thể được bỏ qua vào sáng phẫu thuật nhưng nên cho liều T3. Sự hiện diện của tình trạng giảm chuyển hóa địi hỏi theo dõi tim mạch chu phẫu cẩn thận và sử dụng thận trọng các loại thuốc gây mê.
Các biện pháp phòng ngừa hạ thân nhiệt cần được áp dụng. Bởi vì tăng tỷ lệ suy vỏ thượng thận và giảm đáp ứng của hormone vỏ thượng thận với stress, bệnh nhân suy giáp cần được cho hydrocortisone trong giai đoạn tăng stress phẫu thuật. Có một vài báo cáo về suy hô hấp và tim mạch nặng ở bệnh nhân suy giáp trong khi
</div><span class="text_page_counter">Trang 17</span><div class="page_container" data-page="17">gây mê tồn diện. Vì vậy, suy giáp cần được xem xét ở bất kỳ bệnh nhân béo phì, bệnh nhân suy nhược người hiển thị tim mạch hoặc hô hấp không ổn định khi phẫu thuật.
<b>Theo Uptodate: </b>
Suy giáp ảnh hưởng đến nhiều hệ thống của cơ thể mà có thể ảnh hưởng đến kết quả của phẫu thuật
• Giảm chuyển hóa tồn thân do suy giáp làm giảm cung lượng tim qua trung gian giảm nhịp tim và co bóp.
• Giảm thơng khí do yếu cơ hô hấp và giảm đáp ứng của phổi với tình trạng thiếu oxy và tăng thán.
• Giảm nhu động ruột → táo bón.
• Một loạt các rối loạn chuyển hóa có thể xảy ra trong suy giáp, bao gồm hạ natri máu, tăng creatinine huyết thanh, giảm độ thanh thải của một số thuốc (thuốc chống động kinh, thuốc kháng đông, thuốc ngủ và thuốc phiện). Giảm độ thanh thải của các yếu tố đơng máu phụ thuộc vitamin K.
• Bệnh nhân suy giáp có giảm hồng cầu, thiếu máu đẳng sắc đẳng bào.
<b>Quản lý: </b>
Bệnh nhân suy giáp dưới lâm sàng (TSH tăng, FT4 bình thường) khơng cần điều trị trước khi phẫu thuật khẩn cấp hoặc cấp cứu. Đối với phẫu thuật chương trình, bệnh nhân suy giáp dưới lâm sàng thường có thể tiến hành phẫu thuật chương trình.
Đối với bệnh nhân suy giáp mức độ vừa, người phải phẫu thuật khẩn cấp hoặc cấp cứu, khơng cần trì hỗn phẫu thuật, vì với những kiến thức về bệnh có thể giảm thiểu các biến chứng. Những bệnh nhân này nên được điều trị bằng hormone tuyến giáp ngay khi được chẩn đoán. Nói chung, bệnh nhân trẻ bắt đầu với liều gần liều thay thế hoàn toàn T4 (1,6 mcg / kg), trong khi bệnh nhân lớn tuổi hoặc những bệnh nhân có bệnh tim phổi được bắt đầu với liều 25-50 mcg mỗi ngày với tăng liều mỗi 2-6 tuần.
Đối với bệnh nhân được phẫu thuật chương trình có suy giáp mức độ vừa, nên hỗn phẫu thuật cho đến khi tình trạng bình giáp được phục hồi.
</div><span class="text_page_counter">Trang 18</span><div class="page_container" data-page="18">Ở những bệnh nhân suy giáp nặng (hôn mê myxedema, các triệu chứng lâm sàng nặng của suy giáp mạn tính như: thay đổi tâm thần, tràn dịch màng ngoài tim hoặc suy tim, hoặc mức T4 rất thấp ( < 1,0 mcg/dL) hoặc FT4 ( < 0,5 ng/dL) → phẫu thuật nên được trì hỗn cho đến khi suy giáp đã được xử lý.
Nếu phẫu thuật khẩn cấp là cần thiết, bệnh nhân suy giáp nặng cần được điều trị ngay khi được chẩn đốn. Nếu bệnh nhân có hôn mê myxedema, điều trị cả hai T3 và T4. T4 được cho một liều tải 200 - 300mcg IV tiếp theo là 50mcg mỗi ngày. T3 được cho cùng lúc với một liều 5 - 20mcg IV tiếp theo 2,5 - 10 mcg mỗi 8 giờ tùy thuộc vào tuổi của bệnh nhân và các yếu tố nguy cơ tim đi kèm.
Bệnh nhân suy giáp thứ phát có thể có đi kèm với suy tuyến yên và suy tuyến thượng thận thứ phát. Ngoài ra, bệnh nhân suy giáp nguyên phát do tự miễn có thể có đồng thời suy thượng thận nguyên phát. Nếu tình trạng của trục thượng thận tuyến yên là không chắc chắn và thiếu thì có thể xem như bệnh nhân có suy giáp nặng cần phải phẫu thuật cấp cứu, bệnh nhân nên được cho các liều steroid chống stress cho đến khi tính tồn vẹn của các trục được xác định chắc chắn. Nếu tình trạng lâm sàng cho phép, xét nghiệm kích thích cosyntropin nên được thực hiện trước khi cho steroid. Nên đặt catheter Swan-Ganz nếu có bệnh tim phổi.
Trong giai đoạn hậu phẫu, cần theo dõi sát nước và điện giải, đặc biệt là natri máu. Ngoài ra, bệnh nhân rất dễ bị tắc ruột, bị các triệu chứng tâm thần kinh, nhiễm trùng mà khơng sốt. Phịng ngừa hạ thân nhiệt.
Nếu chẩn đốn suy giáp là mơ hồ ở một bệnh nhân mắc bệnh nặng (vì khó để đánh giá chức năng tuyến giáp trong dân số này) và phẫu thuật không thể trì hỗn, chúng ta điều trị với thay thế hormone tuyến giáp trong giai đoạn trước và chu phẫu nếu có bằng chứng lâm sàng gợi ý chẩn đốn suy giáp (ví dụ: chậm nhịp tim và giảm thân nhiệt cùng với tâm thần chậm chạp, phù mặt, một bệnh sử cá nhân hoặc gia đình có bệnh tuyến giáp, hoặc bệnh sử cá nhân có bệnh vùng dưới đồi hoặc bệnh tuyến yên hoặc xạ trị vùng sọ não). Nếu khơng có nghi ngờ hơn mê myxedema, bắt đầu với 1/2 liều dự kiến đầy đủ của T4 (0,8 mcg/kg cho bệnh nhân trẻ tuổi và 25 - 50mcg mỗi ngày cho bệnh nhân lớn tuổi hoặc những bệnh nhân có bệnh tim phổi).
</div><span class="text_page_counter">Trang 19</span><div class="page_container" data-page="19"><b>5.1.2. Hội chứng cường giáp: </b>
Nhiễm độc giáp ảnh hưởng đến khoảng 2% phụ nữ và 0,2% nam giới trong dân số chung. Tỷ lệ cường giáp tại các vùng cung cấp đủ iốt là 2/1000 và của cường giáp dưới lâm sàng là 6/1000. Các triệu chứng cổ điển của nhiễm độc giáp bao gồm tăng động, giảm cân và run rẩy. Quan trọng đối với người gây mê là những ảnh hưởng trên tim mạch của cường giáp bao gồm rung nhĩ, suy tim sung huyết và bệnh tim thiếu máu. Giảm tiểu cầu có thể đi kèm với nhiễm độc giáp. Gây mê toàn diện nên được thực hiện ở bệnh nhân bị lồi mắt đòi hỏi phải phẫu thuật mắt.
Để ngăn biến chứng bão giáp, bệnh nhân nên được đưa về bình giáp trước phẫu thuật. Điều này đạt được bằng cách sử dụng các thuốc kháng giáp, thường là carbimazole hoặc PTU. Những thuốc này ngăn chặn sự tổng hợp thyroxine nhưng mất 6-8 tuần mới có hiệu quả. Thuốc chẹn β, đặc biệt là propranolol, được sử dụng để cải thiện hiệu quả của nhiễm độc tuyến giáp và có hiệu quả trong giai đoạn cấp trước phẫu thuật. Thuốc chẹn β có hoạt tính kéo dài như atenolol hoặc nadolol có thể đạt được kiểm sốt các triệu chứng tốt hơn. Thuốc gây mê có thể bị ảnh hưởng bởi tình trạng tăng chuyển hóa của cường giáp. Ví dụ như độ thanh thải và phân bố thể tích propofol được tăng lên ở những bệnh nhân cường giáp vì vậy khi gây mê toàn bộ qua tĩnh mạch được sử dụng, tốc độ truyền propofol nên được tăng lên để đạt được nồng độ thuốc mê trong máu.
<b>Theo Uptodate: </b>
Giống như suy giáp, cường giáp ảnh hưởng đến nhiều hệ thống của cơ thể mà có thể ảnh hưởng đến kết quả phẫu thuật
• Bệnh nhân cường giáp có tăng cung lượng tim do tăng nhu cầu oxy ngoại biên và tăng co bóp cơ tim. Nhịp tim tăng, sức cản ngoại biên giảm. Bệnh nhân cũng dễ bị rối loạn nhịp (nhanh xoang và rung nhĩ), co thắt và thiếu máu mạch vành và có thể có bệnh cơ tim trong giai đoạn trễ.
• Rung nhĩ xảy ra khoảng 8% bệnh nhân cường giáp và phổ biến hơn ở những bệnh nhân lớn tuổi.
</div><span class="text_page_counter">Trang 20</span><div class="page_container" data-page="20">• Ngay cả cường giáp dưới lâm sàng cũng gây tăng tỷ lệ ngoại tâm thu nhĩ và tăng nguy cơ gấp ba lần của rung nhĩ.
• Khó thở có thể xảy ra vì nhiều lý do, bao gồm: tăng tiêu thụ oxy và tăng sản xuất CO<sub>2</sub>, yếu cơ hơ hấp, và giảm thể tích phổi.
• Giảm cân chủ yếu do tăng sinh năng lượng, thứ đến là do tăng nhu động ruột tăng đi tiêu và kém hấp thu; những thay đổi này có thể làm cho bệnh nhân bị suy dinh dưỡng.
<b>Quản lý: </b>
Ở những bệnh nhân cường giáp không được điều trị hoặc kiểm soát kém, phẫu thuật có thể thúc đẩy cơn bão giáp. Do đó, chúng ta nên hoãn phẫu thuật ở bệnh nhân mới được phát hiện cường giáp cho đến khi bệnh nhân đã đạt được kiểm soát đầy đủ. (thường là 3-8 tuần).
Đối với bệnh nhân cường giáp mà phẫu thuật cấp cứu không thể trì hỗn, điều trị cường giáp trước phẫu thuật nên bắt đầu càng sớm càng tốt.
• Trong trường hợp khơng có chống chỉ định, sử dụng chẹn β thường là atenolol 25-50 mg mỗi ngày với liều tăng lên khi cần thiết để duy trì mạch dưới 80 nhịp/phút. Chẹn β nên được tiếp tục cho đến khi bệnh tuyến giáp của bệnh nhân được kiểm soát. Tiêm tĩnh mạch propranolol (0,5-1 mg, tiếp theo là 1-2 mg mỗi vài giờ) có thể được sử dụng để kiểm soát sốt, tăng huyết áp, nhịp tim nhanh trong phẫu thuật.
• Thêm vào đó, khi chẩn đoán cường giáp do bệnh Graves hoặc cường giáp nhân, nên bắt đầu với thuốc kháng giáp thionamide, mục đích là kiểm soát cường giáp trong giai đoạn hậu phẫu. Methimazole (10 mg, 2-3 lần mỗi ngày hoặc 20-30 mg, 1 lần mỗi ngày) thường được ưa thích hơn PTU, ngoại trừ trong tam cá nguyệt đầu tiên của thai kỳ, do thời gian hoạt động kéo dài hơn (cho phép dùng liều duy nhất mỗi ngày) và độc tính ít hơn. PTU (100-150 mg mỗi sáu đến tám giờ) cũng được ưa thích bởi một số bác sĩ lâm sàng để điều trị bước đầu của cơn bão giáp vì nó làm giảm chuyển T4 thành T3 ở ngoại vi.
</div><span class="text_page_counter">Trang 21</span><div class="page_container" data-page="21">Nếu cường giáp nặng và phẫu thuật khẩn cấp, nên thêm dung dịch kali iốt (SSKI, 1 – 5 giọt, 3 lần mỗi ngày) một giờ sau khi cho thionamides. Đối với những bệnh nhân không thể uống thionamides thì có thể cho qua đường trực tràng.
Đối với bệnh nhân cường giáp bệnh Graves bị dị ứng hoặc không dung nạp thionamides, có thể phối hợp thuốc chẹn β và iốt để chuẩn bị trước mổ.
Bệnh nhân với bướu giáp nhân độc bị dị ứng hoặc không dung nạp thionamide nên được điều trị chỉ với thuốc chẹn β, vì iốt có thể làm trầm trọng thêm cường giáp.
Bệnh nhân cường giáp dưới lâm sàng (TSH thấp, FT4 FT3 bình thường) thường có thể tiến hành phẫu thuật chương trình. Nếu khơng có chống chỉ định, chúng ta cho thuốc chẹn β trước phẫu thuật ở bệnh nhân lớn tuổi (> 50 tuổi) hoặc bệnh nhân trẻ mắc bệnh tim mạch, và giảm liều từ từ sau khi hồi phục.
Giai đoạn trong và sau phẫu thuật: đặc biệt quan tâm đến tình trạng tim mạch, bệnh nhân cần được theo dõi biến chứng loạn nhịp tim, thiếu máu cơ tim và suy tim sung huyết. Bệnh nhân cường giáp cũng có nguy cơ thở qua ống nội khí quản kéo dài do tăng tiêu thụ oxy cơ bản và yếu cơ hô hấp.
<b>5.1.3. Cơn bão giáp: </b>
Cơn bão giáp hiện nay hiếm thấy do việc sử dụng rộng rãi các loại thuốc kháng giáp như carbimazole, methimazole và thuốc chẹn β. Tuy nhiên, cơn bão giáp vẫn còn xảy ra ở những bệnh nhân cường giáp khơng được kiểm sốt. Phẫu thuật, nhiễm trùng hoặc chấn thương như là những yếu tố khởi phát. Bão giáp thường xảy ra 6 – 18 giờ sau mổ, nhưng cũng có thể gặp trong lúc mổ, tỉ lệ tử vong 10 – 30%.
Pugh và cộng sự mô tả một trường hợp bão giáp sau mổ bắt con, Naito và cộng sự đã mô tả một trường hợp bão giáp do carcinoma tuyến giáp di căn ở bệnh nhân bị bỏng nặng.
Thuốc chẹn β như propranolol, esmolol và thuốc kháng giáp được sử dụng như là điều trị bước đầu. Một cơn bão giáp cấp tính xảy ra lúc dẫn mê được chẩn đốn nhầm là tăng thân nhiệt ác tính, đã được điều trị thành công bằng cách tiêm bolus Dantrolene 1 mg/kg. Christensen và Nissen đã báo cáo việc sử dụng thành
</div><span class="text_page_counter">Trang 22</span><div class="page_container" data-page="22">công Dantrolene để điều trị cơn bão giáp ở một đứa bé mà không đáp ứng với các phương pháp điều trị truyền thống.
Do hormone tuyến giáp làm tăng nhạy cảm của các thụ thể adrenergic với catecholamin nội sinh, vì vậy magnesium sulphate, về mặt lý thuyết, dường như là một thuốc hữu ích. Magnesium làm giảm tỷ lệ và mức độ nặng của loạn nhịp tim do catecholamine gây ra.
Điều trị hỗ trợ của cơn bão giáp bao gồm bù dịch, làm mát, thuốc inotropes và steroid.
<b>Theo uptodate: </b>
Các triệu chứng cổ điển của cơn bão giáp bao gồm nhịp tim nhanh, tăng thân nhiệt, rối loạn chức năng hệ thần kinh trung ương (kích động, mê sảng, rối loạn tâm thần, sững sờ, hoặc hơn mê) và các triệu chứng tiêu hóa (buồn nơn, nơn ói, đau bụng). Khám lâm sàng có thể phát hiện bướu cổ, bệnh lý mắt (lồi mắt trong bệnh Graves), tụt mí, run tay, da ấm và ẩm. Xét nghiệm chức năng tuyến giáp cho thấy cường giáp (giảm TSH, tăng cao FT4 và FT3).
Việc chẩn đoán cơn bão giáp được dựa trên sự hiện diện của các triệu chứng nghiêm trọng và đe dọa tính mạng (tăng thân nhiệt, rối loạn chức năng tim mạch, thay đổi tâm thần) ở bệnh nhân có bằng chứng sinh hóa của cường giáp (FT4 và/hoặc FT3 tăng cao, TSH giảm).
Trong một hệ thống tính điểm (bảng bên dưới), ≥ 45 điểm gợi ý nhiều cho cơn bão giáp, < 25 điểm không nghĩ đến bão giáp.
<b>Diagnostic criteria for thyroid storm* </b>
</div><span class="text_page_counter">Trang 23</span><div class="page_container" data-page="23">* A score of 45 or more is highly suggestive of thyroid storm; a score of 25 to 44 supports the diagnosis; and a score below 25 makes thyroid storm unlikely.
</div><span class="text_page_counter">Trang 24</span><div class="page_container" data-page="24"><b>Điều trị bão giáp: </b>
Đối với bệnh nhân có biểu hiện lâm sàng của cơn bão giáp, bắt đầu điều trị ngay lập tức với chẹn β (propranolol 60-80mg uống mỗi 4-6 giờ), thionamide, glucocorticoids (hydrocortisone 100mg IV mỗi 8 giờ), và cholestyramine (4g uống bốn lần mỗi ngày). Một giờ sau khi uống thionamide, sử dụng iodine (SSKI: 5 giọt [20 giọt/mL, 38 mg iodide/giọt] uống mỗi 6 giờ, hoặc dung dịch Lugol 10 giọt [20 giọt/mL, 8 mg iodine/giọt] mỗi 8 giờ)
Đối với bệnh nhân có cơn bão giáp đe dọa tính mạng, khởi đầu điều trị sử dụng PTU (200 mg uống mỗi 4 giờ) hơn là methimazole do PTU ngăn T4 chuyển thành T3 và làm giảm T3 trong vài ngày điều trị đầu tiên. Tuy nhiên, đối với cường giáp nặng nhưng không đe dọa tính mạng, methimazole (20 mg mỗi 6 giờ) có thể được ưa thích vì thời gian bán hủy dài hơn, nguy cơ nhiễm độc gan thấp hơn, và khơi phục bình giáp nhanh hơn PTU. Bệnh nhân khởi đầu điều trị bằng PTU nên được chuyển sang methimazole trước khi xuất viện.
Đối với bệnh nhân có chống chỉ định với thionamides cần phẫu thuật để điều trị cường giáp, điều trị với thuốc chẹn β nếu khơng có chống chỉ định (propranolol 60-80 mg mỗi 4-6 giờ), glucocorticoids ức chế chuyển T4 thành T3 (dexamethasone 1-2 mg mỗi 6 giờ), thuốc khử acid mật (cholestyramine 4 g uống 4 lần mỗi ngày), và ở những bệnh nhân có bệnh Graves, iodine (SSKI, năm giọt [50 mg iodide/giọt] uống mỗi 6 giờ, hoặc dung dịch Lugol 10 giọt [8 mg iodide/iodine mỗi giọt] mỗi 8 giờ). Tiếp tục điều trị cho đến 5-7 ngày.
Sau khi các biểu hiện lâm sàng của cơn bão giáp được cải thiện, điều trị lâu dài là cần thiết để ngăn chặn sự tái phát của nhiễm độc giáp nặng. Điều trị tiếp theo ở bệnh nhân bệnh Graves, bướu giáp đa nhân độc, hoặc adenoma độc thì điều trị phóng xạ nên là lựa chọn đầu tiên vì chi phí và tỷ lệ biến chứng thấp hơn so với phẫu thuật. Phẫu thuật là một lựa chọn cho những bệnh nhân bị cường giáp do bướu giáp rất lớn hoặc gây tắc nghẽn.
</div><span class="text_page_counter">Trang 25</span><div class="page_container" data-page="25"><b>ĐIỀU TRỊ BÃO GIÁP Ức chế đáp ứng giao cảm: </b>
Propranolol
Esmolol Verapamil
1-2mg IV (lập lại khi cần) hoặc 40-80mg uống mỗi 6 giờ
200mg uống mỗi 4-6 giờ
20mg uống hoặc qua trực tràng mỗi 4 giờ
<b>Ức chế phóng thích hormone tuyến giáp: </b>
Iopanoic acid Iodine (SSKI) Dexamethasone
500mg uống mỗi 12 giờ 100mg uống mỗi 12 giờ 2mg uống mỗi 6 giờ
<b>Ức chế chuyển T4 thành T3: </b>
Propranolol, PTU, Iopanoic acid
Steroids (Hydrocortisone 100mg uống/IV mỗi 8 giờ hoặc Dexamethasone 2mg uống/IV mỗi 6 giờ)
<b>Điều trị hỗ trợ: </b>
Dịch truyền, làm mát (meperidine chống lạnh run), bồi hoàn điện giải, hạ sốt (không aspirin), điều trị bệnh thúc đẩy và suy tim sung huyết, oxygen, dinh dưỡng, cân nhắc lọc máu và hỗ trợ đường thở.
(Iopanoic acid, SSKI cho > 1 giờ sau khi cho PTU hoặc Methimazole)
<b>(Nguồn: </b>Clinical Anesthesia Procedures of the Massachusetts General Hospital)
<b>5.2. Phẫu thuật cắt tuyến giáp: </b>
Các chỉ định cho phẫu thuật cắt tuyến giáp bao gồm:
<small></small> Khối u ác tính tuyến giáp đã được chứng minh hoặc nghi ngờ
</div><span class="text_page_counter">Trang 26</span><div class="page_container" data-page="26"><small></small> Có triệu chứng tắc nghẽn
<small></small> Bướu giáp sau xương ức (ngay cả trong trường hợp khơng có tắc nghẽn)
<small></small> Cường giáp khơng đáp ứng với điều trị nội khoa
<small></small> Cường giáp tái phát
<small></small> Lý do thẩm mỹ
<small></small> Lo âu (bệnh nhân có phình giáp nhỏ nhưng cứ khăng khăng địi cắt bỏ)
<small></small> Viêm giáp Hashimoto: phình giáp và suy giáp thường đáp ứng với điều trị thyroxine, nhưng cắt giáp sẽ được chỉ định nếu có bất kỳ nghi ngờ lymphoma.
<b>5.2.1. Đánh giá trước phẫu thuật: </b>
Khai thác bệnh sử và khám lâm sàng bệnh nhân phẫu thuật cắt tuyến giáp nên bao gồm việc xác định các rối loạn chức năng tuyến giáp. Bên cạnh các triệu chứng và dấu hiệu của suy giáp và cường giáp, bằng chứng của những bệnh khác nên được tìm kiếm, đặc biệt là bệnh tim mạch, hô hấp và rối loạn nội tiết đi kèm. Ví dụ: bệnh nhân cần cắt tuyến giáp do ung thư dạng tủy có thể có u tủy thượng thận (pheochromocytoma) đi kèm.
Vấn đề quản lý đường thở là mối quan tâm chính của người gây mê khi đối mặt với một bệnh nhân có bướu cổ. Bệnh nhân có thể có bệnh sử khó khăn về hơ hấp, ví dụ như khó thở tư thế, và có thể đi kèm với khó nuốt. Bệnh nhân có bướu giáp sau xương ức có thể có những dấu hiệu của tắc nghẽn tĩnh mạch chủ trên.
Đánh giá khác của đường hô hấp sẽ bao gồm đánh giá khoảng cách giữa các răng cửa, khoảng cách giáp cằm, mức độ hô của răng hàm dưới, chuyển động của đầu, cổ và quan sát các cấu trúc hầu họng.
Xét nghiệm thường quy bao gồm: các xét nghiệm chức năng tuyến giáp, công thức máu, urê và điện giải đồ (bao gồm canxi huyết thanh), chụp X-quang và soi thanh quản gián tiếp.
Bệnh nhân có thể đã được làm FNA để chẩn đốn ở phịng khám ngoại trú. Soi thanh quản gián tiếp để ghi lại bất cứ rối loạn chức năng của dây thanh trước phẫu thuật rất hữu ích cho các bác sĩ gây mê bằng cách sử dụng ống soi mềm
</div><span class="text_page_counter">Trang 27</span><div class="page_container" data-page="27">để quan sát các dây thanh, nếu soi thanh quản gián tiếp không thành công sẽ cảnh báo các bác sĩ gây mê có khả năng đặt nội khí quản khó.
Chụp X-quang được u cầu để tìm kiếm bằng chứng về chèn ép khí quản và độ lệch của khí quản, chụp nghiêng được thực hiện để cho thấy chèn ép theo mặt phẳng trước – sau.
Các khảo sát khác (không thường quy) sẽ có giá trị trong những trường hợp nhất định. CT scan có thể cung cấp hình ảnh tuyệt vời của bướu giáp sau xương ức.
Chụp cộng hưởng từ (MRI) có lợi thế là cung cấp những hình ảnh trong các mặt phẳng dọc cũng như ngang.
</div><span class="text_page_counter">Trang 28</span><div class="page_container" data-page="28">Sự hữu ích của xét nghiệm chức năng hơ hấp còn tranh cãi. Gittoes và cộng sự đã báo cáo là đường cong lưu lượng - thể tích cho thấy tắc nghẽn đường hô hấp trên ở 33% trong số 153 bệnh nhân có bướu giáp lớn. Sự tắc nghẽn này không liên quan đến loại hoặc kích thước của bướu giáp.
Sau khi khác bệnh sử và thăm khám cẩn thận cùng với sự hỗ trợ của một số xét nghiệm, các bác sĩ gây mê có thể thảo luận với bệnh nhân các tùy chọn khác nhau để quản lý đường thở. Các tùy chọn này bao gồm: gây mê tĩnh mạch với đặt nội khí quản, gây mê hô hấp hoặc đặt nội khí quản với ống nội soi mềm... Bệnh nhân cần được cảnh báo những gì có thể xảy ra sau mổ và nên tiền mê để giải lo âu.
<b>5.2.2. Kỹ thuật vơ cảm: 5.2.2.1. Gây tê vùng: </b>
Có thể thực hiện cắt tuyến giáp dưới gây tê đám rối cổ nông hoặc sâu hai bên, tuy nhiên, một số biến chứng của kỹ thuật này bao gồm: tiêm vào động mạch đốt sống, lan vào khoang dưới nhện, ngoài màng cứng và phong bế thần kinh hoành hai bên, tiêm vào thần kinh phế vị đưa đến liệt tạm thời thần kinh quặt ngược thanh quản cùng bên.
Chống chỉ định gây tê vùng bao gồm bướu giáp sau thực quản hoặc sau khí quản; phẫu thuật cổ trước đó; ung thư xâm lấn tại chỗ và phẫu thuật có nạo hạch cổ;
</div>