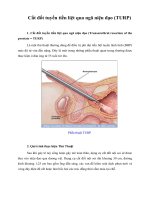
Sinh thiết tuyến tiền liệt qua ngã trực tràng
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (2.71 MB, 39 trang )
KỸ THUẬT
SINH THIẾT TIỀN LIỆT TUYẾN
DƯỚI HƯỚNG DẪN SIÊU ÂM QUA ĐƯỜNG TRỰC TRÀNG
PGS TS Nguyễn Duy Huề, Bộ môn Chẩn đoán hình ảnh,
Trường đại học Y Hà Nội
BS Nguyễn Lan Hương, Bệnh viện Hữu nghị Việt Đức,
Hà Nội
ĐẠI CƯƠNG
• Ung thư tiền liệt tuyến là ung thư hay gặp thứ hai ở nam
giới, sau ung thư phổi.
• Sinh thiết tiền liệt tuyến nhiều vị trí dưới hướng dẫn siêu
âm qua đường trực tràng giúp phát hiện sớm ung thư
tiền liệt tuyến ở các bệnh nhân có nguy cơ cao.
• Có nhiều cách lấy mẫu khác nhau bắt đầu từ 6 tăng lên
10, 12, 14, thậm chí đến 20, 24 mẫu hoặc hơn (sinh thiết
toàn tuyến). Hiện nay phổ biến nhất là lấy 12 mẫu.
Liên quan giải phẫu
của tiền liệt tuyến
(Nguyễn Quang Quyền (2004), Atlas giải phẫu người. Nhà xuất bản y học.)
Phân loại vùng tiền liệt tuyến
theo McNeal
Cắt dọc
Cắt ngang
Chỉ định sinh thiết tiền liệt
tuyến
• Thăm trực tràng thấy tiền liệt tuyến cứng chắc nghi ung
thư hoặc sờ thấy nhân rắn.
• Sự thay đổi của xét nghiệm PSA (prostate-specific
antigen):
PSA > 4.0ng/ml sau khi đã chẩn đoán loại trừ các bệnh
có thể gây tăng PSA
PSA velocity (PSAV) ≥ 0.75ng/ml/năm nếu PSA từ 4-
10ng.ml hoặc > 0.5ng/ml/năm nếu PSA < 4ng/ml, chỉ số
này giữ vai trò tiên lượng chứ ít giá trị chẩn đoán.
Chỉ định sinh thiết tiền liệt
tuyến
PSAD (PSA density = PSA/thể tích TLT đo trên siêu âm
qua đường trực tràng) > 0,15
Với các bệnh nhân có PSA < 10ng/ml thì xem xét tỷ lệ
PSAf/PSAt (PSA tự do/ PSA toàn phần): > 25% không
sinh thiết, từ 10-15% cân nhắc chỉ định sinh thiết, < 10%
chỉ định sinh thiết
Chỉ định sinh thiết tiền liệt
tuyến
Guidelines on Prostate Cancer - UPDATE MARCH 2016.
© European Association of Urology 2016.
EAU risk groups for biochemical recurrence of localised and locally advanced prostate cancer
Low-risk
Definition
Intermediate-risk
High-risk
PSA < 10 ng / mL
PSA 10-20 ng /mL
PSA > 20 ng / mL
any PSA
and GS < 7
or GS 7
or GS > 7
any GS cT3-4 or cN+
and cT1-2a
or cT2b
or cT2c
Localised
Locally advanced
Guidelines on Prostate Cancer - UPDATE MARCH 2016. © European Association of Urology 2016.
Chỉ định sinh thiết
tiền liệt tuyến
• Hình ảnh siêu âm (qua đường trên xương mu hoặc qua
đường trực tràng) nghi ngờ UTTLT: tổn thương giảm âm
vùng ngoại vi tuyến, tuyến mất tính đối xứng ở khu vực
ngoại vi, vùng tăng sinh mạch khu trú bất thường...
• Các phương pháp chẩn đoán hình ảnh khác (cộng
hưởng từ, chụp cắt lớp vi tính…) nghi ngờ có nhân
UTTLT.
Chỉ định sinh thiết tiền liệt
tuyến
• Bệnh nhân có các tổn thương thứ phát nghi ngờ nguyên
nhân từ tiền liệt tuyến (ví dụ: ung thư xương thứ phát).
• Đánh giá giai đoạn trong ung thư tiền liệt tuyến.
• Các trường hợp nghi ngờ ung thư tiền liệt tuyến tái phát
dựa trên lâm sàng và các thăm khám cận lâm sàng.
• Loại trừ ung thư tiền liệt tuyến trước khi áp dụng một số
phương pháp điều trị bệnh lý TLT không phẫu thuật ví dụ
như điều trị nút mạch trong quá sản lành tính TLT.
Chống chỉ định
• Bệnh nhân hoặc người thân không đồng ý làm thủ thuật.
• Tình trạng rối loạn đông máu nặng
• Có các bệnh lý tim mạch, hô hấp nặng và chống chỉ định
của gây mê.
• Viêm tiền liệt tuyến cấp tính
Phương tiện kỹ thuật
• Hệ thống máy siêu âm có đầu dò trực tràng hai bình
diện với với tần số tối thiểu 7.5MHz và có kênh sinh thiết
tích hợp đồng bộ.
• Súng sinh thiết và kim sinh thiết tương thích, cỡ kim
thường dùng là 18G, chiều dài kim 200mm, chiều dài
mẫu 22 mm nên có thể lấy được mẩu sinh thiết dài tối
đa 20mm.
• Một số vật tư khác như lọ đựng fóc môn (formalin) để cố
định bệnh phẩm làm mô học.
Phương tiện kỹ thuật
Phương tiện kỹ thuật
Nhân lực
• 01 bác sĩ chuyên ngành chẩn đoán hình ảnh có kinh
nghiệm và kỹ năng tốt về siêu âm qua đường trực tràng
• 01 bác sĩ hoặc kỹ thuật viên chuyên ngành gây mê hồi
sức
• 01 một dụng cụ viên
Chuẩn bị bệnh nhân
• Bệnh nhân được làm hồ sơ bệnh án nhập viện, được
giải thích kỹ về chỉ định và quy trình sinh thiết TLT.
• Nếu bệnh nhân đang dùng thuốc chống đông máu thì
phải tạm ngừng thuốc từ 3-7 ngày, tùy từng loại thuốc.
• Trước ngày sinh thiết: kháng sinh dự phòng, chuẩn bị
đại tràng sạch
• Tư thế bệnh nhân: nằm nghiêng trái, 2 chân co tạo góc
giữa đùi và bụng nhỏ hơn hoặc bằng 90 độ, lưu ý chân
phải co cao hơn chân trái một chút để đưa đầu dò vào
trực tràng dễ dàng hơn.
Siêu âm
qua đường trực tràng
Hình ảnh siêu âm
bình thường
Hình ảnh siêu âm
bình thường
Siêu âm
qua đường trực tràng
• Đo kích thước và tính trọng lượng tuyến dựa theo công
thức: V = 0,523 x Ngang x Cao x Dày (mm)
• Đánh giá cấu trúc nhu mô tiền liệt tuyến trên các mặt cắt
ngang và cắt dọc, từ đáy đến đỉnh tuyến
• Đánh giá, tìm và xác định vị trí nhân hoặc vùng nghi ngờ
ung thư thường là giảm âm nằm ở vùng ngoại vi, sự mất
đối xứng của tuyến tại khu vực ngoại vi, nhiều ổ tăng âm
trong một tổn thương giảm nhẹ âm hoặc có các điểm
tăng sinh mạch khu trú bất thường.
• Sự lan tràn phá vỡ vỏ tuyến (bờ tuyến tiền liệt)
• Mức độ xâm lấn vùng lân cận (túi tinh, cổ bàng quang,
thành trực tràng, hạch vùng lân cận tuyến).
Sơ đồ 12 vị trí lấy sinh thiết
Kỹ thuật siêu âm
qua đường trực tràng
Khảo sát vùng ngoại vi bên phải
Kỹ thuật siêu âm
qua đường trực tràng
Khảo sát vùng trung tâm bên phải
Kỹ thuật siêu âm
qua đường trực tràng
Khảo sát vùng trung tâm bên trái
Kỹ thuật siêu âm
qua đường trực tràng
Khảo sát vùng ngoại vi bên trái
Một số hình ảnh
ung thư tiền liệt tuyến