- Trang chủ >>
- Y - Dược >>
- Điều dưỡng
Nhận xét công tác chăm sóc, theo dõi sau điều trị bảo tồn cho một người bệnh chấn thương gan tại khoa phẫu thuật cấp cứu bụng bệnh viện hữu nghị việt đức năm 202
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (806.57 KB, 53 trang )
BỘ Y TẾ
TRƯỜNG ĐẠI HỌC ĐIỀU DƯỠNG NAM ĐỊNH
TRẦN THU NGÂN
NHẬN XÉT CƠNG TÁC CHĂM SĨC THEO DÕI SAU ĐIỀU TRỊ
BẢO TỒN CHO MỘT NGƯỜI BỆNH CHẤN THƯƠNG GAN TẠI
KHOA PHẪU THUẬT CẤP CỨU BỤNG - BỆNH VIỆN HỮU NGHỊ
VIỆT ĐỨC NĂM 2020
BÁO CÁO CHUYÊN ĐỀ TỐT NGHIỆP
NAM ĐỊNH - 2020
BỘ Y TẾ
TRƯỜNG ĐẠI HỌC ĐIỀU DƯỠNG NAM ĐỊNH
TRẦN THU NGÂN
NHẬN XÉT CƠNG TÁC CHĂM SĨC, THEO DÕI SAU ĐIỀU TRỊ
BẢO TỒN CHO MỘT NGƯỜI BỆNH CHẤN THƯƠNG GAN TẠI
KHOA PHẪU THUẬT CẤP CỨU BỤNG - BỆNH VIỆN HỮU NGHỊ
VIỆT ĐỨC NĂM 2020
Chuyên ngành: Điều dưỡng Ngoại người lớn
BÁO CÁO CHUYÊN ĐỀ TỐT NGHIỆP
GIẢNG VIÊN HƯỚNG DẪN:
TS. TRƯƠNG TUẤN ANH
NAM ĐỊNH - 2020
i
LỜI CẢM ƠN
Trong q trình nghiên cứu và hồn thành chuyên đề này, tôi đã nhận được
sự giúp đỡ tận tình của các thầy cơ, các anh chị, bạn bè, đồng nghiệp, những người
thân trong gia đình và các cơ quan có liên quan.
Tơi bày tỏ lịng biết ơn sâu sắc tới Ban Giám hiệu, Phòng đào tạo Sau đại
học, bộ môn Điều dưỡng Ngoại, các thầy cô giảng dạy của Trường Đại học Điều
dưỡng Nam Định đã tận tình hướng dẫn chỉ bảo tôi trong những năm học qua.
Tôi xin bày tỏ lịng kính trọng và biết ơn sâu sắc tới thầy giáo hướng dẫn:
Tiến sĩ Trương Tuấn Anh, đã tận tình hướng dẫn, động viên, quan tâm và tạo mọi
điều kiện giúp đỡ tơi trong suốt q trình học, thực hiện và hồn thành chun đề
tốt nghiệp này.
Tơi xin trân trọng cảm ơn Ban giám đốc Bệnh viện Hữu nghị Việt Đức, Ban
lãnh đạo khoa cùng toàn thể điều dưỡng cán bộ khoa Phẫu thuật Cấp cứu Bụng đã
cho tôi cơ hội được đi học chuyên sâu về lĩnh vực điều dưỡng chuyên nghành Điều
dưỡng Ngoại khoa, tạo điều kiện, giúp đỡ, động viên tơi trong q trình học tập,
công tác và nghiên cứu.
Tôi xin bày tỏ sự biết ơn đến bố mẹ, những người thân trong gia đình, bạn
bè, đồng nghiệp và các anh chị em cùng khóa đã động viên, giúp đỡ tơi về tinh
thần để tơi hồn thành chun đề này.
Nam Định, 20 tháng 01 năm 2021
Tác giả
Trần Thu Ngân
ii
LỜI CAM ĐOAN
Tôi xin cam đoan đây là báo cáo chuyên đề của riêng tôi. Nội dung trong
bài báo cáo này hoàn toàn trung thực, khách quan và chưa được áp dụng. Báo cáo
này do bản thân tôi thực hiện dưới sự giúp đỡ của giảng viên hướng dẫn. Nếu có
điều gì sai trái tơi xin hồn tồn chịu trách nhiệm.
Người làm báo cáo
Trần Thu Ngân
iii
MỤC LỤC
LỜI CẢM ƠN …………………………………………..………………….……..i
LỜI CAM ĐOAN ………………………………………………………………………ii
MỤC LỤC ……………………………………………………………………………..iii
ĐẶT VẤN ĐỀ ........................................................................................................... 1
CHƯƠNG 1: CƠ SỞ LÝ LUẬN VÀ THỰC TIỄN ................................................. 3
1.1. Giải phẫu gan: .................................................................................................... 3
1.1.1.Các phương tiện giữ gan tại chỗ: ..................................................................... 3
1.1.2.Cuống gan: ....................................................................................................... 4
1.1.3.Các tĩnh mạch gan: ........................................................................................... 6
1.2.Ứng dụng trong điều trị bảo tồn không mổ chấn thương gan ............................. 7
1.2.1.Cơ chế chấn thương gan................................................................................... 7
1.2.2.Cơ sở giải phẫu của điều trị không mổ chấn thương gan. ............................... 7
1.3. Chức năng sinh lý của gan. ................................................................................ 9
1.3.1. Chức năng chuyển hóa .................................................................................... 9
1.3.2. Chức năng tuần hoàn..................................................................................... 11
1.4. Khả năng tái tạo nhu mơ gan ........................................................................... 11
1.5. Chẩn đốn chấn thương gan ............................................................................. 12
1.5.1.Lâm sàng: ....................................................................................................... 12
1.5.2.Xét nghiệm máu ............................................................................................. 13
1.5.3. Chọc rửa ổ bụng ............................................................................................ 13
1.5.4.Chẩn đốn hình ảnh:....................................................................................... 13
1.5.4.1.Siêu âm: ....................................................................................................... 13
1.5.4.2.Chụp cắt lớp vi tính ổ bụng: ........................................................................ 14
1.6. Điều trị bảo tồn không mổ chấn thương gan. .................................................. 17
1.6.1. Tình hình nghiên cứu trên thế giới và tại Việt Nam. .................................... 17
iv
1.6.2. Chỉ định bảo tồn không mổ chấn thương gan. .............................................. 19
1.6.3. Theo dõi và điều trị các biến chứng: ............................................................. 20
1.7. Theo dõi và chăm sóc người bệnh điều trị bảo tồn chấn thương gan điều trị bảo
tồn : .......................................................................................................................... 22
Cơ sở thực tiễn ........................................................................................................ 24
Chương 2. MÔ TẢ TRƯỜNG HỢP CỤ THẾ …………………………..……….25
2.1 Nghiên cứu một trường hợp cụ thể: .................................................................. 24
2.1.1 Quá trình bệnh lý............................................................................................ 25
2.1.2 Khám bệnh ..................................................................................................... 25
2.1.2.1. Toàn trạng .................................................................................................. 25
2.1.2.2. Các xét nghiệm cận lâm sàng:.................................................................... 26
2.1.2.3. Các thuốc dùng cho người bệnh: ............................................................... 27
2.1.2.4. Tiền sử: ....................................................................................................... 28
2.1.3. Quá trình tổ chức và thực hiện chăm sóc: ..................................................... 28
2.1.4. Khi người bệnh ra viện trở về cộng đồng ..................................................... 33
CHƯƠNG 3. BÀN LUẬN .................................................................................... 355
ĐỀ XUẤT CÁC GIẢI PHÁP ............................................................................... 380
KẾT LUẬN ........................................................................................................... 402
TÀI LIỆU THAM KHẢO ...........................................................................................
v
DANH MỤC TỪ VIẾT TẮT
NB
Người bệnh
CT
Chấn thương
TM
Tĩnh mạch
ĐM
Động mạch
vi
DANH MỤC BẢNG
Bảng 1.2: Phân độ tổn thương gan theo AAST(1994)..................................... 16
vii
DANH MỤC HÌNH ẢNH
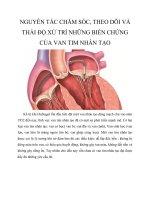
Hình 1.1: Giải phẫu gan ...................................................................................... 4
Hình 1.2. Cuống gan ........................................................................................... 5
1
ĐẶT VẤN ĐỀ
Chấn thương gan là một trong những chấn thương tạng đặc hay gặp nhất
trong chấn thương bụng kín, chỉ xếp sau chấn thương lách [1].
Trong những năm gần đây, tỉ lệ chấn thương bụng kín nói chung và chấn
thương gan nói riêng có xu hướng ngày càng gia tăng theo sự gia tăng của tai
nạn giao thông, tai nạn lao động cũng như tai nạn sinh hoạt [2], [3]. Do đó, vấn
đề nâng cao kết quả điều trị chấn thương gan ngày càng được quan tâm ở tất cả
các bệnh viện, các trung tâm ngoại khoa tại Việt Nam cũng như trên thế giới [2],
[4].
Trước đây, chấn thương gan là một vỡ tạng đặc cần mổ cấp cứu để xử trí
tổn thương. Các nhà phẫu thuật nhi là những người đầu tiên chứng minh rằng
gan khơng những có khả năng tự cầm máu mà cịn có khả năng tự lành sau chấn
thương [5]. Trong vòng 3 thập niên trở lại đây, cùng với sự phát triển của các
phương tiện chẩn đoán hiện đại cũng như sự tiến bộ về hồi sức và điều trị vấn đề
bảo tồn không mổ trong chấn thương gan, kể cả những chấn thương lớn đã được
đặt ra và nghiên cứu áp dụng tại nhiều trung tâm trên thế giới mang lại nhiều lợi
ích cho người bệnh và xã hội.
Trên thế giới, theo một số báo cáo tỉ lệ điều trị bảo tồn không mổ chấn
thương gan trong chấn thương bụng kín từ 71-85% , trong đó có những tác giả
cơng bố kết quả thành công đạt 90-100% [22], [23], [26]. Tại bệnh viện Việt
Đức, từ khi phát triển rộng rãi các phương tiện chẩn đốn hình ảnh, đặc biệt là
chụp cắt lớp vi tính cấp cứu, chụp mạch can thiệp, số lượng bệnh nhân được chỉ
định điều trị bảo tồn không mổ trong chấn thương gan ngày càng nhiều và hiệu
quả ngày càng tích cực. Theo dõi và chăm sóc người bệnh chấn thương gan điều
trị bảo tồn đòi hỏi một đội ngũ điều dưỡng có kinh nghiệm, được đào tạo bài bản
và có kỹ năng làm việc nhóm vì việc theo dõi và chăm sóc là một q trình kéo
2
dài và liên tục. Trước tình hình đó, với mong muốn góp một phần nhỏ vào việc
nâng cao chất lượng điều trị, theo dõi và chăm sóc người bệnh khơng mổ chấn
thương gan, tôi xin báo cáo ca lâm sàng: “Nhận xét cơng tác chăm sóc, theo dõi
sau điều trị bảo tồn cho một người bệnh chấn thương gan tại khoa phẫu thuật
cấp cứu Bụng- Bệnh viện Hữu nghị Việt Đức năm 2020” với 2 mục tiêu:
Mục tiêu 1: Mô tả cơng tác chăm sóc, theo dõi sau điều trị bảo tồn cho một
người bệnh chấn thương gan tại khoa Phẫu thuật Cấp cứu Bụng- Bệnh viện Hữu
nghị Việt Đức năm 2020.
Mục tiêu 2: Đề xuất một số khuyến nghị trong chăm sóc, theo dõi sau điều trị
bảo tồn cho người bệnh chấn thương gan tại khoa Phẫu thuật Cấp cứu BụngBệnh viện Hữu nghị Việt Đức.
3
CHƯƠNG 1
CƠ SỞ LÝ LUẬN VÀ THỰC TIỄN
Cơ sở lý luận
1.1 Giải phẫu gan:
Gan là tạng đặc lớn nhất, nặng nhất trong ổ bụng (khoảng 1500 gram), giàu
mạch máu, cấu trúc giải phẫu phức tạp với nhiều thành phần: động mạch gan,
tĩnh mạch gan, tĩnh mạch cửa, đường mật, nhu mô gan nên khi bị chấn thương
vào ổ bụng, gan rất dễ bị tổn thương, tổn thương phức tạp gây nguy hiểm cho
tính mạng người bệnh.
1.1.1.Các phương tiện giữ gan tại chỗ:
Mạc chằng hoành gan: gồm nhiều thớ sợi giữa hai lá mạc chằng vành, nối
phần phải mặt sau gan vào cơ hoành.
Mạc chằng vành: tạo nên do sự quặt ngược của phúc mạc thành tới gan,
gồm 2 lá:
Nếp vành trên: dọc theo bờ trên
Nếp vành dưới: dọc theo bờ dưới
4
Hình 1.1: Giải phẫu gan [6]
Mạc chằng tam giác: Do nếp vành trên và dưới dính vào nhau ở hai đầu
của mạc chằng vành tạo nên các mạc chằng tam giác phải và trái.
Mạc chằng liềm: là nếp phúc mạc treo gan vào cơ hoành và thành bụng
trước kéo dài tới rốn. Có 3 cạnh: một bờ dính vào thành bụng trước,
một bờ dính vào mặt trên gan, và một bờ là dây chằng tròn.
Mạc nối nhỏ: Là nếp phúc mạc nối gan với bờ cong nhỏ dạ dày, trong
mạc nối nhỏ có cuống gan.
Tĩnh mạch chủ dưới: khơng những dính vào tổ chức gan mà còn cố
định vào gan bởi các TM gan, nằm sau vào mặt sau gan trong một rãnh
gọi là hố TM chủ dưới.
Các dây chằng khác: ngoài các dây chằng đã nêu, nhiều khi có những dây
chằng như gan-tá tràng, gan-đại tràng, các dính bất thường giữa gan và vịm
hồnh...khi bị chấn thương theo cơ chế gián tiếp các vị trí bám với gan có nguy
cơ bị giằng xé gây chảy máu.
1.1.2.Cuống gan:
5
Cuống gan hay cuống Glisson gồm ba thành phần: tĩnh mạch cửa, động
mạch gan, đường mật. Các thành phần này đi cùng với nhau, được bọc chung
trong bao Glisson và phân chia trong gan gần như nhau.
Hình 1.2. Cuống gan [6].
- TM cửa: từ cuống gan phân chia các nhánh trong gan nằm trong khoảng cửa
cùng ĐM gan và đường mật. Đây là cơ sở phân chia gan thành các thùy, phân
thùy, HPT. Các nhánh TM cửa thành mỏng dễ bị rách khi bị giằng xé, khi bị
đụng dập nhu mô gan.
- ĐM gan: cũng từ cuống gan phân chia trong gan trong khoảng cửa nhưng đàn
hồi hơn TM nên khó tổn thương hơn.
- Đường mật nằm trong khoảng cửa, đi cùng ĐM gan và TM cửa nhưng hình
thành theo chiều ngược lại. Đường mật trong gan thường đi kèm hệ thống TM
6
cửa ở vị trí trên cửa, trong khi đó ĐM gan ở vị trí dưới cửa. Tương ứng với mỗi
TM phân thùy gan có thể có 1 hoặc 2 ống mật, thường các ống mật hợp với nhau
ở vùng cửa gan để tạo nên các ống gan phải và ống gan trái rồi tiếp tục hợp lại ở
trước trên chỗ chia đôi của TM cửa để tạo ống gan chung, chạy trước sườn phải
của TM cửa, sau khi nhận ống cổ túi mật đổ vào ở bờ phải trở thành ống mật chủ
đi trong cuống gan đổ vào tá tràng. ĐM gan phải có thể nằm ở bên phải, bên trái,
trước hoặc sau ống mật chủ.
Đây là thành phần riêng có của gan, khi bị giằng xé bị đứt, rách gây chảy
mật trong ổ bụng, tụ dịch mật trong nhu mô gan nơi bị dập nát, hẹp đường mật
muộn do xơ hóa. Túi mật có thể bị bong khỏi giường túi mật, đụng dập, chảy
máu hoặc vỡ.
1.1.3.Các tĩnh mạch gan:
Thông thường có ba tĩnh mạch gan: giữa, trái, phải và các tĩnh mạch trực
tiếp từ thùy đuôi dẫn lưu máu từ các vùng gan tương ứng đổ vào tĩnh mạch chủ
dưới, khi có chấn thương mạnh các chỗ này có thể bị xé rách gây chảy máu dữ
dội [7], [8].
- TM gan giữa: nằm trong mặt phẳng của khe giữa, nhận máu của phân thùy
IV, phân thùy trước rồi đổ vào TM chủ dưới, được coi là trục của gan.
- TM gan phải: lớn nhất trong hệ thống các TM gan, chạy theo đúng đường
đi của khe bên phải để đổ vào TM chủ dưới, nhận máu của phân thùy sau và
phân thùy trước, gan phải còn được dẫn lưu máu bởi các TM nhỏ (gặp trong 40%
các trường hợp, còn được gọi là TM gan phải phụ), đổ thẳng vào mặt bên TM
chủ dưới.
- TM gan trái: nằm trong khe trái, rất ngắn, cùng TM gan giữa đổ vào thân
chung. Thân chung này rất ngắn chỉ khoảng 5mm và đổ vào TM chủ dưới ở phía
bờ trái.
7
- TM Spigel: nhận trực tiếp máu của phân thùy Spigel và xung quanh gồm 2
nhóm: nhóm 1 gồm các TM nhỏ đổ thẳng vào TM chủ dưới bằng những lỗ rất
nhỏ sắp xếp theo chiều dài của TM chủ dưới, nhóm 2 gồm những TM tương đối
lớn và rất đều đặn gồm 3 TM gan chính: TM gan trên của thùy đuôi, TM gan
giữa của thùy đuôi, TM gan dưới của thùy đuôi.
1.2. Ứng dụng trong điều trị bảo tồn không mổ chấn thương gan
1.2.1.Cơ chế chấn thương gan
Lực tác động trong chấn thương thường là lực ép hay lực xé, những mơ có
độ đàn hồi tốt như động mạch ít bị xé rách hơn các cấu trúc khác của gan. TM và
đường mật có độ đàn hồi mức trung bình. Nhu mơ gan ít đàn hồi hơn cả vì thế vỡ
nhu mơ gan có xu hướng rách dọc theo các khe, rãnh hoặc sâu vào nhu mô gan.
Các cơ chế chính là:
Cơ chế lực tác dụng trực tiếp
Đường vỡ theo mặt các phương tiện giữ gan tại chỗ.
Cơ chế giảm tốc độ đột ngột theo chiều trước-sau hoặc bên
Làm căng dây chằng treo gan, nhu mô bị xé rách dọc theo rãnh dây chằng
liềm.
Cơ chế giảm gia tốc đột ngột theo chiều thẳng đứng (do ngã từ trên cao
xuống)
Thương tổn do sự giảm gia tốc đột ngột thường gây vỡ đôi gan dọc rãnh
giữa.
1.2.2.Cơ sở giải phẫu của điều trị không mổ chấn thương gan.
Cho dù gan được phân chia theo quan điểm nào thì gan cũng gồm có
những đơn vị chức năng (phân thùy, hạ phân thùy) được phân chia theo sự phân
bố của các tĩnh mạch gan và các cuống Glisson, mỗi đơn vị đều có cuống mạch
độc lập bao gồm động mạch gan và tĩnh mạch cửa mang máu đến và được dẫn
8
lưu bởi tĩnh mạch gan, mật cũng được dẫn lưu qua đường mật của mỗi đơn vị rồi
đổ về ống gan, ít có kết nối lớn về mạch máu và đường mật ở ranh giới giữa các
đơn vị. Như vậy, có thể coi gan gồm các đơn vị chức năng (thùy, hạ phân thùy)
riêng biệt ngăn cách nhau bởi các mặt phẳng (khe cửa) nghèo mạch máu [7].
Các hình thái tổn thương giải phẫu gan:
-Tụ máu dưới bao: bao Glison khơng rách, có vỡ nơng dưới bao, hình
thành khối máu tụ dưới bao. Khối có thể nhỏ, có thể lan rộng, bao Glison nguyên
vẹn tạo áp lực giúp cho sự cầm máu tốt hơn. Nếu cầm máu được khối máu tụ sẽ
tự tiêu dần khơng để lại dấu vết gì hoặc để lại khối dịch. Nếu khối máu tụ lớn
không tiêu được có thể bị áp xe hóa hay chèn ép nhu mơ gan cịn lại. Hoặc nếu
máu khơng cầm được, khối máu tụ sẽ vỡ gây chảy máu thì hai [8].
-Rách bao gan: Vị trí rách xung quanh các vị trí bám mạc treo dây chằng
[7].
-Đường vỡ: Do mạch máu đường mật có xu hướng đàn hồi hơn nhu mơ
gan, nên đường vỡ có xu hướng theo các đường phân chia gan. Độ dài, sâu và
hướng của đường vỡ rất phức tạp. Lực tác động trực tiếp gây ra đường vỡ có xu
hướng theo mặt phẳng dọc, chiều trước sau. Lực tác động kiểu sức ép, đường vỡ
theo mặt phẳng ngang. Nếu đường vỡ vào sâu thì tĩnh mạch cửa và tĩnh mạch
gan dễ bị xé rách.
-Đụng dập nhu mô, tụ máu trong nhu mô: Nếu bao Glisson không rách,
phần nhu mô bị đụng dâp, chảy máu nằm sâu trong gan nên không chảy tự do
vào ổ bụng. Các thành phần bị tổn thương có thể gồm động mạch, tĩnh mạch
cửa, tĩnh mạch gan, đường mật, tế bào gan. Nếu là các nhánh nhỏ, tổn thương
thường tự cầm, ổ đụng dập sẽ tổ chức hóa, dịch hóa hoặc bị áp xe hóa. Nếu các
nhánh tổn thương lớn thì ổ đụng dập tụ máu, tụ mật to ra gây chèn ép nhu mô
lành gây vỡ làm chảy máu, chảy mật hoặc áp xe hóa.
9
Đây là cơ sở giải phẫu cho việc điều trị bảo tồn khơng mổ, theo dõi và xử
trí các diễn biến chấn thương gan, đặc biệt là những trường hợp chấn thương gan
nặng.
-Tổn thương mạch máu: gan không những là tạng giàu mạch máu mà liên
quan chặt chẽ với nhiều mạch máu lớn xung quanh: tĩnh mạch chủ dưới, tĩnh
mạch cửa. Khi bị tổn thương đặc biệt là cơ chế gián tiếp tĩnh mạch chủ dưới dễ
bị xé rách ở những chỗ gan bám vào (tĩnh mạch gan, thùy đuôi). Có thể có tắc,
đứt các nhánh động mạch gan, tĩnh mạch cửa gây thiếu máu một vùng gan mà
nhánh mạch đó chi phối.
1.3. Chức năng sinh lý của gan.
Gan có nhiều chức năng quan trọng và vô cùng phức tạp, bao gồm tổng
hợp protein, chuyển hóa năng lượng, khử độc, cấu tạo và bài tiết mật; tất cả
những quá trình trên giúp cân bằng nội mơi và duy trì sự sống [9], [10].
1.3.1. Chức năng chuyển hóa
*Chuyển hóa acid amin- protein
Gan tổng hợp protein cho bản thân gan và tổng hợp protein cho máu, Gan tổng
hợp toàn bộ albumin và một phần globulin cho huyết tương, ferritin,
prothrombin, các yếu tố đông máu ngoại trừ yếu tố VIII. Trường hợp gan bị tổn
thương bao gồm cả do chấn thương sẽ làm giảm nồng độ protein toàn phần trong
huyết thanh, đặc biệt là albumin và tỷ lệ albumin/globulin sẽ giảm, gây rối loạn
đông máu tùy mức độ.
Gan chứa nhiều acid glutamic và các enzyme trao đổi amin như AST (hay
SGOT, ASAT) – là men ở bào tương và ty thể, hiện diện ở tế bào gan, tim, cơ
vân, thận não và tụy, ALT (hay SGPT, ALAT) – là men trong bào tương, hiện
diện củ yếu ở tế bào gan, chỉ một số ít trong tế bào cơ vân và tim. Vì vậy sự tăng
ALT đặc hiệu hơn cho tổn thương ở gan so với AST. Bình thường ở tế bào gan
10
chết đi do q trình lão hóa, một lượng men gan sẽ phóng thích vào máu ở nồng
độ dưới 40 U/L. Khi gan bị tổn thương các transaminase tăng cao trong huyết
thanh, có khi gấp hàng trăm lần bình thương, đặc biệt là ALT.
*Chuyển hóa glucid:
Vai trị của gan trong chuyển hóa glucid là chức phận glycogen của gan. Chức
phận này thông qua hai mặt: sinh tổng hợp glycogen và phân ly glycogen thành
glucose cung cấp cho máu để đưa đến các cơ quan khác sử dụng.
*Chuyển hóa lipid:
Gan là nơi duy nhất sản xuất muối mật để nhũ tương hóa lipid, tạo điều kiện
thuận lợi cho việc tiêu hóa và hấp thu lipid của thức ăn. Sau khi được tiêu hóa và
hấp thu, dù đi theo đường TM cửa hay bạch mạch, lipid cũng đều qua gan, rồi
mới từ đó đến các mơ dự trữ và các mơ khác. Như vậy, nếu chức năng gan bị
giảm sẽ dẫn đến giảm lipid huyết thanh và ứ đọng mỡ ở gan.
*Cấu tạo và bài tiết mật:
-Chức phận tạo mật: mật được tiết ra từ những tế bào gan, qua ống dẫn mật, đưa
xuống dự trữ và cô đặc ở túi mật, khi tiêu hóa thì mật được đưa xuống tá tràng.
Lượng mật bài tiết hằng ngày tùy thuộc vào tính chất và khối lượng thức ăn,
trung bình gan bài tiết một lít mật một ngày. Do chức năng quan trọng của mật
nên nếu có tổn thương gan và đường mật sẽ ảnh hưởng đến quá trình tạo mật và
bài xuất mật, ảnh hưởng đến việc tiêu hóa, hấp thu lipid và các vitamin tan trong
dầu như A, D, K, E… và ảnh hưởng đến việc đào thải một số chất độc qua
đường mật.
*Khử độc:
Các chất độc ngoại sinh (do cơ thể tiếp nhận từ ngoài vào) hay chất độc nội sinh
(do sản phẩm của q trình chuyển hóa) khi xuất hiện trong cơ thể phần lớn được
11
đưa về gan để gan chuyển thành các chất không độc hoặc gan giữ chúng và đào
thải ra ngồi.
Có nhiều nghiệm pháp để đánh giá các chức năng của gan, tuy nhiên các nghiệm
pháp này thường hữu ích để đánh giá khi điều trị bệnh lý gan mật lâu dài mà ít
khi được sử dụng trong giai đoạn cấp, trong chấn thương do có ít sự tương quan
giữa mức độ chấn thương và kết quả các nghiệm pháp đánh giá chức năng gan.
1.3.2. Chức năng tuần hoàn
Tại gan dự trữ lượng máu lớn, khoảng 25-30% khối lượng máu do hai nguồn
cung cấp: ĐM gan cung cấp cho gan mỗi phút 300ml máu tương ứng 30-40%
nhu cầu oxy, nguồn oxy còn lại khoảng 75% do TM cửa cung cấp. TM cửa cấp
máu cho gan gấp 3 lần ĐM gan, nghĩa là mỗi ngày cung cấp 1200- 1500 lít. Tuy
nhiên áp lực trong lòng TM cửa khá thấp chỉ 5- 10 mmHg, do vậy, chảy máu lớn
trong chấn thương gan thường có nguồn gốc từ ĐM hay TM gan. Trong chấn
thương, có thể thắt hoặc nút ĐM gan để cầm máu ĐM mà ít ảnh hưởng đến cấp
máu gan.
Các nhánh cuối của ĐM gan và TM cửa qua một hệ thống giàu mạch máu
(xoang), máu từ xoang gan chảy vào các tiểu TM gan rồi vào các TM gan phải,
TM gan giữa và TM gan trái để rồi cuối cùng đổ vào TM chủ dưới.
1.4. Khả năng tái tạo nhu mô gan
Gan đáp ứng với tổn thương bằng qua trình hàn gắn và tái tạo. Hiện tượng
này xuất hiện sau khi cắt gan và sửa chữa tổn thương. Cấu trúc nhu mô gan tái
tạo có thể như bình thường hay bất thường trong trường hợp xơ gan [7].
Khả năng tái tạo của nhu mô gan đã được chứng minh trên lâm sàng. Chụp
cắt lớp vi tính theo dõi gan ghép cho thấy gan có khả năng tăng thể tích tới kích
thước mong muốn. Thời gian của tiến trình tái tạo khơng hằng định. Các nghiệm
pháp đánh giá chức năng gan không cho biết cụ thể quá trình tái tạo gan cũng
12
như các xét nghiệm khác đều không đặc hiệu. Theo Dulchavsky đã chứng minh
trên thực nghiệm sau ba đến bốn tháng sức bền của nhu mô gan tổn thương được
tái tạo tương đương với gan lành [16].
Khả năng tái tạo này của gan cho phép phẫu thuật cắt gan rộng rãi, nhu mơ
gan lành có thể cắt bỏ tới 70% mà không dẫn tới suy gan. Với những trường hợp
được điều trị bảo tồn chấn thương gan, mức độ tổn thương được đánh giá và theo
dõi trên phim chụp cắt lớp vi tính cho thấy rằng tổn thương được tái tạo với cấu
trúc bình thường như gan lành.
Chính khả năng tự tái tạo của gan (đã được minh chứng bằng thực nghiệm
và chẩn đốn hình ảnh) là cơ sở quan trọng cho các nhà ngoại khoa nghiêng về
hướng điều trị bảo tồn khơng mổ thậm chí với cả một số tổn thương nặng, phức
tạp [11].
1.5. Chẩn đoán chấn thương gan
1.5.1.Lâm sàng:
Chẩn đốn chấn thương gan trên lâm sàng thường khơng đặc hiệu do dấu
hiệu thăm khám nghèo nàn, dễ bỏ sót; hơn nữa, chấn thương bụng thường có tổn
thương phối hợp đặc biệt là chấn thương sọ não và chấn thương ngực nên biểu
hiện lâm sàng phức tạp và không điển hình [2], [12], [13].
Cơ năng: Đau dưới sườn phải, nửa bụng phải, lan lên vai phải.
Thực thể: Bầm tím, xây xát ở thành bụng, thành ngực bên phải
Phản ứng dưới sườn phải, nửa bụng phải
Hội chứng chảy máu trong ổ bụng
Toàn thân: tùy mức độ chảy máu, huyết động có thể ổn định hoặc mạch
nhanh, huyết áp thấp nhưng phục hồi sau khi hối sưc tích cực hoặc bệnh nhân rơi
vào tình trạng sốc mất máu ngay từ đầu, hội chứng chảy máu trong ổ bụng rõ,
hồi sức tích cực khơng hiệu quả, cần can thiệp cấp cứu ngay.
13
1.5.2.Xét nghiệm máu
Công thức máu: Hồng cầu, huyết sắc tố, hematocrite có giá trị chẩn đốn
và theo dõi lượng máu mất trong chấn thương [2].
Transaminase: Có giá trị trong định hướng chẩn đoán, theo dõi diễn biến
chấn thương gan [2].
Bilirubin trong chấn thương gan thường tăng nhẹ hoặc trong giới hạn bình
thường, nếu tăng cao cần phải nghĩ đến tổn thương đường mật.
1.5.3. Chọc rửa ổ bụng
Chọc rửa ổ bụng rất nhạy với chảy máu trong ổ bụng tuy nhiên độ đặc hiệu
trong chẩn đoán chấn thương tạng nào rất thấp, và không biết được tổn thương
phối hợp [11]. Do đó, ngày nay chọc dị ổ bụng trong chẩn đoán rất hiếm khi
được áp dụng mà thay thế bằng các phương tiện chẩn đốn hình ảnh như siêu âm
hay cắt lớp vi tính ổ bụng.
1.5.4.Chẩn đốn hình ảnh:
1.5.4.1.Siêu âm:
Là một phương pháp chẩn đốn có nhiều lợi thế: khơng xâm lấn, có thể làm
nhiều lấn, tốn ít thời gian, kinh phí, thăm dị cùng lúc được nhiều tạng khác
nhau, có thể làm tại giường bệnh, thơng tin đem lại rất có ích trong chẩn đốn.
Trong chấn thương bụng kín nói chung và chấn thương gan nói riêng, siêu
âm có thể phát hiện dịch ổ bụng, các tổn thương tạng như đụng dập, tụ máu
trong nhu mô, tụ máu dưới bao, đường vỡ tạng... Tuy nhiên siêu âm là phương
pháp phụ thuộc vào kinh nghiệm người thực hiện, khó khăn trong việc tìm tổn
thương tạng, nhất là tổn thương tụy; khó thăm khám trong trường hợp có tràn khí
dưới da, bụng chướng hơi, có tổn thương ở da rách nát, lóc da...
-Dịch ổ bụng
14
Siêu âm có giá trị đầu tiên, lớn nhất trong phát hiện dịch ổ bụng, có độ nhạy
cao trong phát hiện dịch. Ngồi ra siêu âm cịn đánh giá tương đối lượng dịch
trong bụng dựa vào số khoang có dịch và độ dày lớp dịch, qua đó sơ bộ đánh giá
mức độ tổn thương, mất máu và theo dõi tiến triển của chảy máu.
-Các dấu hiệu tổn thương gan
Siêu âm có khả năng phát hiện những hình ảnh trực tiếp: hình đụng dập nhu
mơ, đường vỡ, hình tụ máu trong nhu mô, tụ máu dưới bao; các dấu hiệu gián
tiếp: tạng to ra, có máu cục, dịch xung quanh tạng, dịch tự do ổ bụng,... giúp chú
ý hơn đến tạng nghi ngờ. Độ nhạy phát hiện tổn thương gan, lách của của siêu
âm thấp hơn khả năng phát hiện dịch ổ bụng rất nhiều, tuy nhiên độ dự báo
dương tính cao [11], [12], [13].
1.5.4.2.Chụp cắt lớp vi tính ổ bụng:
Đây là kĩ thuật chẩn đốn hình ảnh có độ chính xác và độ nhạy rất cao, giúp
tiếp cận chính xác nhất các tổn thương giải phẫu do chấn thương các tạng để
phân loại tổn thương. Nhiều tác giả cho rằng, CLVT ổ bụng là tiêu chuẩn vàng
để chẩn đoán CT gan trong những trường hợp huyết động ổn định để xem xét chỉ
định bảo tồn.
Theo nghiên cứu của Vũ Thành Trung, CLVT chẩn đoán chấn thương gan
với độ nhạy đạt mức tuyệt đối 100%, độ chính xác đạt 94,8%, giá trị dự báo
dương tính 94,8; đánh giá đúng mức độ tổn thương đạt 84,6% [11].
CLVT cịn giúp chẩn đốn tổn thương phối hợp của cấu trúc sau phúc mạc
và tạng khác nhất là tạng đặc và giúp phát hiện các biến chứng muộn sau chấn
thương gan.
* Hình ảnh các tổn thương gan do chấn thương trên CLVT:
15
CLVT trước và sau tiêm thuốc cản quang có thể thấy hầu hết các tổn thương
trong chấn thương gan như: Dịch ổ bụng, tổn thương nhu mô gan, rách hay vỡ
nhu mô, tụ máu dưới bao gan, tổn thương mạch máu, tổn thương đường mật.
Hình ảnh các biến chứng của chấn thương gan có thể xảy ra trong nhiều tuần
thậm chí nhiều tháng sau chấn thương, nhất là với những chấn thương gan phức
tạp đội IV, V được chỉ định điều trị bảo tồn không mổ. Theo Yoon Woong và
các tác giả khác, thì tỷ lệ 5 – 23%, những biến chứng bao gồm [17]:
- Chảy máu muộn: tỷ lệ chảy máu muộn 1,7% - 5,9%, có thể do khối máu tụ
dưới bao, khối máu tụ lớn trong nhu mô hay một giả phình ĐM vỡ vào trong ổ
phúc mạc [18]. Lâm sàng thấy đau tăng, chướng bụng tăng, huyết áp tụt, xét
nghiêm thấy giảm hematocrit, thoát thuốc cản quang, máu tụ dưới bao hoặc
trong nhu mơ có kích thước tăng lên trên phim chụp CLVT theo dõi ở lần chụp
sau.
- Áp xe gan hoặc quanh gan: ít gặp ở bệnh nhân bảo tồn không mổ, tỷ lệ từ 0,6%
- 4%, thường gặp ở những bệnh nhân chấn thương gan nặng (độ IV trở lên), sau
mổ chấn thương gan [ 19]. Lâm sàng có đau bụng tăng, bụng chướng, sốt, bạch
cầu tăng cao. CLVT có hình ảnh ổ tỷ trọng dịch khu trú trong nhu mơ gan hoặc
quanh gan, có thể có bóng khí hoặc mức nước hơi, vỏ bắt thuốc cản quang và có
hình ảnh giảm tỷ trọng do phù nề quanh ổ áp xe. Dẫn lưu áp xe qua da là phương
pháp điều trị có hiệu quả cao trong trường hợp này, ít thấy có biến chứng.
- Biến chứng mạch máu trong gan và chảy máu đường mật:
Giả phình ĐM gan do tổn thương mạch là một biến chứng ít gặp, khoảng 1%
theo Croce MA [ 18]. Giả phình ĐM thường khơng có triệu chứng, được phát
hiện nhờ chụp phim CLVT. Trên CLVT hình ảnh giả phình ĐM điển hình là một
ổ trịn, khu trú, gỉam tỷ trong trước tiêm, sau tiêm ngấm thuốc rất mạnh, đồng tỷ
trọng với cấu trúc ĐM lớn ở thì ĐM.
16
Giả phình thường khơng có triệu chứng và được phát hiện tình cờ nhưng cần
được can thiệp sớm do nguy cơ vỡ và biến chứng cao, nếu có triệu chứng lâm
sàng thường là: đau bụng, hạ huyết áp, vàng da, khi giả phình rị vào đường mật
và thể hiện là nôn máu hay ỉa máu. Nội soi thấy máu chảy ra từ bóng Vater.
Chụp ĐM giúp khẳng định chẩn đốn với hình ảnh khối giả phình và giúp điều
trị bằng nút mạch chọn lọc, tỷ lệ điều trị thành công cao [19].
- Biến chứng đường mật:
Tổn thương đường mật do tổn thương rách gan là tổn thương phổ biến nhưng
thường nhỏ và thống qua, khơng để lại di chứng. Những trường hợp tổn thương
đường mật lớn trong hay ngoài gan cần can thiệp tương đối hiếm gặp. Dịch mật
từ nơi đường mật thủng, rách có thể gây các biến chứng: ổ tụ dịch mật (Biloma),
rò mật, chảy máu đường mật và viêm phúc mạc mật. Tỷ lệ biến chứng đường
mật gặp ở 2,8% -7,4% những bệnh nhân chấn thương gan [19].
Phân loại mức độ tổn thương gan trên phim chụp CLVT:
Có nhiều cách phân loại tổn thương gan trên phim chụp CLVT như phân
loại của Mirvis, Moore (1989). Hiện nay hầu hết các tác giả trên thế giới đều
thống nhất sử dụng phân loại theo Hiệp hội Phẫu thuật Chấn thương Hoa Kì
(American Association for the Surgery of Trauma‐ AAST) để tiện đối chiếu, so
sánh và trao đổi các kết quả nghiên cứu .
Bảng 1.2: Phân độ tổn thương gan theo AAST(1994)
Độ
I
II
Tổn Thương
Mô tả
Tụ máu
Dưới bao: < 10% diện tích bề mặt.
Tổn thương nhu mơ
Sâu < 1cm
Tụ máu
Dưới bao: 10-50% diện tích bề mặt.
Trong nhu mơ: kích thước < 10cm.