Maladies oculaires - part 4 pptx
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (917.88 KB, 44 trang )
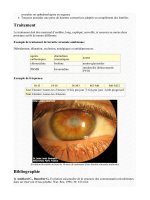
Les traitements proposés vont de la
corticothérapie
en flash, aux
immunosuppresseurs
et même aux
échanges plasmatiques
.
Bibliographie
Becquet F., Cohen SY, Coscas G.,
Choroïdite serpigineuse J Fr Ophtalmol. 1992;15
(4):288
-98
Bernard JA, Pascal D, Quentel G.
Geographic choroiditis. Prognostic and
physiopathologic significance of disappearance of the hyperfluorescent border Bull Mem
Soc Fr Ophtalmol. 1985;96:268-71.
Ciulla TA, Gragoudas ES.
Serpiginous choroiditis. Int Ophthalmol Clin. 1996
Winter;36(1):135
-43.
Cohen S.Y., Quentel G.,
Diagnostic angiographiques des maladies rétiniennes
Encyclopédie Médico Chirurgicale
Lleo Perez A, Hernandez Perez D, Hernandez Martinez FJ, Navarro Palop C,
Marcos Jorge A, Pallas Ventayol C.
Clinical and angiographic findings in three
patients with serpiginous choroiditis Arch Soc Esp Oftalmol 2000 Aug;75(8):555
-
8
Secchi AG, Tognon MS, Maselli C.
Cyclosporine
-
A in the treatment of serpiginous
choroiditis.Int Ophthalmol 1990 Oct;14(5
-6):395-9
Verougstraete C.
White spots syndromes. Bull Soc Belge Ophtalmol 2001;(279):67
-
78
Vonmoos F, Messerli J, Moser HR, Prunte C, Flammer J, Haefliger IO.
Immunosuppressive therapy in serpiginous choroiditis
case report and brief review of
the literature. Klin Monatsbl Augenheilkd. 2001 May;218(5):394
-7.
Wu JS, Lewis H, Fine SL, Grover DA, Green WR.
Clinicopathologic findings in a
patient with serpiginous choroiditis and treated choroidal neovascularization. Retina.
1989;9(4):292
-301.
Accueil | Photothèque | Annonces | Art | Histoire | Liens | Vue |
Maladies
| Chirurgie | Homepage |
Nous écrire
Corps flottants du vitré
Myodésopsies
Floaters
La chambre du peintre Munch
Gros corps flottant présent dans la scène
Edvard Munch
Rev 18
-
09
-
2002
jmm
Introduction
Le
vitré
est la masse gélatineuse qui remplit l'intérieur de l'oeil et qui maintient son
volume. Ce vitré est
transparent, avasculaire,
mais il n'est pas toujours uniforme et va
se modifier
avec le temps.
Les
corps flottants du vitré
sont des
éléments fibrillaires
qui apparaissent dans le vitré
et qui sont très présents chez les la plupart des patients. Ils sont
plus nombreux
et
plus
importants
chez les
myopes
car leur vitré est moins homogène.
Pour se rendre compte de leur pré
sence, il suffit de fixer un ciel bleu ou une page blanche
pour les voir se déplacer devant soi, flottant dans le vitré.
L'
âge
favorise leur présence, et on constate souvent leur
majoration
quand se produit
après 50 ans, le
décollement du vitré
, qui est un phénomène
normal
. Le vitré se dé
tache
alors de ses attaches r
é
tiniennes, ce qui peut engendrer des
complications
(d
é
collement
de rétine, hémorragie).
Le peintre norvégien
Edvard Munch
(1863-1944) a présenté une
hémorragie du vitré
de l'oeil droit, à 67 ans, ce qui a entraîné des corps flottants importants qu'il a représentés
dans plusieurs de ses tableaux.
Cela l'a perturbé dans son travail de peintre car son oeil gauche avait toujours été
mauvais et c'est l'oeil droit, le bon oeil, qui a présenté le défaut de vision pendant un an.
Petit à petit ces éléments
disparurent
de sa vision et de ses tableaux.
Clinique
Corps flottants dessinés par Munch
Le patient présente
brutalement
devant un oeil des images de
toile d'araignée
, de
mouches volantes
qui se déplacent avec le regard. Au début il croit qu'il s'agit d'élé
ments
extérieurs, mais il se rend vite compte qu'en fait c'est dans l'oeil que le phénomène est
présent.
Il faut consulter un
ophtalmologiste
qui va constater la présence de fibrilles dans le vitré
et qui va surtout
vérifier qu'il n'y ait pas de décollement de la rétine
, de
risque
de
décollement ou d'
hémorragie dans le vitré
.
Ces corps flottants correspondent à des
modifications du vitré
de l'oeil qui a parfois
tendance à tirer sur la rétine et à la décoller.
Un
examen ophtalmologique
minutieux permet donc d'explorer l'ensemble de la rétine
et principalement la
périphérie rétinienne
. En cas de découverte de régions fragiles, on
réalise un traitement par
laser
.
Evolution
Souvent les patients d
é
crivent une
diminution des corps flottants
qui peuvent
sédimenter dans le bas du vitré et devenir ainsi quasiment invisibles. Le
cerveau
aussi
participe, en négligeant ces images parasites.
Traitement
En
France
on
n'intervient généralement pas
sur ces corps flottants, car on juge qu'il y a
trop de
risque
de décollement de rétine ou de complications (voir en bibliographie la
référence #1).
A l'
étranger
on utilise le
laser Yag
ou même une
vitrectomie
pour faire disparaître ces
corps flottants. Les auteurs semblent satisfaits de ces pratiques. Il y a même un site dédié
à ces traitements, Vitreousfloaters.com
. L'auteur utilise un laser Lasag.
Par ailleurs on conseille de
boire
suffisamment d'eau pour limiter la déshydratation du
vitré.
Conclusion
Dans son célèbre tableau "
The scream
" (Le hurlement), ou "The cry" (Le cri),
Munch
représente son obsession de la mort et de la maladie qui l'angoissait beaucoup.
L'hémorragie du vitré qu'il a présentée a dû participer à la grave dépression dont il
souffrait. Tous les jours encore les patients ressentent cette inquiétude devant le
phénomène très fréquent des corps flottants du vitré.
The scream
Edvard Munch, 1893
Bibliographie
Benhamou N, Glacet
-
Bernard A, Le Mer Y, Quentel G, Perrenoud F, Coscas G,
Soubrane G.
[Retinal detachment following YAG laser section of vitreous strands.
Apropos of 3 cases] J Fr Ophtalmol. 1998 Aug
-Sep;21(7):495-500. French.
Delaney YM, Oyinloye A, Benjamin L.
Nd:YAG vitreolysis and pars plana vitrectomy:
surgical treatment for vitreous floaters. Eye. 2002 Jan;16(1):21
-
6.
Kakehashi A, Inoda S, Shimizu Y, Makino S, Shimizu H.
Predictive value of floaters
in the diagnosis of posterior vitreous detachment. Am J Ophthalmol. 1998 Jan;125
(1):113
-
5.
Lightman DA, Brod RD.
Relationship between floaters, light flashes, or both, and
complications of posterior vitreous detachment. Am J Ophthalmol. 1994 Nov 15;118
(5):683
-
4.
Menerath JM, Bacin F, d'Azy AB, Rigal D, Kantelip B.
[Cataract caused by laser Yag
photosection of a vitreous floater] Bull Soc Ophtalmol Fr. 1988 May;88(5):611
-
3.
Mossa F, Delaney YM, Rosen PH, Rahman R.
Floaterectomy: Combined
phacoemulsification and deep anterior vitrectomy. J Cataract Refract Surg. 2002 Apr;28
(4):589
-
92.
Schiff WM, Chang S, Mandava N, Barile GR.
Pars plana vitrectomy for persistent,
visually significant vitreous opacities. Retina. 2000;20(6):591
-6.
Toczolowski J, Katski W.
[Use of Nd:YAG laser in treatment of vitreous floaters] Klin
Oczna. 1998;100(3):155
-7.
Van der Veken A, Van de velde F, Smeets B, Tassignon MJ.
Nd:YAG laser posterior
hyaloidotomy for the treatment of a premacular vitreous floater. Bull Soc Belge
Ophtalmol. 1997;265:39
-43.
Vandorselaer T, Van De Velde F, Tassignon MJ.
Eligibility criteria for Nd-
YAG laser
treatment of highly symptomatic vitreous floaters. Bull Soc Belge Ophtalmol. 2001;
(280):15
-
9.
van Overdam KA, Bettink
-
Remeijer MW, Mulder PG, van Meurs JC.
Symptoms
predictive for the later development of retinal breaks. Arch Ophthalmol. 2001 Oct;119
(10):1483
-6.
Accueil | Photothèque | Annonces | Art | Histoire | Liens | Vue |
Maladies
| Chirurgie | Homepage |
Nous écrire
Choriorétinopathie séreuse centrale
CRSC
Tel un geyser
Définition
La
choriorétinopathie séreuse centrale
, ou
CRSC
est une
pathologie rétinienne
qui va
entraîner une
baisse
plus ou moins importante de la
vision
d'un oeil, et qui est encore mal
connue. On ignore en effet son origine précise et nous sommes parfois désarmés pour la
traiter. Heureusement qu'une
issue spontanée favorable
est la règle générale.
Cette maladie est due à la présence de
liquide sous la neuro
-
rétine
, ce qui va la
soulever et donner des troubles de la vision, soulèvement dû à un
déficit localisé
de
l'
é
pithéium
p
igmentaire
r
étinien (
EPR
).
Pathogénie
Différentes hypothèses
pathogéniques ont été avancées, mais aucune n'est parfaite.
Les angiographies en
ICG
(vert d'indocyanine) ont montré des altérations de la
choriocapillaire
sous la rétine, qui semblent être un facteur majeur de déclenchement.
Des études récentes ont montré des anomalies choriocapillaires
bilatérales
(hyperperm
é
abilit
é
),
m
ê
me lorsqu'on n'avait d
é
tect
é
qu'une CRSC unilat
é
rale.
Il semble donc que c'est cette
hyperperméabilité
de la vascularisation choroïdienne qui
entraîne une
poussée
sous l'EPR qui va provoquer des soulèvement (
D
écollement
S
é
reux
de l'
E
pithélium
P
igmentaire ou
DSEP
). Il se produit une
contrainte
à la
jonction
du
DSEP
et de l'
EPR
attaché, zone dans laquelle se produira la fuite de liquide et le
D
écollement
S
éreux du
N
euro
-
E
pithélium (
DSNE
).
La
CRSC
se manifeste par au moins un
point de fuite
rétinienne (leak en anglais) qui
sera objectivé par l'
angiographie rétinienne
à la fluorescéïne.
Les études ont mis en évidence l'importance d'un taux élevé de
cortisone
chez les
patients présentant cette pathologie (traitement, grossesse, syndrome de Cushing). Une
corticothérapie
systèmique peut donc être à l'origine du problème; habituellement on
assiste à une amélioration des symptômes lors de la décroissance de la posologie.
Signes fonctionnels
Il s'agit habituellement d'un
homme jeune
(entre 25 et 45 ans)
, anxieux,
qui consulte
pour une
baisse de vision unilatérale
avec déformation des images (
métamorphopsies
).
Les hommes sont
5 à 10 fois plus
atteints que les femmes.
L'autoréfractométrie peut montrer une
hypermétropie
par avancée de la rétine et on
retrouve une acuité aux alentours de 6 à 8/10ème. On note une diminution des
contrastes
et une altération de la vision des
couleurs
(dyschromatopsie d'axe bleu
-
jaune). Le champ
visuel statique met en évidence une baisse du seuil fovéolaire.
Clinique
A l'examen l'oeil est blanc,
non inflammatoire
, non douloureux. Le fond d'oeil montre
un
soulèvement maculaire
, une
bulle
qui peut être plus ou moins étendue (de 1 à 3
diamètres papillaires). Si elle est minime, il faudra un examen très attentif pour la
déceler. On note parfois des points jaune chamois entre le neuro
-
épithélium et
l'épithélium pigmenté.
Il ne doit pas y avoir d'hémorragie à ce niveau. Si tel est le cas, il faut s'orienter vers un
autre diagnostic.
Angiographie
Il s'agit là d'un
examen essentiel
dans le
diagnostic
et la
surveillance
d'une CRSC. La
séquence sera assez longue, avec des clichés précoces et des clichés tardifs.
Angiographie fluorescéinique numérique
Docteur Patrice Déglise
Un clic sur ces clichés ouvre une image de qualité en 1280 sur 1024
En vert on voit bien la
bulle
claire de DSNE, précisée par la rupture du parallélisme des
lignes de profil antérieure et postérieure.
A 15 secondes
après injection de la fluorescéine, on se rend compte d'un
point
hyperfluorescent
près de la fovea apparaissant dès le temps artério-veineux. La
visibilité anormalement bonne des capillaires rétiniens centraux est due à la saillie de la
bulle rétinienne qui ne fait que très peu effet masque. Son contenu est en effet
transparent.
A 60 secondes
on assiste à une importante
diffusion
du colorant autour du point de fuite.
C'est la forme classique en "tâche d'encre" ou de "
phare dans le brouillard
". On obtient
parfois une image en
"jet de vapeur"
ou en "
plumeau
". Tel un
geyser
.
A 500 secondes
l'ensemble de la bulle soulevée est coloré par l'accumulation du colorant
issu du point de fuite. La fluorescence ne déborde jamais les limites de la bulle.
On s'attachera à rechercher des fuites sur l'ensemble de la ré
tine, car un point de fuite loin
de la macula peut passer inaperçu.
L'angiographie au vert d'indocyanine (
ICG
) mettra en évidence une des
zones de
choroïde hyperfluorescentes
là où on observe les points de fuite du colorant. Cet
examen n'est pas souvent nécessaire dans l'étude de la maladie.
OCT (Optical Coherence Tomography)
Cet examen récent permet de réaliser une coupe quasi histologique de la rétine et de
suivre l'évolution de la bulle maculaire. Son inocuité et sa facilité d'utilisation en feront
sans doute un élément important de l'exploration des crsc. Seul le prix (près de 150.000
euros) limite son utilisation.
Diagnostic différentiel
On ne confondra pas la CRSC avec
une
fossette colobomateuse
de la papille. Le DSNE est de siège
intermaculopapillaire et il n'y a pas de point de fuite à l'angiographie.
des
néovaisseaux sous
-
rétiniens
. L'importante baisse de vision et des différences
fines visibles sur les clichés angiographiques doivent permettre le diagnostic.
une uvéite postérieure de
Vogt Koyanagi Harada
. Une papillite s'ajoute aux signes
angiographiques bruyants.
les tumeurs, une effusion uvéale, une civd, une ischémie choroïdienne multifocale,
un disque vitelliforme débutant.
Il faut bien regarder les clichés car certaines angiographies sont difficiles à interpré
ter. Le
Dr Park résume le problème: "
When diagnosing CSCR, the devil is often in the
details.
" (Quand on essaye de faire le diagnostic d'une CRSC, le diable est souvent dans
les détails)
Evolution et traitement
L'évolution spontanée se fera en principe (90% des cas) vers une
guérison spontanée
,
sans traitement. On peut parfois donner des collyres anti
-
inflammatoires. Il faut compter
trois à quatre mois pour la résorption de la bulle et l'amélioration de la vision.
Une
récidive
est possible, quelques mois ou quelques années plus tard (30% des cas).
Dans certains cas on est amené à réaliser une
photocoagulation laser
pour fermer la
fuite. On applique 3 à 5 impacts de 200µm, d'une durée de 0,1 seconde. En fonction de
l'angiographie on va adapter le traitement si nécessaire.
On ne sait pas si ce traitement raccourcit vraiment l'évolution de la
CRSC
et si
l'évolution spontanée n'aurait pas fait aussi bien. C'est l'ophtalmologiste qui dira si un
laser est envisageable en fonction des angiographies et de la clinique. La décision n'est
pas toujours simple à prendre.
Un élément important du traitement est la prise en charge psychologique, ce qui
permettra souvent d'accélerer la guérison et la vision.
Quelques patients ne guérissent pas bien et présentent une baisse de vision définitive,
avec un aspect angiographique de diffusion permanente.
Le risque de complication, de
néovascularisation sous
-
rétinienne
est
faible
mais
semble plus fréquent chez les patients les plus âgés. Ces patients sont souvent
hypertendus et soumis à une corticothérapie.
Bibliographie
Brancato R, Bandello F.
[Central serous retinopathy (atypical forms)]. Bull Soc Belge
Ophtalmol. 1991;240:119
-
31.
Brancato R, Scialdone A, Pece A, Coscas G, Binaghi M.
Eight
-
year follow
-
up of
central serous chorioretinopathy with and without laser treatment. Graefes Arch Clin Exp
Ophthalmol. 1987;225(3):166
-
8.
Folk JC, Thompson HS, Han DP, Brown CK.
Visual function abnormalities in central
serous chorioretinopathy. Arch Ophthalmol 1984;102:1299
-
1302.
Constantinides G.
, Relation entre le décollement séreux de l'épithé
lium pigmentaire et le
point de fuite dans la rétinopathie séreuse centrale, Journal Français d'Ophtalmologie,
septembre 200, volume 23, num. 7, 649
-
654.
Gass JDM, Little H.
Bilateral bullous exudative retinal detachment complicating
idiopathic central serous chorioretinopathy during systemic corticosteroid therapy.
Ophthalmology 1995;102:737
-
747.
Guyer DR, Yannuzzi LA, Slakter JS, Sorenson JA, Ho A, Orlock D.
Digital
indocyanine green video
-
angiography of central serous chorio
-
retinopathy. Arch
Ophthalmol., 1994, 112:1057
-
62.
Hooymans JM.
Fibrotic scar formation in central serous chorioretinopathy developed
during systemic treatment with corticosteroids. Graefes Arch Clin Exp Ophthalmol. 1998
Nov;236(11):876
-
9.
Park DW, Schatz H, McDonald HR, Johnson RN.
Ring retinal pigment epithelial
window defect of the macula in central serous chorioretinopathy. Retina 1997;17:205
-
210.
Park DW, Schatz H, Gaffney MM, McDonald HR, Johnson RN, Schaeffer D.
Central serous chorioretinopathy in two families. Eur J Ophthalmol. 1998 Jan
-
Mar;8
(1):42
-
7.
Piccolino FC.
Laser treatment of eccentric leaks in central serous chorioretinopathy
resulting in disappearance of untreated juxtafoveal leaks. Retina. 1992;12(2):96
-
102.
Quillen DA. Gass DM. Brod RD. Gardner TW. Blankenship GW. Gottlieb JL.
Central serous chorioretinopathy in women. Department of Ophthalmology, The Milton
S. Hershey Medical Center, Pennsylvania State University, Hershey 17033, USA.
Ophthalmology. 103(1):72
-
9, 1996 Jan.
Schatz H, McDonald HR, Johnson RN, Chan CK, Irvine AR, Berger AR, Folk JC,
Robertson DM.
Subretinal fibrosis in central serous chorioretinopathy. Ophthalmology
1995;102:1077
-
1088.
Sargent JD, Dalton M, Klein RZ.
Diagnostic testing unwarranted for children with
blood lead 10 to 14 microg/dL. Pediatrics. 1999 Apr;103(4):e51.
Accueil | Photothốque | Annonces | Art | Histoire | Liens | Vue |
Maladies
| Chirurgie | Homepage |
Nous ộcrire
Dengue et complications oculaires
Rev 17
-
01
-
2003
jmm
Reprinted with permission from Elsevier Science (The Lancet, Year 2002, Volume 360
Issue 9339 Page 1070) and
ScienceDirect
TM
Une touriste atteinte de la dengue prộsente une diminution de
la vision
Christos Haritoglou, Sarah D Dotse, Gỹ
nther Rudolph, C M Stephan, S R Thurau, Volker
Klauò 30 Oct 2002
Un femme de 25 ans passa ses vacances en
Thaùlande
en avril 2002. Deux jours avant
son retour en Allemagne, elle prộsenta une
forte fiốvre
, des
douleurs musculaires
et une
diminution de l'acuitộ visuelle
. Elle ne chercha pas se faire soigner en Thaù
lande, mais
dốs son retour en Allemagne, elle fut hospitalisộe dans le service des maladies tropicales
de l'hụpital.
Trois jours aprốs le dộbut des symptụmes, les mộdecins notốrent une
fiốvre
, un
exanthốme
maculopapulaire sur les membres, une
hộpatosplộnomộgalie
, une
thrombocytopộnie
(69 000/àL), et des enzymes hộpatiques ộlevộ
es (TGO 146 U/L, TGP
118 U/L, gamma GT 80 U/L).
La
dengue
ộtant soupỗonnộe, on fit une sộrologie qui rộvộla que le titre des IgM ộtait de
1:640. L'
acuitộ visuelle
ộtait rộduite 20/500 des deux cụtộs. Les examens
ộlectrophysiologiques montrốrent des latences augmentộes (138 et 128msec) et
d'amplitude rộduite (4 microV) au niveau des potentiels ộvoquộs visuels (PEV). On nota
aussi une lộgốre rộduction bilatộrale des amplitudes de l'ộlectrorộtinogramme multifocal
(ERG). La vision des
couleurs,
ộvaluộe par le test des couleurs d'Arden, ộtait trốs altộrộe.
Au fond d'oeil on notait des
exsudats maculaires
bilatộraux et de petites
hộmorragies
dans la couche des fibres nerveuses. Aucun traitement ne fut donnộ.
La patiente fut suivie
un intervalle de deux semaines.
Au premier contrụle son ộtat gộnộral s'ộtait amộliorộ, avec moins de symptụmes
gộnộraux. La vision ộtait restộe 20/500 des deux cụtộs. Huit semaines aprốs le dộ
but des
signes, soit en juin 2002, l'acuitộ visuelle remonta 20/100 droite et 20/32 gauche,
sans traitement. La baisse du cụtộ droit ộtait due des dộpụts lipidiques intrarộtiniens,
s
ộ
quelle de l'exsudation observ
ộ
e au d
ộ
but.
Dengue: dépôts lipidiques maculaires intrarétiniens
6 semaines après l'épisode initial
La dengue
est une maladie
virale
transmise par le moustique
Aedes æ gypti
.
Elle est
endémique
en Amérique, dans le sud
-
est asiatique, le pacifique ouest, l'Afrique
et l'est de la méditerranée. La maladie est divisée en quatre stades. Dans le stade 1 la
fièvre
est importante, avec des maux de tête, des vomissements, des myalgies, des
arthralgies, une douleur rétro
-orbitaire, un rash maculopapulaire et une
thrombocytopénie. Des saignements comme une épistaxis, un saignement des gencives
ou de l'appareil digestif, ainsi qu'une hématurie peuvent survenir dans les stades 2 et 3.
Les patients qui ont un stade 4 (connu é
galement comme dengue avec syndrome de choc)
présentent une importante tachycardie, une tension artérielle pincée ou une hypotension,
une peau froide et moite, et des troubles psychiques.
Les touristes atteignent rarement les stades 2 et 3. C'est une maladie endémique qui
atteint des millions de personnes dans le monde.
Des manifestations oculaires
de la dengue chez les touristes ont été décrites. On
retrouve des
hémorragies
rétiniennes, ce qui correspond à une augmentation de la
perméabilité vasculaire et une diminution de la barrière hémato
-
rétinienne, et des
nodules cotonneux,
correspondant à des microinfarcissements de la couche des fibres
nerveuse dus à des occlusion des artérioles précapillaires. On note aussi une
hypoperfusion avec un retard choroidien au cours de l'angiographie fluorescéinique. Les
résultats des examens é
lectrophysiologiques et de la vision des couleurs sont compatibles
avec une
névrite optique
, symptome de l'altération du système nerveux central.
Il n'y a
pas de traitement
antiviral ou de vaccin. En g
é
n
é
ral la dengue est de bon
pronostic. Habituellement les anomalies oculaires
guérissent spontanément
, après une
courte période. En cas de maculopathie exsudative sévère, la récupération visuelle peut
être plus longue, les malades pouvant garder une acuité visuelle diminuée, comme dans
le cas ci
-
dessus.
Le seul traitement empirique possible est l'utilisation de stéroïdes, traitement contre
-
indiqué durant la virémie.
Bien que la
dengue
et ses manifestations oculaires soient
rares
dans la population
européenne, nous serons de plus en plus confrontés à cette pathologie, principalement à
cause de l'augmentation du
tourisme
dans les régions où sévit une dengue endémique.
Bibliographie
Guzman MG, Kouri G.
Dengue: an update. Lancet Infect Dis 2001; 2: 33-42.
Schwartz TF, Jager G, Gilch S.
Imported dengue virus infections in German tourists.
Zentralbl Bakteriol 1995; 282: 533
-36.
Jelinek T, Dobler G, Holscher M, Loscher T, Nothdurft HD.
Prevalence of infections
with dengue virus among international travelers. Arch Intern Med 1997; 157: 2367
-70.
Haritoglou C, Scholz F, Bialasiewicz A, Klauß V.
Okuläre Manifestation bei Dengue-
Fieber. Ophthalmologe 2000; 97: 433-36.
Haritoglou C, Dotse SD, Rudolph G, Stephan CM, Thurau SR, Klauss V.
A tourist
with dengue fever and visual loss. Department of Ophthalmology, Ludwig
-Maximilians-
University, 80336, Munich, Germany.
Spitznas M.
Makulablutung bei Dengue-Fieber. Klein Mbl Augenheilkd
1978; 172: 105
-
07.
Accueil | Photothèque | Annonces | Art | Histoire | Liens | Vue |
Maladies
| Chirurgie | Homepage |
Nous écrire
DMLA
Dégénérescence Maculaire Liée à l'Age
Age Related Macular Disease
Rev 17
-
01
-
2003
jmm
"
Une des tristesses de la vie est que toutes les évaluations chiffré
es des performances
visuelles
montrent qu'elles déclinent progressivement avec l'âge
".
Kline, 1987
L'arrière-arrière-grand-père
Nous remercions beaucoup le
Pr Mathis (CHU Rangueil Toulouse France)
qui nous a permis
d'utiliser les
photos de son service
pour illustrer ce texte sur la DMLA.
Plan:
1) Introduction
2) Testez
-
vous
3) Fréquence et étiologies
4) Historique
5) Clinique
6) Traitements actuels curatif préventifs palliatifs
7) Traitements à l'étude
8) Sites web
9) Bibliographie
1) Introduction
La population mondiale présente une pathologie oculaire, de plus en plus fréquente et
généralement bilatérale, qui se nomme
D
égénérescence
M
aculaire
L
iée à l'
A
ge, ou
DMLA
(
ARMD
pour
A
ge
R
elated
M
acular
D
isease dans les pays anglo
-
saxons).
Il s'agit d'une
altération maculaire, acquise, non héréditaire, non inflammatoire
atteignant les personnes de
plus de 50 ans
, qui se traduit par une
baisse progressive de
la vision
aboutissant à une
perte de la vision centrale
. Ces patients ne deviennent pas
aveugles mais
perdent tout le champ de vision utile
pour la lecture, la conduite, la
vision fine. Ainsi ils gardent généralement une autonomie avec possibilité de se dé
placer,
de se promener, mais ne peuvent plus lire, regarder la télévision ou conduire. La
DMLA
était autrefois appelée dégénérescence maculaire sénile (
DMS
).
La
photothérapie dynamique (PDT)
est un nouveau traitement qui est proposé à
certaines de ces personnes. Ce n'est
pas un traitement miraculeux
, mais il peut apporter
une
stabilisation
ou une
amélioration
de la vision, chez certains
patients répondeurs
qui présentent les signes pathologiques décrits dans l'
a
utorisation de
m
ise sur le
m
arché,
l'AMM.
La PDT est actuellement en cours d'étude:
pour mieux appréhender son efficacité et les protocoles d'utilisation,
pour l'utiliser dans des situations non prévues initialement (néovaisseaux du myope
fort),
pour se faire une opinion sur son efficacité dans des tableaux cliniques hors AMM
(néovaisseaux occultes).
D'autres voies thérapeutiques
sont en expérimentation, principalement des
médicaments anti
-
VEGF
(voir la page sur les nouveaux traitements anti
-
angiogénèse)
qui permettraient d'arrêter ou de prévenir toute
néovascularisation
. Cette recherche
prometteuse, permettrait de soigner les
DMLA
et les
rétinopathies diabétiques
qui leur
ressemblent par bien des aspects.
On envisage également, pour certains patients, des
suppléments vitaminiques
qui
paraissent diminuer les risques de
DMLA
, d'après l'étude
AREDS
.
Pour votre cas personnel, il faut impérativement consulter
votre ophtalmologiste
qui
vous donnera toutes les précisions que vous recherchez; en effet chaque pathologie est
différente et seul votre ophtalmologiste connaît vos rétines.
2) Testez
-
vous
Une
DMLA
commence habituellement par une
déformation des images
(
métamorphopsies
). Il faut donc tester
chacun de ses yeux
, en fixant le point bleu
central ci
-
dessous. On ne doit pas voir la grille environnante déformée, ce qui
nécessiterait une
consultation en urgence
chez un
ophtalmologiste
. D'autres
pathologies donnent aussi des métamorphopsies à tout âge, et doivent aussi amener à
consulter en urgence (néovaisseaux maculaires du jeune, tumeur, membrane
épirétinienne par exemple).
Grille d'Amsler
Les patients présentant des
anomalies maculaires
(DMLA, oedème maculaire cystoïde,
pathologies diverses) voient ce type d'images:
Début de DMLA DMLA évoluée
3) Fréquence et étiologies
On estime que
12%
de la population entre 65 ans et 75 ans présente une
DMLA
, et ce
nombre augmente chaque jour.
En
France
il s'agit là de la première cause de
malvoyance
et on pense que
1 million de
personnes
sont concernées, ce nombre devant être multiplié par 3 d'ici à 25 ans.
Aux
Etats
-
Unis
on pense qu'il y a
15 millions de personnes
atteintes de
DMLA
(ou
ARMD A
ge
-
R
elated
M
acular
D
egeneration)
Des facteurs
génétiques
prédisposant semblent exister, associés à des facteurs
environnementaux (
soleil
,
tabac
).
Il n'y a pas de prédominance d'un sexe.
4) Historique
Donders
en
1855
décrit des formations issues de l'épithélium pigmentaire (EP), les
druses
ou
drusens
(ou
corps colloïdes
des anglo-saxons). Les tableaux plus sévères ont
été décrits par
Pagenstecher
et
Genth
en
1875
, avec l'étude histologique d'une
importante maculopathie disciforme, dans leur
Atlas d'anatomie pathologique
.
Oeler
publia son
Atlas d'ophtalmologie
en
1893
qui comprend des planches é
voquant des
DMLA
. Il décrivit en
1903
une
DMLA
chez un homme de 79 ans, lésion qu'il nomma
"
degeneratio maculae luteae disciformis
". C'était la première fois qu'on employait le
terme de
disciforme
.
Elschnig
en
1919
décrivit des lésions similaires qu'il nomma "
maladie disciforme du
centre de la rétine
" chez un homme de 76 ans.
Il fallut attendre
1966
pour bénéficier de l'article princeps publié par
Donald Gass
dans
l'American Journal, et qui expliquait parfaitement la survenue de la néovascularisation
choroïdienne, et ses conséquences.
5) Clinique
Le patient se plaint de trois symptômes principaux.
La
baisse de vision
existe sur un oeil ou les deux, et le malade croit toujours que ce
sont les lunettes qui ne sont pas adaptées. L'acuité visuelle est en effet plus ou
moins abaissée, entre quelques dixièmes et une simple perception lumineuse.
Il décrit parfois un
scotome central
. Quand il lit, il ne voit pas toutes les
lettres des
mots
, ou bien il lui manque le mot entier, ne voyant que les mots adjacents.
Légères métamorphopsies Fortes métamorphopsies
Les
métamorphopsies
sont très
fréquentes
et correspondent à une
déformation
des images. On utilise la
grille d'Amsler
(ci-dessus) pour déceler toute anomalie.
Le patient décrit parfois très bien que le montant de la porte n'est pas rectiligne.
Il n'y a
aucune douleur
et l'oeil est
blanc
, calme et non-inflammatoire.
L'examen du fond d'oeil:
Les lésions initiale
s semblent se trouver au niveau de l'
épithélium pigmentaire
(EP),
qui va entraîner progressivement une
altération
définitive des
cellules visuelles
: cô
nes et
bâtonnets. On voit alors apparaître des plages d'atrophie (forme sèche) ou l'apparition de
néovaisseaux choroïdiens ou sous
-rétiniens qui passent à travers la membrane de
Bruch
.
C'est cette angiogénèse qui va donner toutes les
complications
contre lesquelles les
ophtalmologistes luttent (hémorragies du vitré, oedème rétinien, fibrose, décollement de
rétine).
Cette altération de l'EP s'associe à des
troubles vasculaires
de la chorio-capillaire.
On note souvent des
drusens
au fond d'oeil, ce qui est pré
sent chez de nombreux patients
de plus de 50 ans. Ils apparaissent comme des points jaunes de petit diamètre, plus ou
moins concentrés sur la macula.
Les drusens
semblent s'associer ou prédisposer au développement de la
DMLA
. Mais ce
sont des formations très banales chez la plupart des patients et leur présence ne signe pas
automatiquement une future baisse de vision. Les drusens peuvent évoluer ou s'associer
aux formes de
DMLA
.
Drusens du pôle postérieur
(points jaunes près de la fovea, au centre)
Les deux formes vraies de
DMLA
:
1
) On décrit la forme "
sèche
" de
DMLA
qui voit apparaître une
atrophie
du centre de la
vision, la macula. C'est souvent bilat
é
ral, avec parfois une
é
volution d
é
cal
é
e dans le
temps.
Dmla atrophique
Il n'y a
pas de traitement possible
de ce type de
DMLA atrophique
qui laisse un
scotome central important mais qui permettra toujours au patient de se déplacer et d'être
autonome grâce au champ visuel périphérique qui n'est pas atteint.
2
) Seule la forme de
DMLA "humide" ou
"
exsudative
" peut bénéficier des traitements
physiques (principalement
laser simple
ou
photothérapie dynamique
). Cette forme
représente
15 à 20% des cas de DMLA
.
Elle est responsable de
90% des cas de cécité légale
(acuité visuelle inférieure ou égale
à 1/10ème).
Cette pathologie correspond à l'apparition de nouveaux vaisseaux (
néovaisseaux
)
derrière le centre de la macula, la fovea. Ces
néovaisseaux
issus de la
choriocapillaire
vont traverser la membrane de
Bruch
et s'étendre dans l'
espace sous
-
rétinien
.
Comme ils laissent passer facilement le sérum et le sang, cela va donner un
soulèvement
de l'épithélium pigmentaire ou du neuro-épithélium, avec des
hémorragies
et des
exsudats
. L'évolution se fera vers une
cicatrice fibreuse
avec une atrophie du tissu
chorio
-
rétinien.
On découvrira ainsi des tableaux de
remaniements importants de la région maculaire
,
avec des
hémorragies
rétiniennes, des hémorragies dans le vitré, des
exsudats
(dépots
jaunes dans la r
étine), des cicatrices rétiniennes définitives, éventuellement des
soulèvements ou des décollements rétiniens. Ce type particulier de
DMLA
est beaucoup
plus
évolutif
que la forme sèche, car ces phénomènes de néovaissaux s'aggravent parfois
de fa
ç
on importante.
Forme exsudative de DMLA accessible au laser
La
différence
entre ces deux formes et la surveillance ultérieure est faite par
l'ophtalmologiste qui examine le
fond d'oeil
et va réaliser une
angiographie
rétinienne,
classique
ou
numérique (fluorescéine ou ICG)
. Il s'agit là de prises de photos après
injection dans la veine du pli du bras d'une substance fluorescente.
Les formes évoluées entraînent des hémorragies rétiniennes, comme sur ces clichés, car
les néovaisseaux sont très fragiles et saignent très facilement. Ce ne sont pas des
vaisseaux normaux. Ces
maculopathies hémorragiques
sont toujours
graves
car les
récidives de saignements sont possibles, tant que persistent les néovaisseaux.
Dmla hémorragique
Les formes cicatricielles
s'associent à des
fibroses
du pôle postérieur de l'oeil qui ont
tendance à tirer sur la rétine et donc provoquer des décollements de rétine (
DR
). Ces
DR
sont souvent accompagnés d'hémorragie du vitré, toujours à cause de la grande fragilité
des néovaisseaux. Le pronostic de ces DR n'étant pas très bon, il faut s'astreindre à traiter
les n
é
ovascularisations tant qu'il est temps.
Dmla remaniée
Parfois la
cicatrice
englobe toute la macula, pour donner une
disciforme
, d'aspect
pseudo
-
tumoral. On note une surélévation importante de la macula qui est boursoufflée
et proéminente.
DMLA disciforme et fibreuse
6) Les traitements actuels
a) Curatifs
Peu de traitements
existent. On pense que les traitements à visée vasculaires peuvent
avoir une influence, mais aucune étude n'est formelle sur ce point.
Le
laser simple
(argon, krypton ou le laser à colorants) est utilisé dans la forme
exsudative pour coaguler les néovaisseaux et stopper ainsi les saignements et les
complications. En cas de succès on note une cicatrice rétinienne avec la persistance
d'un
scotome
(zone noire du champ visuel) définitif. Plusieurs sé
ances sont souvent
indispensables, soit en cas de récidive, soit en cas d'insuffisance de traitement.
L'efficacité du traitement est jugée par la réalisation d'
angiographies
(à la
fluoresc
é
ine ou bien au vert d'indocyanine).
La
photothérapie dynamique
est une nouvelle technique ne s'adresse qu'à
certaines formes des DMLA exsudatives (néovaisseaux non occultes)
. On utilise
un laser spécial.
PDT ou photothérapie dynamique:
On injecte une ampoule de
Visudyne
™
(
verteporfine
) au patient qui pré
sente la DMLA.
Ce
colorant
va se fixer électivement sur l'
endothélium des néovaisseaux rétiniens
; le
médecin utilise alors un
laser rouge particulier
pour éclairer la rétine de la personne, ce
qui va entraîner une réaction biochimique au niveau de l'endothélium des néovaisseaux.
Ainsi la
Visudyne
activée va entraîner la
formation de radicaux libres
qui vont altérer
les cellules endothéliales des néovaisseaux. Il y aura formation d'
agrégats plaquettaires
et de
trombus
avec occlusion des néovaisseaux qui vont
disparaître
.
Ce traitement non chirurgical simple semble prometteur car non invasif (pas de
chirurgie).
La dose de
Visudyne
nécessaire est fonction de la surface corporelle du patient et est
injectée par une
perfusion
de 10 minutes. L'efficacité est à
6 mg/m2
Cinq minutes après la fin de la perfusion, Visudyne est activée par un rayonnement de
689
nm émis par un laser diode non thermique, avec une intensité lumineuse de
600
mW/cm2
, durant
83
secondes, soit une dose délivrée de
50 J/cm2.
Laser Visulas 690S de la société Zeiss
Le laboratoire
Novartis
a mis au point la molécule
verteporfine
(nom commercial
Visudyne
™
) en collaboration avec
la société QLT
spécialisée en lasers de
photothérapie.
Vous pouvez explorer le site web d
édié à la
Visudyne
™
, ainsi que celui de
QLT
(ils sont
tous les deux en anglais).
Il faut que ce soient des
néovaisseaux visibles
,
non occultes
,
rétrofovéaux
et que
l'
acuité visuelle
soit assez bien conservée, entre 2 et 5/10ème. S'il y a des néovaisseaux
occultes
associés, il faut que leur proportion soit
inférieure à 50%
; plus ce pourcentage
sera faible et plus le traitement pourra être efficace.
Tout ceci sert à
stopper
l'évolution de la maladie; on a assisté à des stabilisations de la
vision et même à des améliorations.
Angiographie d'une DMLA à néovaisseaux visibles :
Info:
Visudyne 15mg
poudre pour solution pour perfusions a été approuvée par la
Communauté Européenne le 27 juillet 2000. Visudyne est indiquée dans le
traitement des néovaisseaux rétrofovéolaires à prédominance visible secondaires à
une Dégénérescence Maculaire liée à l'âge (DMLA).
L'Arrêté du 13 février 2001 paru au
Journal Officiel de la République Française du
22 février 2001
annonce le
remboursement de la Visudyne
.
Le site officiel
précise :
Le prix retenu est de
1427 euros
.
La prescription doit être effectuée sur une ordonnance de
médicament d'exception
.
La prescription est réservée aux
spécialistes en ophtalmologie
.
Le traitement par VISUDYNE peut être administré jusqu'à
quatre fois par an
.
Cliché précoce Cliché tardif
Après une première PDT (Photothérapie Dynamique):
Assèchement partiel de la membrane né
ovasculaire avec persistance d'une diffusion centrale.
Contre
-
indications de la PDT
Porphyrie
Hypersensibilité à la vertéporfine ou à l'un des excipients
Insuffisance hépatique grave
Combien coûte la PDT ?
Il faut savoir que le prix actuel d'une ampoule de
Visudyne
™
est de
1427 euros environ
.
Il semble qu'il faille entre
3 et 4 séances
au cours de la première année de traitement. Le
recul n'est pas assez important pour avoir beaucoup de données sur cet aspect du
problème. Des informations seront disponibles dans les mois à venir.
Résultats de la PDT
mai 2002
Néovaisseaux visibles
La
PDT
a démontré son
efficacité
dans l'indication bien précise des néovaisseaux
visibles de la
DMLA
(Rapport TAP I et II). La qualité de vie des patients a été
améliorée, mais "l'étude du coût socioéconomique montre des résultats relativement
mitigés".
Chez certains patients l'
amélioration est nette
avec une diminution des
métamorphopsies, contrairement à d'autres patients qui semblent ne pas répondre au
traitement, et pour lesquels il ne servira à rien de s'acharner dans de nombreuses séances
inutiles de PDT.
Néovaisseaux occultes
Il s'agit l
à
d'une indication
hors AMM
. Les n
é
ovaisseaux occultes r
é
trofov
é
olaires
Cliché précoce
Cliché tardif